Значение для развития цирроза имеет вирусный гепатит. Непосредственное прогрессирование цирроза наблюдается не только в стадии хронического гепатита, но и в случае рецидивирующих и при затяжных формах вирусного гепатита. Начало цирроза могут спровоцировать и другие факторы:
- токсическое отравление организма (тринитротолуолом, четыреххлористым углеродом) или бесконтрольный прием медикаментов (сульфаниламидных средств, солей золота и других);
- хронические воспаления протоков желчного пузыря, в частности, внутрипеченочных протоков после холангиогепатита;
- дискенезия желчных протоков и желчнокаменная болезнь, ведущая к застою желчи;
- дефицит в пище витаминов и белков, ведущий к развитию алиментарной недостаточности;
- белковое и витаминное голодание эндогенного характера, развивающееся после энтероколита и энтерита;
- употребление алкоголя, особенно суррогатов, которые усиливают все вышеперечисленные факторы и выступают гепатотоксическим веществом;
- токсикологическое состояние, возникающее при диффузных болезнях соединительной почечной ткани.
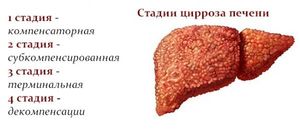
Единой классификации не выработано до сих пор. Применяется Кубинское разделение с различными модификациями с 1956 года. Согласно этой классификации выделяют три основных вида цирроза печени:
- портальный;
- постнекротический;
- билиарный (холестатический).
- начальную;
- сформированного цирроза;
- дистрофическую конечную.
Помимо этого, существует условное подразделение на формы:
- функциональная компенсация. Означает удовлетворительное состояние пациента; анализы и пробы печени показывают нормальные или немного отклоненные показатели;
- недостаточность работы печени, выражающейся в легкой, средней и тяжелой (гепатаргия) степени.
Протекание заболевания напрямую зависит от патогенеза и этиологии и выражается различными проявлениями.
Замещающая ткань развивается в форме перегородок, отделяющих почечные дольки от соединений их с протоками желчного пузыря. Портальная гипертензия возникает на последних стадиях цирроза, при этом из воротной вены отток крови становится невозможным и местом локализации становится система внутрипеченочных разветвлений. Из-за этого развиваются варикозные расширения вен желудка, кишечника, возникают отеки внутренних органов.
На животе отмечаются набухшие вены с узлами, надавливая пальцем на вену, определяют ток крови, который направлен от центра живота вверх к груди. Асцит развивается из-за невозможности или нарушения оттока крови из системы воротной вены. Если отеки незначительные, то можно прощупать увеличенную печень и селезенку. Но если происходит уменьшение объема печени, то ее прощупать трудно. Появляется анемия, признаки недостатка витаминов В и, А эндогенного характера.
Третий период отличает резкое похудение пациента, но при этом живот резко увеличен. Иногда в финальной стадии проявления асцита исчезают или уменьшаются. При тяжелом поражении печени может наступить недостаточность, желтуха, кома, затем следует смерть больного. Летальный исход может наступить по причине интеркуррентных болезней, кровотечений из внутренних вен. Длительность заболевания иногда продолжается до 10−12 лет.
Для нее характерно неравномерное развитие замещающей ткани в некрозных очагах, отчего в начале болезни печень имеет увеличенный объем и бугристую поверхность. Заболевание печени в этой форме носит циклический характер по принципу рецидивирующего, на фоне перешедшего в хроническую стадию вирусного гепатита. Иногда при тяжелой форме вирусного гепатита (гиперплазии узелкового характера Маршана) развивается подострый вид постнекротического цирроза.
Неизменная ткань печени сохраняется в промежутках между регенератами (сформировавшимися узлами), различают некротические очаги и дистрофию дегенеративных клеток, между узлами локализуется строма, подверженная коллагенизации. Некротические области впоследствии также зарастают соединительной тканью, отмечаются воспалительные процессы.
В картине печени отмечаются переполненные желчью протоки и капилляры, местами присутствуют прободения, на их месте возникают желчные разливы. К течению болезни присоединяется воспаление желчных протоков и сосудов лимфы. В дальнейшем нарастает развитие регенеративных узлов и разделение долек на отдельные участки.
Некоторые научные деятели определяют билиарный цирроз, как болезнь аутоагрессивного характера, что связывают с измененной реакцией генетического происхождения на различные возбудители. Для билиарной формы заболевания характерно постоянное изменение в процессе выделения желчи, поэтому воспаляются желчные протоки с поднятием температуры тела до критических показателей.
Часто заболевание сопровождается зудом кожи на спине и груди в области проекции печени. Боль возникает в подреберной области, временами острая, распространяется вверх и вправо. В случае желтушного оттенка кожи можно наблюдать области коричневого пигмента на шее или вокруг сосков. Иногда дефицит желчи в кишечнике и желудке ведет к дистрофии костной ткани, вызывающей боль, чаще такая дегенерация заканчивается остеопорозом ребер, костей таза, приводящих к переломам.
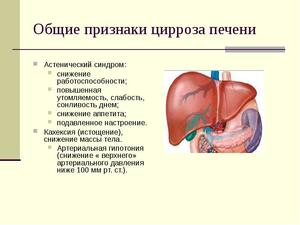
Клинические проявления всех форм заболевания отличаются некоторым сходством. Развитие болезни чаще всего проходит медленно, стремительное течение встречается нечасто. Общие проявления отличаются такими характеристиками:
- из-за нарушения работы печени происходит изменение показателей белка (гипоальбуминемия, гипопротеиномия, гипергаммаглобулинемия), холестерина;
- уменьшается в крови уровень протромбина, изменяется течение гликемической кривой после глюкозной нагрузки;
частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;
- отмечаются в некоторых случаях поражения поджелудочной железы и изменения в ее работе;
- отмечается слабость, снижение работоспособности;
- отсутствует аппетит, проявляется тошнота и рвота, чувство переполненности желудка, тяжесть в правом подреберье, нерезкая боль в этой области, изменение стула;
- беспокоит зуд кожи, кровотечения из носа, геморроидальные, часто бывает рвота с кровью;
- снижение качества зрения в сумерки и ночью;
- периодические повышения температуры тела;
- с развитием болезни все чаще отсутствует аппетит;
- цвет кожи становится сероватый, иногда желтушный, на ней появляются сосудистые звездочки, характерные для цирроза;
- наблюдается гиперемия ладоней и пальцы могут принять форму бочонков;
- асцит развивается в половине случаев заболевания;
- вздутие живота, метеоризм;
- вначале увеличенная печень при дальнейшем течении становится меньше;
- расширение подкожных вен видно в виде узлов на боковой поверхности живота справа, иногда узлы возникают на прямокишечных венах, нижних вен пищевода, на участке кардиального желудочного отдела, при разрыве могут возникнуть опасные для жизни кровотечения.
Общие методы при диагностировании цирроза любой формы похожи между собой. Во время острого периода болезни выполняют рекомендации постельного режима, лучше всего в стационаре. Для питания используют диету № 5. Рацион включает полноценные белки, около 100−120 г в день, при этом мясо не должно быть жирным, берут курятину, телятину или кролика, а яйца допускается есть одно в сутки. Обязательно включен творог, разрешается небольшое количество растительных жиров от 60 до 70 г и сливочное масло, которое кладут в готовые блюда.
Для терапии при не обостренном циррозе печени применяют лекарственные препараты, изготовленные из печени (сирепар, витогепат), используют липоевую и глютаминовую кислоту, рибоксин, Лив 52, силибор, эссенциале, легален. Последним в списке медикаментов приписывают гепатопротекторные качества.
Цирроз печени излечим или нет, определяют в зависимости от степени поражения. Если имеется ранняя стадия, то с помощью специальных препаратов останавливают разрушительное действие вредных факторов. Но часто алкоголь становится тем самым фактором, который убрать из своей жизни пациент не в силах. Естественно, такое отношение к своему организму закончится печально, излечить печень не представляется возможным.
Для лечения жировой дистрофии, чтобы восстанавливать поврежденную ткань, особенно полезны липотропные средства:
- липоевая кислота по 0,02 г трижды в сутки;
- хлорид холина с изотоническим раствором хлорида натрия или глюкозы капельно или внутрь по чайной ложке;
- метионин по 0,3 г трижды в сутки, следует применять осторожно из-за токсичности.
Гормональные препараты назначают в ранних стадиях гепатита в хроническом проявлении и циррозе печени с явными признаками гемолитической анемии и при биллиарном циррозе в первой стадии. Используют кортизон, преднизолон, триамциналон, дексаметазон. Гормональные средства употребляют одновременно с хлоридом калия.
Активная форма гепатита требует небольших норм иммунодепрессивных препаратов (меркаптопурин, азатиоприн, пеницилламин при билиарной форме). Присоединение инфекционного заражения лечат антибиотиками с параллельным дуоденальным зондированием, используют желчегонные препараты.
Зуд кожи облегчают антигистаминными медикаментами (димедрол, супрастин, холестирамин, никотиновая кислота, внутривенно раствор новокаина). Помогает растирание лимоном, ментолом на спирту, проведение ванн перед сном.
Меры заключаются в своевременном лечении гепатитов, особенно вирусных, направление на легкий труд после перенесенного заболевания. Внимание уделяется здоровому образу жизни без употребления алкоголя или с небольшими дозами во время праздничных застолий, отказ от курения. Здоровье печени зависит от своевременного поступления качественных продуктов питания, богатых на витамины, минералы и полноценные белки.
источник
- 1 Что это такое?
- 2 Классификация асцитов при циррозе печени
- 3 Механизм развития
- 4 Симптомы
- 5 Причины
- 6 Осложнения
- 7 Диагностика
- 8 Как лечить?
- 8.1 Диета
- 8.2 Медикаментозное лечение
- 8.3 Пункция (лапароцентез)
- 9 Хирургическое лечение
- 10 Народные средства
- 11 Сколько живут люди?
- 12 Профилактика
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
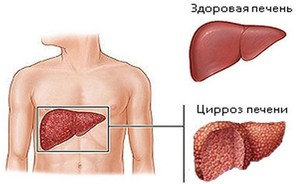
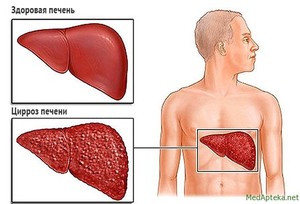
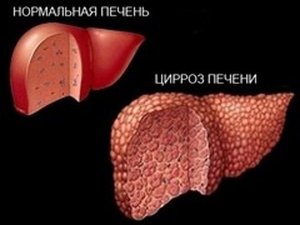
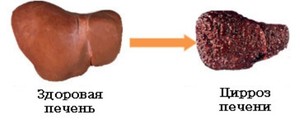
При циррозе печени поврежденные клетки не восстанавливаются, из-за чего орган теряет функции, а на месте пораженных участков растет ткань, которая выполняет функции соединительной. Асцит при циррозе печени проявляется скоплением жидкости в брюшной полости, в результате чего она увеличивается, попутно оказывая давление на венозную систему. Почему возникает недуг и каковы шансы на выздоровление?

Асцит при циррозе печени — это тяжелое осложнение, которое развивается в динамике. Из-за того, что существует множество патологических факторов, которые разрушают ткани печени. Асцит при циррозе довольно распространенное явление, и может развиться при гепатите, хронических болезнях внутренних органов. Асцит при поражении печени сам по себе не является причиной смерти больного, однако сколько человек проживет, зависит от общего состояния здоровья.
В зависимости от того, сколько жидкости в животе, разделяют такие виды асцита:
- В животе больного на данный период жидкость занимает объем менее 3-х литров, он небольшой, болезнь визуально не видно. Чтобы диагностировать асцит цирроза печени на этой стадии, необходимо пройти УЗИ или же лапароскопию, продлить жизнь в таком случае можно.
- В животе жидкость занимает объем более 3-х литров. На этой стадии уже можно видеть изменения формы живота, однако передняя часть мышц брюшного пресса пока находится в нормальном состоянии. На этом этапе развития водянки у больного можно диагностировать печеночную недостаточность.
- Живот человека вмещает 10−20 литров жидкости. В этом случае больного мучает отдышка, значительно увеличенная брюшная полость, возникают сбои в работе сердечно-сосудистой системы, появляются асцитические отеки.
Также асцит классифицируется в зависимости от того, как проявляет себя жидкость:

- транзисторный, когда при своевременном выявлении этой болезни шансы на полное излечение максимальны;
- стационарный, когда жидкость почти невозможно вывести из организма, несмотря на то, что проводится адекватное лечение;
- напряженный, в этой стадии образование жидкости невозможно контролировать медикаментами, она увеличивается в объеме, больные живут немного.
Также асцит цирроза печени классифицируется в зависимости от того, поддается он лечению или нет. Если заболевание излечимо и шансы благоприятные, то такой вид асцита называется рефрактерный, если же лечению не поддается — то нерефрактерный.
При наблюдении за больными врачи могут отметить такие признаки:
- люди, у которых диагностирована компенссированная форма цирроза наряду с асцитом, живут около 10 лет;
- если у больных декомпенсированная форма цирроза и асцит, то в таком случае они живут около 5 лет;
- если у пациентов неизлечимая, рефрактерная форма асцита, то в таком случае шансы на жизнь более года очень низкие.

Заболевание развивается вследствие гибели клеток печени, на месте которых появляется соединительная ткань, а кровяные сосуды органа теряют функции. В результате этого печень теряет основную функцию — фильтровать и пропускать циркулирующую кровь. Это становится результатом того, что в печени начинает возрастать давление в венозной системе, а организм человека забивается ядовитыми токсинами и шлаками.
Из-за того, что циркуляция крови нарушена, происходит наполнение брюшной полости плазмой крови, которая начинает просачиваться из сосудов, развивается асцит цирроза печени, или водянка в простонародье.
При асците нарушается работа лимфатических узлов, что является фактором сбоя в работе лимфосистемы. Давление лимфы в организме становится высоким, и она также начинает наполнять брюшную полость.
Симптомы при этом недуге заметны, когда объем жидкости в брюшной полости составляет не менее литра. Передние мышцы брюшной стенки начинают растягиваться при постоянно нарастающем давлении, больной начинает страдать отдышкой.
Если попытаться простучать по брюшной полости, возникает глухой звук.
Часто на коже возникает сосудистая сетка, больного беспокоит боль в желудке, проблемы с пищеварением, появляется асцитический отек верхних и нижних конечностей, другие признаки.
Патогенез асцита проявляется такими симптомами:
- у больного сильно вздувается брюшная полость;
- расширяются вены;
- пупок может выпячиваться;
- случается так, что развивается грыжа;
- асцитический отек нижних и верхних конечностей.
Все эти симптомы сопровождаются постоянным накоплением жидкости, она может составлять около 25 литров.
Причины возникновения водянки делятся на такие группы:

- Патогенез хронических заболеваний внутренних органов, которые теряют некоторые функции, и возрастает нагрузка на другие органы: сердце, печень, почки, желчный пузырь. Это может спровоцировать развитие заболеваний печени и асцита.
- Недуг может стать фактором развития онкологии. Раковые клетки разрушают здоровую ткань внутренних органов, в результате чего, они перестают функционировать и со временем поражаются метастазами. При поражении онкологией печени, нарушается ее функционирование, появляются асцитические печеночные отеки.
- При развитии терминальной фазы почечной недостаточности этот недуг может появиться в следствие туберкулеза, рака, заболевание органов мочеполовой системы.
- Все болезни печени. Это цирроз, разные формы гепатита, которые поражают здоровые клетки печени, а они, как известно, не подлежат повторному восстановлению. В органе нарушается деятельность основных функций, что становится причиной задержки лишней жидкости, а это и есть основной фактор развития асцита.
При циррозе печени и асците могут возникать такие осложнения:

- Перитонит с присоединением бактериальной инфекции, при котором у больного резко повышается температура тела, появляется лихорадка, ощущается резкая сильная боль при надавливании.
- Асцит, при котором больной значительно теряет в весе.
- Печеночный гидроторакс, который является редким осложнением асцита и проявляется у больных, у которых брюшная полость заполнена водой, объемом не менее 500 мл. Лечение печеночного гидроторакса аналогично лечению асцита: необходимо срочное обследование, госпитализация, адекватное медикаментозное лечение, соблюдение диеты, если есть потребность, то своевременная эвакуация воды из организма.
- Печеночная энцефалопатия, когда у больного нарушается сознание, речь, координация движений, ухудшается память, повышается температура. Шанс на восстановление при таком виде осложнений неблагоприятный.
- Почечная недостаточность.
В первую очередь необходимо осмотреть больного и убедиться, что у него на самом деле асцит, а не другие болезни, которые могут стать причиной в увеличении брюшной полости. Далее доктор может направить на УЗИ-обследование и сканирование селезенки и печени. УЗИ покажет, какие размеры печени в данный период, состояние сосудов органа, поможет определить, есть ли какие-либо новообразования. Допплерограф покажет как происходит кровоток по венам печени и селезенке.
Если диагноз асцит подтверждается, то больных обязательно госпитализируют и проводят дополнительные методы обследования.
Это метод лабораторного исследования крови и жидкости, биохимия крови, наличие альфа-фетопротеина, анализы мочи и так далее.
Лечение асцита при циррозе печени предусматривает эвакуацию жидкости из брюшной полости, а также возможность прекратить развитие цирроза. Каких-либо специальных лекарств и методов для излечения недуга не выявлено. Чаще всего медикаментозное лечение направлено на устранение симптоматики при заболевании, обезболивание, устранение температуры. Сколько продлится терапия, решает врач.
Диета при асците брюшной полости направлена на устранение симптомов, помогает замедлить недуг. Диета при асците помогает улучшить функционирование органа, повышает иммунитет, способствует профилактике осложнений, устраняет отек из верхних и нижних конечностей. В зависимости от того, какой вид цирроза у больного, ему может быть назначено соответствующее питание.
- Компенсированный вид недуга. Печень в состоянии выводить аммиак из организма благодаря синтезу мочевины. В этом ему помогут продукты, которые в большом количестве содержат белок (до 150 г/сутки). Это нежирное мясо и рыба, молочные и кисломолочные продукты, яйца, гречневая и пшенная каши.
- Декомпенсированный характеризуется повышенным содержанием в крови аимнокислот, аминоацидурий. В таком случае белковые продукты необходимо минимизировать, а если состояние больного ухудшилось и ему грозит кома, то белок необходимо полностью убрать из рациона.
Питание должно быть богатым витаминами группы В, аскорбиновой кислотой, калием, кальциферолами, токоферолами, филлохинонами. В этот период необходимо исключить соль и воду. После того как состояние больного нормализуется и угроза комы пройдет, диета при асците корректируется, согласно рекомендациям врача на нынешний момент.
Медикаментозное лечение предусматривает применение мочегонных средств. Однако мочегонные препараты не приносят значительного эффекта. При лечении недуга важно контролировать стул, чтобы не было запоров. В таком случае применяются слабительные препараты, например «Дюфалак».
Это процедура, с помощью которой из организма больного выводят лишнюю воду. Назначается в том случае, когда медикаментозное лечение не приносит результатов и происходит постоянное увеличение жидкости.
Чтобы водянка не увеличивалась после этой процедуры, необходимо принимать диуретики, эффект приносит и диета.
Из-за того, что организм теряет значительное количество белка, назначаются внутривенные инъекции альбумина. Однако, если водянка вырастает, то в таком случае прогноз на выздоровление неблагоприятный.
Назначается в том случае, когда асцит невозможно вылечить медикаментозными препаратами, если за раз нужно эвакуировать до 10 литров воды.

Лечение асцита народными средствами предусматривает использование натуральных растительных компонентов.
- Ванны на основе березового отвара, для которых понадобится 50 г сухих или 100 г свежих листьев растения. Для приготовления отвара залить листья кипятком и дать настояться 30−40 минут. Процедуру в домашних условиях проводить 30 мин.
- Обертывания с березовым отваром, для которого листья заварить, как и в первом варианте, только для обертывания использовать простыню из натурального материала, которую смочить готовым настоем и обернуть ею больного, от самых плеч и до колен. Нужно следить, чтобы больной находился в тепле.
- Питье на основе березовых листьев, которое готовится в расчете 1/10 листьев и воды, соответственно. Чтобы нейтрализовать бетуларетиновую кислоту, которая выделяется, в питье добавить 2 г соды на 250 г отвара. Настаивать такое питье нужно 7 часов, принимать утром и вечером.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Зависит от своевременности выявления асцита, адекватного лечения и возраста больного. Смертность от асцита высока и около половины пациентов после установления диагноза умирают через 2 года. Если медикаментозные средства бессильны, и бороться с лишней жидкостью не удается. то больной может прожить около 6 месяцев.
Необходимо своевременно лечить хронические заболевания, следить за питанием, не пытаться лечить осложненный асцит самостоятельно народными средствами в домашних условиях, а обращаться к врачу. Первопричин, почему появляется асцит множество, но если беречь здоровье и вовремя устранять недуг, то шансы на излечение повышаются.
Печень – это важнейшая биохимическая «лаборатория» нашего организма. Сегодня поговорим о функциях, которые она выполняет, симптомах нарушения ее работы, а также о различных методах восстановления и профилактики тяжелых осложнений.
- Ключевые функции
- Признаки нарушения работы печени
- Что приводит к нарушению работы печени?
- Медикаментозные и немедикаментозные методы восстановления печени
- Немедикаментозные методы
- Какие продукты «любит» печень?
- Народные рецепты
В нашем организме практически нет ни одного процесса, на который бы не влияла печень. Но при всем многообразии и важности этих функций, среди них можно выделить три основные:
- Метаболическая. В печени происходит синтез жизненно важных веществ: альбумина, иммуноглобулина, факторов свертывания крови, многих гормонов, ферментов и аминокислот. Здесь же происходит связывание билирубина, который в силу своей токсичности должен выводиться из организма. Печеночные клетки (гепатоциты) ежеминутно производят желчные кислоты, холестерин и гликоген.
- Барьерная. Особенности строения превращают печень в надежный фильтр, стоящий на пути любой угрозы, возникающей как внутри, так и извне. Здесь происходит непрерывный процесс нейтрализации токсичных для человека продуктов «собственного производства» (мочевина, стероиды, фенол и др.) и чужеродных ему веществ (лекарственные препараты, ксенобиотики, алкоголь и др.).
- Пищеварительная. Желчь, вырабатываемая гепатоцитами, необходима для пищеварения. Она эмульгирует жиры, поступающие в двенадцатиперстную кишку с пищей, облегчая тем самым их переваривание.
Помимо этого, печень активно участвует и в других важных процессах: метаболизм витаминов A, D, K, E, иммунные реакции, кроветворение.
Патологические изменения этого органа могут достаточно долго ничем себя не проявлять, поэтому нужно быть на чеку, если появились следующие симптомы:
- тяжесть и неприятные ощущения в правом подреберье;
- слабость, общее недомогание;
- тошнота, чувство горечи во рту и налет на языке;
- нарушение аппетита, неустойчивый стул;
- периодические боли в мышцах и суставах;
- сыпь или кровоизлияния на коже;
В этом случае нужно обратиться к гастроэнтерологу, сдать необходимые анализы и пройти обследование.
Важно! Не занимайтесь самолечением, не зная своего диагноза! Этим Вы можете не только навредить себе, но и упустить драгоценное время.
Помните, чем раньше врач установит диагноз, тем быстрее можно начать восстановление печени. Другой альтернативы нет!
Настолько важна печень для организма, настолько же она и уязвима к воздействию внешних факторов и образу жизни своего хозяина.
К числу наиболее значимых причин, влияющих на развитие болезней печени, следует отнести следующие:
- Неправильное питание: чрезмерное употребление жирной, жаренной, острой пищи, дефицит витаминов;
- Бесконтрольный прием гепатотоксичных препаратов (антибиотики, гормоны, стероиды и др.);
- Злоупотребление алкоголем, наркотиками, состояние после длительного запоя;
- Ожирение и малоподвижный образ жизни;
- Пристрастие к «модным» диетам;
- Стрессы и переутомление;
- Гепатотропные вирусы и гельминты;
- Камни в желчном пузыре;
- Плохие социально-бытовые условия;
Длительное воздействие на организм этих факторов рано или поздно приводит к повреждению клеток печени и развитию хронического гепатита. При отсутствии лечения гепатоциты постепенно замещаются соединительной и жировой тканью, а это сильно снижает шансы на восстановление печени и благоприятный исход заболевания.
В запущенных случаях развиваются тяжелые функциональные нарушения печени, вплоть до цирроза и рака.
Учитывая высокую регенеративную способность гепатоцитов и применение комбинированных методов лечения и профилактики, возможность восстановить нормальную работу печени все-таки есть.
К медикаментозным методам восстановления относятся, прежде всего, препараты группы гепатопротекторов. Традиционно такие препараты назначаются после тяжелой алкогольной интоксикации, например, после пьянки или длительного запоя.
Вот некоторые препараты из этой группы:
- Карсил. Включает в себя лекарственное растение Silybum marianum (Силимарин), который стимулирует метаболизм в гепатоцитах, препятствует проникновению токсинов внутрь клетки и защищает клеточную мембрану от разрушения.
- Эссенциале форте. Лечебное действие основано на входящих в его состав незаменимых (эссенциальных) фосфолипидах, которые восстанавливают структуру печеночной клетки, нормализуют обменные процессы и предотвращают жировое перерождение печеночной ткани. Обычно назначается в период абстиненции после пьянки или тяжелого запоя
- Резалют. Также содержит фосфолипиды. Резалют помогает значительно снизить уровень холестерина в крови и нормализует синтез ферментов.
- Урсосан. Действующее вещество урсодезоксихолиевая кислота и помимо свойств гепатопротектора, обладает также выраженным желчегонным и иммуномодулирующим действием. Способствует растворению желчных камней.
- Гептрал. Нормализует метаболические реакции в гепатоцитах, стимулирует синтез фосфолипидов, улучшает пассаж желчи, инактивирует токсины, а также обладает антидепрессивной активностью. Обычно применяется при тяжелых деструктивных изменениях в печени и сопутствующих заболеваниях.
Для восстановления печени принимать гепатопротекторы без консультации с врачом ни в коем случае нельзя!
Людям издавна были знакомы целебные свойства различных растений, которые могли помочь при плохом самочувствии после пьянки или даже запоя.
После многочисленных исследований были обнаружены биологически активные вещества, входящие в состав большинства продуктов как растительного, так и животного происхождения.
Все эти познания легли в основу народных рецептов исцеления «печеночной хвори».
Для нормальной работы печени необходимо большое количество витаминов, макро- и микроэлементов. Поэтому в ежедневный рацион питания необходимо регулярно включать больше фруктов и овощей:
Зеленые яблоки – содержат железо, калий и магний;
Цветная капуста, капуста брокколи – помогают печени бороться с токсинами;

Свекла и Морковь – эти овощи необходимы для восстановления печени и нейтрализации токсинов;
Лук и чеснок – содержат много серы, необходимой для синтеза ферментов;
Морская капуста (ламинария) – содержит альгиновую кислоту, необходимую для связывания тяжелых металлов;
Сухофрукты – оказывают противовоспалительное действие;
Болгарский перец – содержит витамины А, В2, Е, которые активно участвуют в восстановлении печени;
Ежедневный рацион также обязательно должен включать белки, жиры и углеводы в оптимальных соотношениях. Лучше всего подойдет нежирная речная рыба, молодая телятина, куриное филе или индейка. А вот баранина, сало и другие тяжелые жиры – нет.
После запоя хорошо помогает восстановить печень ежедневное употребление каш, кефира, творога и других молочных продуктов с невысоким содержанием жира.
Положительное влияние на улучшение функции печени оказывают отвары, настои из различных трав и их сборов:

Мята – повышает желчеотделение, улучшает работу печени и поджелудочной железы. Курс лечения от 2 месяцев и на сколько хватит.
Столовая ложка мяты заливается стаканом кипятка. Настой пьется горячим в течение дня в качестве желчегонного средства.
Трава чистотела 50 г, листья мяты 50 г. Две столовые ложки смеси залить стаканом кипятка, настоять 30 минут и процедить. Принимать утром и вечером по одному стакану отвара.
Расторопша – входит в состав гепатопротекторов. Она содержат цинк, калий, селен, марганец, йод, а также витамины A, D, E, K, которые так необходимы печени. Хорошо помогает от запоя.
30 г семян расторопши измельчить в порошок и залить 0,5 л кипятка, выпарить до 250 мл и процедить. Принимать через каждый час в течение дня по 1 ст. ложке в течение месяца. Через 2 недели курс необходимо повторить.
Чабрец, в состав которого входит вещество тимол – еще одно эффективное средство во время запоя, т.к. вызывает сильную тошноту и рвоту после приема спиртного.
Отвар из этой травы можно приготовить так: 2 ст. ложки чабреца залить 1 стаканом кипятка и настоять полчаса. Утром сразу после сна пить отвар по 3стакана в течение месяца.
Монастырский сироп – это печеночный сбор, состоящий из десяти целебных трав. Рецепт сиропа был придуман монахами Соловецкого монастыря – отсюда и его название.
Входящие в сироп травы нейтрализуют токсины, повышают иммунитет, улучшают кроветворение и нормализуют уровень сахара в крови.
- фенхель;
- лекарственная ромашка;
- череда;
- птичий горец;
- аптечный репей;
- девясил;
- календула;
- кукурузные рыльца;
- мята перечная;
- бессмертник;
Принимать снадобье необходимо не менее 2-х недель по 3 ст. ложке 2 раза в день за полчаса до еды. Можно просто пить сироп как чай, разводя его в горячей воде.
Особое доверие монастырский сироп заслужил среди людей, злоупотребляющих алкоголем, т.к. он не только помог многим из них отказаться от пьянки и выйти из запоя, но и вызвал стойкое отвращение к спиртному на долгие годы!
Еще один лечебный сбор, который вызывает стойкое отвращение к спиртному после хронической алкогольной интоксикации, состоит из травы золототысячника, плауна, борщевика, белокопытника и копытня.
Сюда можно добавить также листья мяты и чабреца:

Хотелось бы отметить, что восстановление нормальной работы печени во многом зависит от степени ее поражения, Вашей настойчивости и последовательности.
Важно понимать, что никакое лечение не поможет, если продолжать вести тот же образ жизни как раньше. Вот несколько рекомендаций для быстрого восстановления печени:
- Начните вести активный образ жизни, регулярно посещайте тренажерный зал;
- Пересмотрите свои привычки в еде – перестаньте есть много жаренной, жирной, острой, копченой пищи. Просто перестаньте много есть!
- Сведите до минимума потребление сладостей;
- Скажите твердое «НЕТ» алкоголю, кофе и сигаретам;
- Забудьте про фаст фуд;
- Больше двигайтесь, ходите пешком, гуляйте на свежем воздухе;
- Перестаньте нервничать и беситься по пустякам;
- Больше отдыхайте;
- Чаще испытывайте радость и хорошее настроение!
Соблюдение этих нехитрых правил сможет намного повысить эффективность лечения и быстрее привести Вас к желаемому результату.
Урсодезоксихолевая кислота для печени очень полезна, поскольку способствует восстановлению клеток этого органа, приводит в норму процесс желчеотделения, растворяет камни.
- Описание
- Показания
- Противопоказания
- Важно знать!
- Способ применения
- Аналоги
- Отзывы
Урсодезоксихолевая кислота (УДХК) представляет собой вещество, которое оказывает желчегонное, защитное и иммуностимулирующее действие.
Также его применяют для понижения уровня холестерина и снижения риска возникновения камней в желчном пузыре. Особенностью препарата является его способность восстанавливать клетки печени.

В человеческом организме содержатся токсичные желчные кислоты. Чтобы они не наносили вреда собственным клеткам, организм преобразует их во вторичные и третичные.
УДХК является третичной кислотой. Она необходима для нормального функционирования организма, при её дефиците начинают развиваться различные заболевания. Для их лечения в медицине применяют урсодезоксихолиевую кислоту, полученную синтетическим путем.
Инструкция к урсодезоксихолевой кислоте содержит информацию о том, что данный препарат относится к гепатопротекторам. Основным действующим веществом является урсодезоксихолевая кислота. Она же является активным веществом некоторых желчегонных средств.

УДХК показана в следующих случаях:
- При хронических патологиях печени и желчного (муковисцидозе, холангите, биллиарном циррозе).
- При жировом гепатозе.
- При гепатитах.
Также урсодезоксихолевая кислота назначается при дискинезии желчевыводящих путей, характеризующейся нарушением нормального процесса оттока желчи.

Препарат не стоит принимать людям с гиперчувствительностью к его компонентам, при наличии желчных камней, дисфункции желчного пузыря, а также острых воспалительных процессах, протекающих в этом органе.
Также УДХК противопоказана при:
- Циррозе в стадии декомпенсации.
- Болезни Крона.
- Тяжелых нарушениях работы почек.

Среди наиболее часто встречающихся побочных эффектов можно выделить аллергию, кожный зуд, тошноту, расстройства пищеварения.
Лекарство предназначено для внутреннего применения. С целью растворения желчных и холестериновых камней пациентам назначают по 10 мг/г массы тела в сутки. Длительность терапии составляет от 6 до 12 месяцев.
Для предупреждения повторного возникновения камней после их растворения пациентам рекомендуется принимать лекарство на протяжении еще нескольких месяцев.
При первичном циррозе назначают до 15 мг/кг массы пациента. Длительность терапии при данном заболевании может составить 1—2 года.
Прием капсул следует осуществлять в вечернее время. Таблетки проглатывают целиком, не разжевывая, и запивают водой.
Детям и подросткам, масса тела которых не превышает 34 кг, рекомендуется принимать препарат в форме суспензии.
В аптеках можно купить такие аналоги урсодезоксихолевой кислоты:
- Урсофальк — выпускается в форме капсул по 250 мг. Стоимость 50 капсул составляет 980 руб.
- Урсолив — также представляет собой капсулы по 250 мг для внутреннего применения. Стоимость 50 капсул — 650 руб.
- Урсодекс — одна таблетка лекарственного средства содержит 150 или 300 мг УДХК. Средняя цена за упаковку, содержащую 50 таблеток, составляет около 850 руб.
- Урсосан — выпускается в капсулах по 250 мг. Средняя цена за 10 капсул — 200 руб.
Все перечисленные препараты имеют одно и то же действующее вещество — УДХК. Выпускают их в форме капсул, таблеток или суспензии для перорального применения. Последняя лекарственная форма предназначена для лечения детей.
Средняя цена на урсодезоксихолевую кислоту составляет 700-800 рублей за 50 капсул.
УДХК оказывает положительное воздействие на организм. Многие врачи назначают препарат с этим действующим веществом пациентам, страдающим от холестериновых камней.
Если их размер составляет не более 20 мм, при этом пузырь заполнен ими менее, чем на половину, то урсодезоксихолевая кислота отлично справляется со своей задачей.
Если спустя 6 месяцев после приема препарата камни не растворились, то дальнейшее лечение кислотой, как правило, не оказывает нужного эффекта.
Отзывы на урсодезоксихолевую кислоту пациентов, которые применяли её при нарушениях оттока желчи, также положительные.
Поскольку препарат способствует снижению концентрации токсичных желчных кислот в кишечнике и печени, у больных происходит восстановление оттока желчи. А нормализация процесса желчевыделения приводит к восстановлению пищеварения.
Если вы не знаете, где купить урсодезоксихолевую кислоту, обратитесь в любую аптеку своего города — опытные фармацевты подберут нужный препарат, имеющий предписанную врачом дозировку.
источник
 частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;
частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;


