Печень – самый крупный внутренний орган в организме человека. Его масса достигает 1,5 кг, а количество функций может доходить до сотни. Из-за этого любые изменения в функционировании печени отражаются на качестве жизни.
Специалисты определили, что даже одной трети органа достаточно для его полной регенерации. При минимальных усилиях он легко восстанавливается. Печень способна вернуться к полноценной работе после длительного воздействия алкоголя, частого приема антибиотиков и оперативного вмешательства. Конкретные результаты зависят от общего состояния здоровья пациента, его возраста и добросовестного соблюдения рекомендаций лечащего врача.
Больше всего орган страдает при употреблении алкогольных напитков. Чтобы переработать продукты распада этанола и вывести их, он работает на износ. Поражаются гепатоциты — клетки печени — но степень деформации зависит от количества выпитого алкоголя. При разовом употреблении на переработку этанола и вывод токсинов уйдет несколько суток. Чаще всего уже на следующий день человек чувствует себя комфортно.
Наибольшую опасность для печени представляет алкоголизм, при котором больные не отдают себе отчета в количестве, качестве и времени употребления спиртных напитков. В самом начале патологических изменений организм справляется собственными силами. По мере прогрессирования патологии и при частых запоях требуется от недели до нескольких месяцев на восстановление. На последних стадиях пораженные участки заменяются рубцами, после чего медикаментозное лечение невозможно.
Как только человек почувствовал дискомфорт в области правого подреберья, он должен посетить врача. После постановки диагноза специалист подберет адекватное лечение. Но для достижения результата необходимо бросить пить. После отказа от алкоголя на начальной стадии болезни печень восстанавливается за несколько месяцев. Если произошло перерождение тканей, реабилитация растягивается на годы.
При самолечении с помощью антибактериальных средств на пятый день приема возможно появление дерматитов, аллергических реакций, развитие дисбактериоза и нарушение работы печени. Орган воспринимает поступающие медикаменты как токсины, которые нужно срочно вывести из организма. Для этого выделяется больше желчи, что способно вызвать проблемы с пищеварением и образование камней.
При длительном курсе антибиотикотерапии печень не справляется с нагрузкой. Начинается накопление токсичных веществ, которые отравляют организм. Из-за этого после антибиотиков может развиться лекарственный гепатит. Если препараты были слишком сильными, велик риск тяжелого некроза и цирроза. Поэтому все антибиотики должны назначаться специалистом с учетом динамики болезни и необходимости использования определенного средства.
Долгое время гепатит считался «приговором» для больного. Современные достижения медицины позволяют вылечить данную патологию, но определенный риск сохраняется. Работоспособность органа возвращается, но он становится чувствителен к любому внешнему воздействию. Из-за этого приходится придерживаться определенной диеты, отказываться от многих продуктов и алкоголя.
При обнаружении патологии на ранней стадии печень при гепатите восстанавливается полностью. Если человек поздно обратился за медицинской помощью, он увеличил риск развития цирроза печени и ее полного перерождения. В таких случаях помогают только новейшие разработки медицины, которые доступны всего 3-5 % нуждающихся. Без подавления вируса трудно запустить регенерацию тканей, без которой повышается вероятность летального исхода.
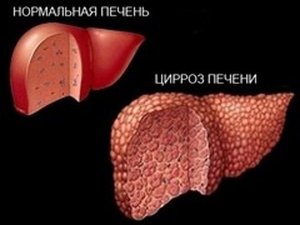
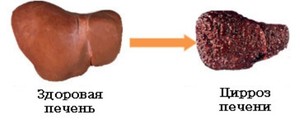
Тяжелое заболевание печени сопровождается замещением здоровых тканей фиброзными. Орган не справляется со своими функциями, что приводит к ухудшению качества жизни. Также патологические процессы нарушают функционирование других систем. Из-за этого восстановление печени при циррозе занимает длительное время, может растягиваться на десятилетия.
Условиями успешного выздоровления считаются следующие факторы:
- отказ от алкоголя;
- соблюдение всех рекомендаций лечащего врача;
- коррекция рациона;
- прием поддерживающих препаратов.
При сохранении привычного образа жизни и наличии вредных привычек шансы на выздоровление минимальны. В таких случаях цирроз часто приводит к смерти пациента от различных осложнений.
Хирургическое вмешательство бывает двух видов – с частичным удалением органа и с полной трансплантацией. Если удалось сохранить часть печени, она вырастает после операции до нормальных размеров всего за месяц. Но специалисты предупреждают, что полное восстановление работоспособности органа наступает через 6 месяцев.
Быстро восстанавливаются пациенты, которым пересаживали часть печени близкого родственника при совпадении показателей исследования крови.
Когда произведена трансплантация органа, скорость реабилитации зависит от многих факторов: возраст пациента, его самочувствие, тяжесть патологии и наличие сопутствующих заболеваний. Если не произошло отторжения и орган успешно прижился, уже через короткое время он начнет работать в полную силу. Однако первое время необходимо придерживаться диеты и ограничить физическую активность.
Независимо от причины, вызвавшей нарушения в работе печени, существуют общие советы по ее восстановлению. Они позволяют уменьшить неприятную симптоматику, облегчить самочувствие и ускорить процессы регенерации. Все методы воздействия можно условно поделить на три большие группы:
- специальная диета;
- медицинские препараты;
- народные рецепты.
Отдельно данные способы восстановления при поражениях печени работают слабо, поэтому рекомендуется комплексный подход. Перед использованием любого рецепта необходима консультация лечащего врача.
Жирные, острые и копченые блюда создают дополнительную нагрузку на печень. Они приводят к жировому гепатозу и последующему фиброзу тканей. Также вредными оказываются сладости, сдобная выпечка и консерванты. Если часто употреблять маринады и соления, можно вызвать обильный выброс желчи. Она не успевает продвигаться по протокам, что приводит к их воспалению. Образуется сначала песок, а затем и камни.
Чтобы помочь печени, необходимо ввести в рацион следующие продукты питания:
- овощи и фрукты;
- нежирные сорта мяса;
- кисломолочные продукты с низкой жирностью без сахара;
- зеленый чай;
- каши – овсяную, гречневую и рисовую;
- орехи;
- семена тыквы;
- натуральный мед;
- сухофрукты в небольших количествах.
В день необходимы 6-7 приемов пищи, но маленькими порциями. Нельзя переедать, но и голодание запрещено.
Употребление кофе и крепкого чая допускается только в небольшом количестве.
В тяжелых случаях печень не справляется самостоятельно. Ей требуется помощь в виде медицинских препаратов, которые называются гепатопротекторами. В зависимости от состава и происхождения, они делятся на следующие категории:
- гомеопатические препараты;
- биологически активные добавки;
- средства на растительной основе;
- производные аминокислот;
- фосфолипиды.
Виды и наименования медикаментов и особенности их воздействия представлены в таблице:
| Вид препаратов | Названия | Принцип действия |
| Восстанавливающие | Фосфоглив, Эссливер, Эссенциале форте Н | Восстанавливают погибшие клетки |
| Регенерирующие | Дипана | Способствуют восстановлению тканей, особенно эффективны после алкоголя |
| Укрепляющие | Куперс Нео | Увеличивают размеры гепатоцитов, укрепляют их мембранные стенки |
| Очищающие | Карсил, Гептрал | Помогают очистить орган от токсинов |
Любой препарат, даже растительного происхождения, должен подбираться специалистом на основании результатов обследования.
В домашних условиях, чтобы облегчить состояние человека, часто применяются народные средства. Ими нельзя вылечить такие тяжелые патологии, как цирроз печени, гепатит. Но можно с их помощью позволить клеткам быстрее восстанавливаться.
Самые эффективные средства:
- 1. Сок лопуха. Молодой корень лопуха очищают от мусора, отмывают и подсушивают. На сутки помещают в чистую воду, а затем пропускают через мясорубку. Из полученной кашицы отжимают сок и принимают его утром натощак в течение двух недель. Данный состав обладает очищающими и регенерирующими свойствами.
- 2. Свежий лимон. Перед едой каждое утро съедают небольшое количество цитруса без сахара. За счет содержания витамина C он борется с признаками интоксикации, но для получения результата необходим месяц.
- 3. Тыква. Овощ тушат, варят, готовят на пару, добавляют в различные блюда. Независимо от формы приготовления, тыква обладает очищающими свойствами.
Печень – это достаточно выносливый орган, который может восстанавливаться после воздействия различных неблагоприятных факторов. Однако злоупотреблять его способностью к регенерации не стоит, необходимо поддерживать его работоспособность с помощью правильного питания и здорового образа жизни.
источник
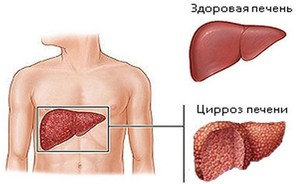
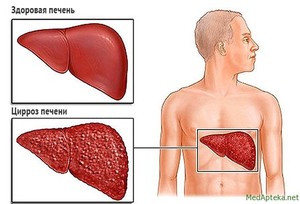
Цирроз печени представляет собой позднюю стадию различных воспалительных заболеваний печени (гепатит) и некоторых других органов (например, сердца — сердечная недостаточность). В результате повреждения и воспаления клеток печени часть из них погибает. На месте погибших клеток печени разрастается соединительная ткань. Соединительная ткань окружает сохранившиеся клетки печени, однако не может выполнять их функции. Оставшиеся клетки печени начинают усиленно делиться, образуя островки нормальной ткани печени, которые окружены соединительной тканью. Структура печени нарушается, а ее функции выполняются не в полном объеме. В результате потери функций печени развивается печеночная недостаточность.
Причины, вызывающие цирроз печени таковы.
— Вирусный гепатит (В, С, дельта, G). Наиболее опасны вирусы С и дельта, причём вирус гепатита С приводит к циррозу печени в 97 % случаев, при этом вначале заболевание не имеет никаких клинических проявлений.
— Аутоиммунный гепатит (когда организм воспринимает свои собственные клетки как чужеродные).
— Злоупотребление алкоголем, заболевание развивается через 10–15 лет от начала употребления (60 грамм/сутки для мужчин, 20 г/сутки для женщин).
— Химические токсические вещества и медикаменты.
— Еепатотоксические лекарственные препараты.
— Болезни желчевыводящих путей — закупорка внепечёночных и внутрипечёночных желчных путей.
Цирроз печени развивается через 3—18 месяцев после нарушения проходимости желчного протока.
— Длительный венозный застой печени.
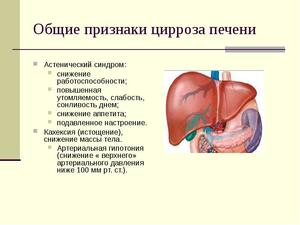
Признаки цирроза не зависят от того, какая причина его вызвала, но определяются стадией заболевания. Цирроз печени развивается очень медленно и в первое время может протекать без симптомов. В более поздних стадиях появляются следующие симптомы:
— усталость, слабость, снижение работоспособности, сонливость;
— потеря аппетита, снижение массы тела;
— желтуха — пожелтение кожи тела, склер глаз, слизистой оболочки рта;
— покраснение ладоней — ладонные поверхности кистей имеют розовый цвет, вследствие повышенного притока крови к коже этой области;
— зуд кожи — часто невыносим, усиливается по ночам;
— сосудистые звездочки — на коже появляются участки просвечивающихся сосудов в виде звезд или лапок паука, которые бледнеют при нажатии и вновь наполняются кровью после окончания давления;
— склонность к кровотечениям — при травмах кровь долго не останавливается, часто появляются синяки.
С целью диагностики цирроза печени, как правило, производят биохимический анализ крови. В биохимическом анализе крови при циррозе печени обнаруживают повышенный уровень печеночных ферментов: АлАТ и АсАТ, а также повышенный уровень пигмента — билирубина. Однако с точностью указать на цирроз печени может только биопсия. Биопсия печени — это метод исследования, при котором извлекают небольшой участок печени и рассматривают его под микроскопом. При циррозе печени под микроскопом выявляются очаги разрастания соединительной ткани, между которыми островками расположены нормальные клетки печени.
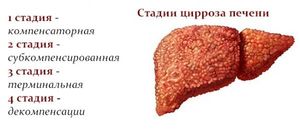
Цирроз печени развивается медленно и протекает в несколько стадий:
1. Стадия компенсации — симптомы цирроза печени отсутствуют, т. к. сохранившиеся клетки печени работают в усиленном режиме.
2. Стадия субкомпенсации — появляются первые признаки цирроза печени (слабость, похудание, дискомфорт в правом подреберье, снижение аппетита). Ресурсы оставшихся клеток печени иссякают, функции печени выполняются не в полном объеме.
3. Стадия декомпенсации — проявляется в виде печеночной недостаточности (синдром портальной гипертензии, желтуха, печеночная кома). Декомпенсированный цирроз печени крайне опасен для жизни и нуждается в немедленном лечении под наблюдением врачей.
Лечение. Основными принципами лечения цирроза печени являются: устранение причин, приведших к циррозу, назначение диеты, витаминов, а также устранение развившихся осложнений цирроза печени.
Устранение причин, приведших к циррозу печени. При алкогольном циррозе печени необходимо исключить из употребления спиртные напитки, а также назначить дезинтоксикационную терапию (выведение из организма продуктов распада алкоголя). Лечение цирроза, возникшего на фоне вирусного гепатита начинают с лечения гепатита. Если цирроз печени развился на фоне лекарственного гепатита, необходимо прекратить использование причинного лекарства. Аутоиммунный цирроз печени возникает в результате повышенной агрессивности иммунной системы, поэтому, как правило, такой цирроз лечат иммунодепрессантами (веществами, подавляющими иммунитет).
Диета при циррозе печени. Больным циррозом печени рекомендуется отказаться от употребления спиртных напитков, жирных, жаренных, приправленных блюд, копченостей, всех видов колбас и консервов. Также рекомендуется исключить из рациона питания грибы, чеснок, помидоры, томатный сок, шоколад. Больным с развившимся асцитом (скопление жидкости в брюшной полости) рекомендуется исключить из рациона поваренную соль.
Разрешаются к употреблению овощные супы, каши, нежирные сорта мяса в отваренном виде, нежирные молочные продукты (творог, сметана), сухари, зеленые яблоки. Питание осуществляется 5–6 раз в сутки, небольшими порциями.
Осложнения цирроза печени
Печеночная энцефалопатия. Это патология мозга, обусловленная поражением печени. Печеночная энцефалопатия — обратимое повреждение головного мозга токсическими продуктами, которые не обезвреживаются печенью в результате ее повреждения. Для печеночной энцефалопатии характерны различные нарушения сознания, интеллекта, поведения, нервномышечные расстройства.
Печеночная энцефалопатия бывает скрытой (незаметной для пациента и окружающих), и тогда ее может выявить лишь врач при проведении специальных тестов.
При циррозе печени с выраженными явлениями печеночно-клеточной недостаточности нарушается письменная речь (частичная или полная аграфия). Мозг больных циррозом печени чрезмерно чувствителен к небольшим дозам морфина, белковой нагрузке.
Крайняя степень печеночной энцефалопатии — кома (бессознательное состояние), в ее основе лежит острая или хроническая печеночная недостаточность.
Желудочно-кишечные расстройства. Одним из частых симптомов поражения желудочно-кишечного тракта при циррозе печени является варикозное расширение вен пищевода и желудка. Кровотечения из варикозно расширенных вен, часто приводящие к смерти, являются самым серьезным осложнением цирроза печени.
При циррозе печени нарушается прохождение крови, идущей с нижней половины туловища, через печень, поэтому кровь находит «обходные» пути через сосуды передней брюшной стенки, вены пищевода, геморроидальные вены (вены прямой кишки). При прогрессировании цирроза печени в определенный момент наступает декомпенсация и начинаются кровотечения из расширенных вен. Каждый больной циррозом печени должен знать, что желудочно-кишечное кровотечение проявляется рвотой, которая выглядит как «кофейная гуща» и стулом, который выглядит как «малиновое желе»; появляется или резко усиливается слабость вплоть до потери сознания. Возможно кровотечение из геморроидальных вен прямой кишки.
Поражение кишечника при циррозе печени. Нарушение функциональной способности печени и портальная гипертензия у больных циррозом печени, а также сопутствующие изменения желудка и поджелудочной железы нарушают всасывание веществ кишечной стенкой. Нарушение транспорта между кишечником и кровью приводит к пониженному всасыванию различных аминокислот, увеличению экскреции с калом энтерокиназы и щелочной фосфатазы, к повышению всасывания железа и меди. Клинически повреждение кишечника при циррозе печени проявляется вздутием, урчанием в животе, ноющими болями около пупка и в нижней части живота, болезненность поперечной ободочной кишки.
Поражение сердечно-сосудистой системы при циррозе печени. Обнаружено при сформированных циррозах печени достоверное повышение минутного и ударного объема сердца, сердечного индекса и систолического выброса, объема циркулирующей крови. Сердечный выброс и другие гемодинамические показатели увеличиваются больше при прогрессировании заболевания печени и развитии печеночной недостаточности.
Инфекционные осложнения цирроза печени. Больные циррозом печени более подвержены бактериальным и вирусным инфекциям, чем здоровые люди. Чаще всего у таких пациентов встречаются инфекции дыхательных путей и мочевой системы. Иногда бывает так, что температура тела может подняться без определенной причины. Это связано с повышенной всасываемостью их кишечника «вредных» (токсических) микроорганизмов. Такое состояние называется эндотоксемией.
Вирусный цирроз печени бывает у людей всех возрастов, но значительно чаще в молодом и среднем возрасте.
Вирусный цирроз печени может стать непосредственным исходом острого вирусного гепатита или развиться спустя 5—15 лет после острого гепатита. Выделяют два варианта вирусного цирроза печени: ранний, развивающийся в течение первого года после острого гепатита, и поздний, развивающийся после длительного латентного периода.
Независимо от вариантов развития, клиническая картина в периоды обострений по симптоматике удивительно напоминает острую фазу вирусного гепатита: желтуха, астеновегетативный, диспепсический синдромы, лихорадка. Желтуха при вирусном циррозе печени умеренная, но стойкая, гипербилирубинемия сохраняется, несмотря на проводимую терапию. Диспепсический синдром выражен сильнее и длительнее, чем при алкогольном циррозе печени.
Алкогольный цирроз печени развивается приблизительно у 10 % лиц, злоупотребляющих алкогольными напитками в сроки от 5 до 20 лет. Чаще заболевают мужчины. Среди больных циррозами печени алкогольная этиология заболевания устанавливается в 33,5 % случаев. Цирроз печени формируется наиболее быстро и протекает наиболее злокачественно при сочетании алкоголизма и вирусного гепатита в прошлом. Нужно уметь распознать алкоголика, так как больные часто скрывают свое пристрастие к алкоголю. Характерный «облик алкоголика»: лицо одутловатое, с покрасневшей кожей, мелкими телеангиэктазиями, багровым «носом пьяницы», мелкими капельками пота; тремор век, губ, языка; отечные веки с цианотичным оттенком и утолщенным краем, сосуды склер расширены и цианотичны. При исследовании в щелевой лампе сосуды глаза расширены, извиты, цианотичны, на глазном дне при отсутствии патологических изменений артерий выражено полнокровие вен сетчатки. У таких больных видны следы бытовых травм (ожоги, синяки, переломы).
Начальная стадия алкогольного цирроза печени чаще всего бессимптомная, хотя при объективном обследовании выявляется увеличение печени, часто значительное.
В развернутой стадии алкогольного цирроза печени преобладают диспепсические жалобы: потеря аппетита, рвота, поносы. Диспепсический синдром обусловлен сопутствующим гастритом и алкогольным панкреатитом, иногда его причиной становится присоединяющийся алкогольный гепатит. Поражение поджелудочной железы может вести и к нарушению экскреторной функции и сахарному диабету. Алкогольную этиологию панкреатитов подтверждает выявление кальцификатов в поджелудочной железе.
Значительно раньше, чем при вирусном циррозе печени, выявляются признаки дистрофии и авитаминоза. Системное воздействие хронической алкогольной интоксикации приводит к полиневритам, миопатии, атрофии мышц, увеличению околоушных желез, выпадению волос и атрофии яичек. Кроме того, алкоголизм вызывает поражение почек, сердца, умеренную артериальную гипертонию.
Профилактика цирроза включает устранение или ограничение действия причины, приводящей к циррозу печени (снижение употребления алкоголя, вакцинация от гепатита В), своевременное распознавание и лечение хронического гепатита и жировой дистрофии печени.
Сам по себе цирроз печени неизлечим. Однако правильное лечение цирроза позволяет длительное время (до 20 и более лет) компенсировать болезнь, поддерживая работу печени. Соблюдение лечения, диеты и отказ от алкоголя значительно повышают шансы больного на компенсацию болезни.
Фиброз печени — более тяжёлая степень цирроза печени, уплотнение соединительной ткани с появлением рубцов, при фиброзе печени восстановление клеток печени не происходит. Фиброз печени имеет разнообразные системы градации тяжести. Однако диагностировать фиброз печени на ранней стадии трудно, потому что достаточно часто она проходит бессимптомно. Поэтому, чтобы определить степень тяжести такого заболевания как фиброз печени необходимо провести различные методики анализа крови. На данный момент наиболее точным методом определения стадии фиброза печени является биопсия, поэтому медики настоятельно рекомендуют больному каждые 3–5 лет проводить эту процедуру, чтобы отслеживать развитие болезни и своевременно реагировать на изменения.
источник
Значение для развития цирроза имеет вирусный гепатит. Непосредственное прогрессирование цирроза наблюдается не только в стадии хронического гепатита, но и в случае рецидивирующих и при затяжных формах вирусного гепатита. Начало цирроза могут спровоцировать и другие факторы:
- токсическое отравление организма (тринитротолуолом, четыреххлористым углеродом) или бесконтрольный прием медикаментов (сульфаниламидных средств, солей золота и других);
- хронические воспаления протоков желчного пузыря, в частности, внутрипеченочных протоков после холангиогепатита;
- дискенезия желчных протоков и желчнокаменная болезнь, ведущая к застою желчи;
- дефицит в пище витаминов и белков, ведущий к развитию алиментарной недостаточности;
- белковое и витаминное голодание эндогенного характера, развивающееся после энтероколита и энтерита;
- употребление алкоголя, особенно суррогатов, которые усиливают все вышеперечисленные факторы и выступают гепатотоксическим веществом;
- токсикологическое состояние, возникающее при диффузных болезнях соединительной почечной ткани.
Единой классификации не выработано до сих пор. Применяется Кубинское разделение с различными модификациями с 1956 года. Согласно этой классификации выделяют три основных вида цирроза печени:
- портальный;
- постнекротический;
- билиарный (холестатический).
- начальную;
- сформированного цирроза;
- дистрофическую конечную.
Помимо этого, существует условное подразделение на формы:
- функциональная компенсация. Означает удовлетворительное состояние пациента; анализы и пробы печени показывают нормальные или немного отклоненные показатели;
- недостаточность работы печени, выражающейся в легкой, средней и тяжелой (гепатаргия) степени.
Протекание заболевания напрямую зависит от патогенеза и этиологии и выражается различными проявлениями.
Замещающая ткань развивается в форме перегородок, отделяющих почечные дольки от соединений их с протоками желчного пузыря. Портальная гипертензия возникает на последних стадиях цирроза, при этом из воротной вены отток крови становится невозможным и местом локализации становится система внутрипеченочных разветвлений. Из-за этого развиваются варикозные расширения вен желудка, кишечника, возникают отеки внутренних органов.
На животе отмечаются набухшие вены с узлами, надавливая пальцем на вену, определяют ток крови, который направлен от центра живота вверх к груди. Асцит развивается из-за невозможности или нарушения оттока крови из системы воротной вены. Если отеки незначительные, то можно прощупать увеличенную печень и селезенку. Но если происходит уменьшение объема печени, то ее прощупать трудно. Появляется анемия, признаки недостатка витаминов В и, А эндогенного характера.
Третий период отличает резкое похудение пациента, но при этом живот резко увеличен. Иногда в финальной стадии проявления асцита исчезают или уменьшаются. При тяжелом поражении печени может наступить недостаточность, желтуха, кома, затем следует смерть больного. Летальный исход может наступить по причине интеркуррентных болезней, кровотечений из внутренних вен. Длительность заболевания иногда продолжается до 10−12 лет.
Для нее характерно неравномерное развитие замещающей ткани в некрозных очагах, отчего в начале болезни печень имеет увеличенный объем и бугристую поверхность. Заболевание печени в этой форме носит циклический характер по принципу рецидивирующего, на фоне перешедшего в хроническую стадию вирусного гепатита. Иногда при тяжелой форме вирусного гепатита (гиперплазии узелкового характера Маршана) развивается подострый вид постнекротического цирроза.
Неизменная ткань печени сохраняется в промежутках между регенератами (сформировавшимися узлами), различают некротические очаги и дистрофию дегенеративных клеток, между узлами локализуется строма, подверженная коллагенизации. Некротические области впоследствии также зарастают соединительной тканью, отмечаются воспалительные процессы.
В картине печени отмечаются переполненные желчью протоки и капилляры, местами присутствуют прободения, на их месте возникают желчные разливы. К течению болезни присоединяется воспаление желчных протоков и сосудов лимфы. В дальнейшем нарастает развитие регенеративных узлов и разделение долек на отдельные участки.
Некоторые научные деятели определяют билиарный цирроз, как болезнь аутоагрессивного характера, что связывают с измененной реакцией генетического происхождения на различные возбудители. Для билиарной формы заболевания характерно постоянное изменение в процессе выделения желчи, поэтому воспаляются желчные протоки с поднятием температуры тела до критических показателей.
Часто заболевание сопровождается зудом кожи на спине и груди в области проекции печени. Боль возникает в подреберной области, временами острая, распространяется вверх и вправо. В случае желтушного оттенка кожи можно наблюдать области коричневого пигмента на шее или вокруг сосков. Иногда дефицит желчи в кишечнике и желудке ведет к дистрофии костной ткани, вызывающей боль, чаще такая дегенерация заканчивается остеопорозом ребер, костей таза, приводящих к переломам.
Клинические проявления всех форм заболевания отличаются некоторым сходством. Развитие болезни чаще всего проходит медленно, стремительное течение встречается нечасто. Общие проявления отличаются такими характеристиками:
- из-за нарушения работы печени происходит изменение показателей белка (гипоальбуминемия, гипопротеиномия, гипергаммаглобулинемия), холестерина;
- уменьшается в крови уровень протромбина, изменяется течение гликемической кривой после глюкозной нагрузки;
частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;
- отмечаются в некоторых случаях поражения поджелудочной железы и изменения в ее работе;
- отмечается слабость, снижение работоспособности;
- отсутствует аппетит, проявляется тошнота и рвота, чувство переполненности желудка, тяжесть в правом подреберье, нерезкая боль в этой области, изменение стула;
- беспокоит зуд кожи, кровотечения из носа, геморроидальные, часто бывает рвота с кровью;
- снижение качества зрения в сумерки и ночью;
- периодические повышения температуры тела;
- с развитием болезни все чаще отсутствует аппетит;
- цвет кожи становится сероватый, иногда желтушный, на ней появляются сосудистые звездочки, характерные для цирроза;
- наблюдается гиперемия ладоней и пальцы могут принять форму бочонков;
- асцит развивается в половине случаев заболевания;
- вздутие живота, метеоризм;
- вначале увеличенная печень при дальнейшем течении становится меньше;
- расширение подкожных вен видно в виде узлов на боковой поверхности живота справа, иногда узлы возникают на прямокишечных венах, нижних вен пищевода, на участке кардиального желудочного отдела, при разрыве могут возникнуть опасные для жизни кровотечения.
Общие методы при диагностировании цирроза любой формы похожи между собой. Во время острого периода болезни выполняют рекомендации постельного режима, лучше всего в стационаре. Для питания используют диету № 5. Рацион включает полноценные белки, около 100−120 г в день, при этом мясо не должно быть жирным, берут курятину, телятину или кролика, а яйца допускается есть одно в сутки. Обязательно включен творог, разрешается небольшое количество растительных жиров от 60 до 70 г и сливочное масло, которое кладут в готовые блюда.
Для терапии при не обостренном циррозе печени применяют лекарственные препараты, изготовленные из печени (сирепар, витогепат), используют липоевую и глютаминовую кислоту, рибоксин, Лив 52, силибор, эссенциале, легален. Последним в списке медикаментов приписывают гепатопротекторные качества.
Цирроз печени излечим или нет, определяют в зависимости от степени поражения. Если имеется ранняя стадия, то с помощью специальных препаратов останавливают разрушительное действие вредных факторов. Но часто алкоголь становится тем самым фактором, который убрать из своей жизни пациент не в силах. Естественно, такое отношение к своему организму закончится печально, излечить печень не представляется возможным.
Для лечения жировой дистрофии, чтобы восстанавливать поврежденную ткань, особенно полезны липотропные средства:
- липоевая кислота по 0,02 г трижды в сутки;
- хлорид холина с изотоническим раствором хлорида натрия или глюкозы капельно или внутрь по чайной ложке;
- метионин по 0,3 г трижды в сутки, следует применять осторожно из-за токсичности.
Гормональные препараты назначают в ранних стадиях гепатита в хроническом проявлении и циррозе печени с явными признаками гемолитической анемии и при биллиарном циррозе в первой стадии. Используют кортизон, преднизолон, триамциналон, дексаметазон. Гормональные средства употребляют одновременно с хлоридом калия.
Активная форма гепатита требует небольших норм иммунодепрессивных препаратов (меркаптопурин, азатиоприн, пеницилламин при билиарной форме). Присоединение инфекционного заражения лечат антибиотиками с параллельным дуоденальным зондированием, используют желчегонные препараты.
Зуд кожи облегчают антигистаминными медикаментами (димедрол, супрастин, холестирамин, никотиновая кислота, внутривенно раствор новокаина). Помогает растирание лимоном, ментолом на спирту, проведение ванн перед сном.
Меры заключаются в своевременном лечении гепатитов, особенно вирусных, направление на легкий труд после перенесенного заболевания. Внимание уделяется здоровому образу жизни без употребления алкоголя или с небольшими дозами во время праздничных застолий, отказ от курения. Здоровье печени зависит от своевременного поступления качественных продуктов питания, богатых на витамины, минералы и полноценные белки.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Многие люди во всем мире задаются вопросом, лечится ли гепатит С — одно из самых распространенных и опасных заболеваний печени. К сожалению, на сегодняшний день даже привитые люди рискуют заразиться этой болезнью. Гепатит С звучит как приговор, заболевание порой очень сложно поддается лечению, однако, медицина постоянно совершенствуется, подбираются новые методы терапии, помогающие легче справиться с болезнью. Как происходит лечение гепатита С, и можно ли полностью восстановить поврежденную печень?
Острую форму гепатита С можно вылечить, достаточно пройти комплексное лечение, включающее прием медикаментозных препаратов, лечебную диету и изменение образа жизни. При гепатите С, протекающем в хронической стадии избавиться намного сложнее. Это долгий и трудоемкий процесс. Существуют многочисленные штаммы (генотипы) заболевания. Продолжительность и эффективность терапии зависит от генотипа вируса, поразившего человека. В любом случае какой бы штамм гепатита С ни был выявлен у инфицированного, болезнь не приговор, с трудом, но поддается полному излечению.
При выявлении вируса в крови пациента, врач первоначально назначает гепатопротекторы — медикаментозные препараты, которые защищают печень и помогают ей восстановиться. В этом и заключается лечение на раннем этапе. Дальнейшая терапия включает комплекс терапевтических мер, состоящих из соблюдения лечебной диеты и продолжительного приема противовирусных средств.
Гепатит имеет плавное развитие и полное отсутствие характерных симптомов, поэтому ответить на вопрос о том, когда же нужно обращаться к врачу очень сложно. Зачастую заболевание выявляется совершенно случайно во время проведения диагностических исследований. Конечно же, очень важно на раннем этапе выявить болезнь, чтобы скорее взяться за лечение и предотвратить возможные осложнения.

Врач собирает данные о пациенте, пытаясь выяснить, при каких обстоятельствах произошло заражение гепатитом С. В большинстве случаев, найти причину инфицирования так и не удается. Терапией инфекционных болезней печени занимаются следующие врачи:
- Инфекционист. Врач широкой специализации, занимающийся основным лечением инфекционных гепатитов в острой стадии. Он занимается диагностикой, определением возбудителя вируса, лечением и восстановлением печени после проведенной терапии.
- Терапевт. Широкопрофильный врач. Люди обращаются к нему с жалобами на любые недомогания, которые не требуют немедленной госпитализации. Терапевт на основании проведенных анализов может поставить окончательный диагноз или направить пациента к другим специалистам на консультацию.
- Гепатолог. Врач, занимающийся лечением хронической формы заболевания, включая цирроз и алкогольную болезнь печени.
- Гастроэнтеролог. Больные приходят к врачу с жалобами на нарушение аппетита, боли в желудке, непроходящее чувство тошноты. Это клинические проявления гепатита С, появляющиеся после его бессимптомного течения. Их часто путают с заболеваниями пищеварительных органов.
Основной целью лечения гепатита С является искоренение вируса из организма человека. При невозможности это сделать, терапевтические методы направлены на купирование воспалительного процесса в жизненно важном органе, предупреждение перерождения болезни в цирроз печени или злокачественную опухоль. При выборе лечения врач учитывает такие факторы:
- пол и возраст пациента;
- особенности протекания заболевания (рецидив или ремиссия);
- уровень концентрации вируса в печени и его генотип.

Противовирусная терапия — основа лечебного процесса, служащая профилактикой развития цирроза печени, печеночной недостаточности и рака. Для терапии гепатита С острой и хронической форм используются интерфероны — препараты направленного действия в борьбе с клетками вируса, ядами и вредными веществами. В большинстве случаях терапия интерферонами не назначается по таким причинам:
- Есть противопоказания к назначаемым медпрепаратам.
- Индивидуальная непереносимость действующего вещества противовирусного средства.
- Первичное лечение медикаментозными средствами не привело к положительному результату, вирус не удалось побороть, и болезнь не излечивается до конца.
- Дороговизна лекарств направленного действия.
- Пациент ожидает поступления в аптечную сеть более эффективных или менее дорогих препаратов.
Если противовирусная терапия не назначена, лечащий врач подбирает лекарственные препараты, направленные на купирование воспалительного процесса в печени и восстановление утраченных функций. К таким лекарственным средствам относят гепатопротекторы — препараты, защищающие клетки печени от повреждений, и положительно влияющие на ее функции. Чаще всего таблетки или капсулы для печени содержат в составе один из компонентов:
- глицирризиновую кислоту;
- фосфолипиды;
- урсодезоксихолевую кислоту;
- экстракт расторопши и т. д.

Немаловажное значение при лечении гепатита С имеет лечебная диета № 5 и здоровый образ жизни. Очень важный момент в терапии — отказ от курения и алкоголя. Гепатит С излечим при полном отсутствии вредных привычек. Лечебная диета направлена на улучшение работы всех внутренних органов, поддержание нормального функционирования печени. Особенности диеты при гепатите С:
- Отказ от употребления пищи в жареном виде. Отдать предпочтение паровым, отварным блюдам.
- Употребление пищи 5—6 раз в день маленькими порциями.
- Контроль над употребляемой жидкостью, выпивать не менее 2-х литров в сутки.
- Содержание в суточном рационе достаточного количества белков, жиров и углеводов.
Вносится запрет на следующие продукты:
- мясо и рыба жирных сортов;
- животные жиры;
- сладости и сдоба;
- шоколадные изделия;
- молочнокислые продукты с высоким содержанием жиров;
- чеснок и лук;
- все бобовые;
- фрукты и ягоды кислых сортов;
- сладкая газировка;
- кофе и черный крепкий чай;
- все виды алкогольных напитков.
При рецидивирующей стадии гепатита С противовирусное лечение с помощью интерферонов длится не менее 3-х месяцев. Терапия хронического заболевания и восстановление утраченных функций печени продолжается длительное время, и может занять несколько лет. Когда гепатит осложнен различными факторами, годами длится соблюдение диеты и ведется здоровый образ жизни. Если не лечить гепатит, возникнут осложнения и болезнь перейдет в цирроз или, чего хуже, в рак печени.

Данные медицинской статистики говорят о том, что вылечить гепатит С сложнее у следующих категорий пациентов:
- у мужской половины населения;
- у женщин репродуктивного возраста;
- у больных, с повышенным уровнем трансаминаз в крови;
- у пациентов с высокой концентрацией вируса в печени;
- при генотипе вируса 1b.
При неполном излечении заболевания врач назначает больным курс повторной терапии. Современная медицина совершенствуется с каждым днем, разрабатываются новые методы лечения, появляются новые, более эффективные препараты. Исходя из этого, повторный курс терапии может оказаться эффективней, чем предыдущий, и, в конце концов, даст желаемый результат.
Зачастую прогноз болезни имеет благоприятный исход. Длительное проведение противовирусного лечения позволяет сдерживать дальнейшее развитие заболевания и повреждение печени. Полное излечение человека происходит в том случае, если в течение 12-ти месяцев после проведенного курса терапии в крови не обнаруживают HCV-РНК. Нарушенные функции печени при этом поддаются полному восстановлению. Вылечить гепатит С навсегда можно при прохождении комплексного лечения и тщательном соблюдении врачебных рекомендаций.
Фильтрующим органом человека является печень, когда в ней происходят сбои, то это может обернуться серьезными заболеваниями. К одним из самых часто встречаемых и опасных относится цирроз. При нем поражаются клетки межтканевого пространства, которые быстро заменяют собой здоровые их аналоги. У многих возникает вопрос: лечится ли цирроз печени? Ответ можно будет найти ниже.
В ходе заболевания изменяется структура печени, в ней наблюдается уплотнение, на поверхности появляются бугорки и из-за этого она не может выполнять свою деятельность.
Цирроз возникает по разным причинам, но самой распространенной из них является проникновение в организм вируса гепатита. В 97% случаев болезнь проявляется при гепатите С.
Среди других вероятных причин заболевания выделяются:
- длительный прием алкогольных напитков, которые оказывают на организм токсическое воздействие;
- осложнения, которые развиваются на фоне других патологических заболеваний;
- отравление печени вредными химическими веществами;
- венозный застой;
- патологические заболевания аутоиммунного характера;
- присутствие в организме вредоносных паразитов;
- сердечная недостаточность.
Они взаимосвязаны, но независимо от этапов развития болезни выделяются общие симптомы:
пониженная трудоспособность;
- болевые ощущения в животе;
- покраснение ладоней;
- общая слабость в теле;
- снижение аппетита и как следствие потеря веса;
- изменение ногтевой пластины;
- увеличение грудной клетки у мужчин;
- боли в суставах;
- повышение температуры тела.
После диагностики наблюдается увеличение селезенки, печени и деформация поверхности последней.
Цирроз печени может протекать в течение нескольких лет, от начала болезни и до ее тяжелой формы проходит 4 стадии:
- Компенсаторную. Эта начальная стадия цирроза излечима, она проходит бессимптомно, так как здоровые клетки печени пытаются компенсировать полностью работу пораженных своих сотоварищей. По результатам крови можно установить, что уровень билирубина в ней ниже нормы.
- Субкомпенсированную. На этой стадии появляются выраженные симптомы болезни, болеющий человек испытывает слабость и начинает худеть. В печени ощутим недостаток белков, который приводит к отечности, вне зависимости от времени суток. Возможны неприятные ощущения в правом боку, после сдачи анализа наблюдается низкий уровень альбумина и билирубина.
- Декомпенсированную. Она нередко сопровождается внутренними кровотечениями, тело становится желтого цвета, после диагностики обнаруживается, что ткани печени имеют рубцы, из-за чего этот орган перестает выполнять свои функции. Уровень альбумина и протромбиновый индекс существенно снижаются.
- Последняя стадия влечет за собой необратимые изменения в организме и может обернуться печеночной комой. При ней на органах, расположенных в брюшной полости, появляются варикозные вены. Излечиться на такой стадии полностью невозможно. Поздними симптомами заболевания является вздутие живота, появление варикозных звездочек, частая кровоточивость полости рта и десен, потемнение мочи, тошнота и сопровождающая ее рвота, иногда появляется геморрой.
Если имеются подозрения на цирроз печени, чтобы избежать неприятных и тяжелых последствий нужно сразу же обратиться к врачу.
Каждая из трех первых стадий заболевания может длиться на протяжении нескольких лет, при 4 стадии болезнь прогрессирует в ускоренном темпе.
Рассматриваемое заболевание можно вылечить, если правильно определить его разновидность и подобрать эффективную терапию:
Алкогольная форма заболевания развивается из-за бесконтрольного употребления различных спиртных напитков.
- Аутоимунная форма возникает вследствие сбоев в функционировании иммунной системы.
- Кардиальный вид провоцируют сердечные заболевания, влекущие за собой нарушения кровообращения.
- Криптогенным называется цирроз, причины которого не установлены.
- Токсическая форма появляется из-за попадания в организм вируса гепатита.
- Застойная форма диагностируется при недостаточном кровообращении в печени, а также венозном застое.
- Обменно-алиментарный вид проявляется как следствие сбоев в обмене веществ.
Цирроз также подразделяется по способу протекания заболевания:
- Активный – при нем ярко выражена симптоматика, болезнь быстро прогрессирует. Лечение возможно только в стационаре.
- Неактивный – воспалительные процессы отсутствуют, ткани в печени изменены незначительно. Такой вид можно лечить дома.
На фоне приобретенных форм цирроза печени существует еще и врожденная, которая является результатом генетических патологий, таких как тирозиноз, гемохроматоз и другие.
Для профилактики, а также лечения заболеваний печени наши читатели успешно используют эффективное средство…
Печень – уникальный орган с высокой способностью к восстановлению, если какая-то из ее клеток поражена, остальные с мощной силой размножаются и занимают освободившееся место. Именно это свойство выступает гарантом того, что те, кто лечит ее, смогут быстро восстановить функциональность фильтрующего органа.
Если же заболевание запущено и поврежденных клеток гораздо больше, чем здоровых, то процесс начинает приобретать патологический характер. Погибшие участки печени заменяются фиброзной соединительной тканью, затем на этих местах появляются тяжи, образующие узлы восстановления – ложные дольки органа.
Разрастаясь, они ускоряют гибель гепатоцитов (печеночных клеток), способствуют сбоям в работе печени и приводят к серьезным осложнениям.
На ранней стадии выявить заболевание проблематично, следует пройти УЗИ печени, а также воспользоваться радионуклидными и рентгенологическими методами диагностики. Поможет определить болезнь компьютерная томография.
Среди этих методик самыми точными считаются УЗИ и томография, а радионуклидный метод допускает погрешности, но если применить сцинтиграфию, то можно объективно оценить работу печени.
На заключительном этапе обследования применяется биопсия. При ней происходит забор проб ткани рассматриваемого органа с определенных его участков.
После всех исследований можно будет судить излечим или нет протекающий процесс в печени, по результатам анализов определяется дальнейшая продолжительность жизни больного.
Часто точный диагноз зависит от биохимического анализа крови, после которого можно определить содержание билирубина в печени.
Методик по восстановлению переродившихся клеток нет, но замедлить процесс их изменения, поддержать функциональность печени и продлить жизнь заболевшего можно, применив проверенные временем методики лечения.
Он состоит из отказа от вредных привычек, это касается распития алкоголя в неограниченных количествах, отказа от приема вредных медикаментозных средств. Если человек болен гепатитом, то вначале необходимо излечиться от него.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
После выявления заболевания следует провести коррекцию дневных нагрузок больного, чаще отдыхать и ограничить физические нагрузки, перейти на диетическое питание, устранить из рациона пищу, содержащую много белка, а также жирную еду.
Она применяется в обязательном порядке на второй стадии заболевания и направлена на снижение основных проявлений цирроза. Прием медикаментов стимулирует обменные процессы в гепатоцитах, что приводит к укреплению мембран печени.
Медикаментозная терапия включает в себя применение гормональных и антидепрессантных средств, если в процессе лечения появляются инфекционные заболевания, то обязательно назначаются антибиотики.
Лекарства и их состав подбираются в зависимости от стадии цирроза:
при низком показателе белка в крови назначаются стероидные анаболические препараты и растворы альбумина;
- поднять гемоглобин помогут препараты железа;
- для устранения отечности применяются мочегонные средства.
Специальные препараты назначаются только в случае обострения заболевания. Предписывают также сорбенты и ферменты, которые предотвращают интоксикацию всего организма.
Хирургическое вмешательство используется как крайняя мера, в ходе которой происходит пересадка печени или от здорового органа удаляется пораженная его часть.
Если нет выраженных патологий и большая часть клеток печени сохранена, то можно прибегнуть к домашним рецептурам, которые часто используют для лечения женщины. Совместно с ними обязательно нужно принимать витаминно-минеральный комплекс, в нем должна содержаться фолиевая кислота и витамины группы В.
Несколько домашних рецептов:
Одуванчик. Это растение очищает кровь и способствует выводу токсинов из организма. Для лечения цирроза применяют его сок, который нужно выпивать в количестве 2 ст. ложек ежедневно натощак.
- Куркума. Она содержит куркумин, способный стабилизировать работу печени и вывести токсины. Такое средство применяют в качестве приправы к первым и вторым блюдам.
- Женьшень. В нем присутствуют элеутерозиды, которые нейтрализуют токсины. Настойка готовится из 100 грамм растения и спирта. После настаивания в течение двух недель домашнее средство принимают перед едой по 10 капель, которые можно разбавлять водой.
В аптеке имеются готовые травяные наборы, которые способствуют нормализации деятельности печени, в них могут содержаться такие растения: литья березы, ромашка, зверобой, шиповник и другие.
Чтобы обезопасить себя и не столкнуться с циррозом печени, рекомендуется пересмотреть свой образ жизни, не принимать много медикаментов сразу, исключить из рациона жирные и жаренные продукты. Это заболевание излечивается, если вовремя начать терапию, а не запускать его.
STABILIN – это специальная суспензия, применяемая для регуляции процессов обмена и восстановления регенерации и функций клеток печени…
- Проявление признаков цирроза печени у мужчин
- Лекарства и препараты при циррозе печени
- Стадия декомпенсации цирроза печени
- Шкала Чайлд-Пью — классификация циррозов печени
Цирроз печени относится к тем заболеваниям, которые полностью меняют жизненный уклад человека. Необходимо не только пить лекарства, но и менять свой образ жизни, отказываясь от привычек, а ведь некоторые из которых, были приобретены еще в детстве. Соблюдение диеты при циррозе, как и при гепатите, является необходимым условием лечения, исключить из рациона придётся не только фастфуд и вредную пищу, но и те продукты, польза которых кажется очевидной. Одним из таковых являются томаты – овощ, который растет на каждом огороде и едва ли не самый популярный в традиционной кухне нашей страны.
Увы, но помидоры при данной патологии могут представлять большую опасность. Давайте рассмотрим, почему так происходит и какая от них польза и вред для печени.
По большому счету, в помидорах есть почти всё, что необходимо организму человека для поддержания жизнедеятельности и получения энергетической подпитки.
- фруктоза, глюкоза. Источник быстрых углеводов, а значит, и сил с жизненной энергией, которыми они наполняют организм;
- белки, они являются основным строительным материалом для регенерации (обновления) тканей;
- клетчатка, проходя через желудочно-кишечный тракт, выводит из организма токсины;
- пектин, также выводит яды, являясь природным энтеросорбентом;
- крахмал;
- полный комплекс минералов;
- витамины групп В и С;
- фолиевая кислота;
- серотонин;
- ликопин.
Как видите каждый томат – это бесценная коллекция питательных веществ, созданная самой природой, все его ингредиенты полезны человеку.
Употребление помидоров в пищу дает следующие эффекты:
- останавливает развитие воспалений;
- запускает регенерацию тканей;
- профилактика онкологических заболеваний;
- благотворно влияет на психику, предотвращая развитие депрессий;
- улучшается состав крови;
- укрепляется иммунитет, при гепатите это особенно важно для борьбы организма с инфекцией;
- повышается выработка желчи.
Именно последний пункт, желчегонный эффект, является тем камнем преткновения, который может перечеркнуть все положительные свойства томатов при циррозе печени.
Польза и вред помидоров при заболеваниях печени и, в частности циррозе, уже стали темой многочисленных научных работ и исследований, проводимых с фокус-группами пациентов. Но однозначного ответа получить так и не удалось – он зависит от стадии болезни, наличия сопутствующих заболеваний и осложнений, индивидуальных особенностей конкретного пациента и ряда других факторов.
Далеко не все из вас знают, что печень — не просто внутренний орган, а железа, причем самая крупная в организме. Вес железы, как и ее размеры, внушителен и, в здоровом состоянии, у взрослого человека она весит 1,5-2 кг. Печень очищает кровь человека и активно участвует в процессах пищеварения и обмена веществ. Секретом, который вырабатывает орган, является желчь, часть которой поступает в кишечник, помогая пищеварению и образуя слизь, защищающую его стенки от механических повреждений. В кровь же из желчи попадает билирубин – пигмент с характерным окрасом. Избыток желчи скапливается в желчном пузыре, расходуясь организмом по необходимости.
Цирроз относится к одним из самых распространённых заболеваний. Большим заблуждением является устойчивое мнение о том, что болеют им только те люди, которые злоупотребляют спиртными напитками. Нет, существует и неалкогольная форма, которую вызывают инфекции и вирусы, как, например, Гепатит.
При заболевании начинается патологический процесс — ткани, из которых состоит печень, начинают разрушаться, заменяясь на соединительные, абсолютно бессмысленные в функциональном плане. Также начинают накапливаться жировые отложения. Эти факторы приводят к тому, что печень не может справляться со своими функциями очистки крови и выработки желчи, что приводит трагическому финалу – смерти пациента.
Угроза состоит в том, что, на первых порах больной почти не чувствует симптомов, и многие люди даже не подозревают, что уже поражены циррозом. Болит печень крайне редко, пока болезнь не зайдет уже слишком далеко. Вторым моментом является сложность лечения, так как эффективных методик, на сегодняшний день, как и при гепатите, медицина не придумала. Все лечение сводится к тому, чтобы с помощью медицинских препаратов и диет нормализовать и стабилизировать работу печени, остановив развитие болезни и замещение тканей.
Цирроз — то заболевание, при котором диета, назначаемая пациенту, играет ключевую роль.
Окончательное решение должен принимать диетолог, исходя из клинической картины течения заболевания у конкретного пациента. Но в большинстве случаев, ответ положительный. Да, помидоры нужны организму при гепатите и циррозе, они помогают обессиленной потерей гепатоцидов печени, восстановить работу всех печёночных функций.
Полезный эффект будет только при соблюдении нормы. Рекомендуемое количество определяет диетолог, но в общем случае, это один плод среднего размера в день. Есть помидоры лучше всего в составе салата с зеленью, который заправлен маслом растительного происхождения. Животные жиры категорически запрещены и лишь ускоряют накопление отложений в печени.
Помидоры вредны и должны быть максимально или полностью исключены из рациона при:
- проявлении аллергических реакций на них;
- желчнокаменная болезнь и закупорка желчевыводящих путей;
- камнях в почках;
- гастрите и язве желудка;
- панкреатите;
- холецистите;
- ряде других проблем печени и желчного пузыря;
- пониженном артериальном давлении;
- интоксикации организма алкогольного и неалкогольного рода.
Есть при циррозе печени можно как желтые, так и красные томаты. Лучше если они будут с собственных грядок или колхозного рынка. Желтые могут быть предпочтительнее для аллергиков и имеют более щадящее воздействие в планах нагрузки на пищеварительную систему, но в них более низкое содержание витамина С. Употребляют помидоры в свежем виде и как ингредиент разнообразных салатов, любимый рецепт которых у каждого свой.
А вот от солёных, маринованных и других видов консервированных помидоров придется отказаться – они лишь осложнят болезни печени. Также под запретом зеленые консервированные помидоры, при циррозе печени есть их нельзя категорически.
Полезен ли томатный сок для печени? – Безусловно, да. Он любим многими и обладает тем же внушительным списком полезных свойств и качеств, что и свежие томаты, но его несомненным преимуществом является то, что он гораздо лучше усваивается организмом и не нагружает желудочно-кишечный тракт. Пищеварение при циррозе всегда нарушено, и томатный сок благотворно влияет на ЖКТ.
Важно! Ассортимент продуктовых магазинов содержит немало видов томатного сока. Но большинство из них так называются только на упаковке. Внутри же, вместо натурального сока, находится непонятный химический состав и добавки, которые очень вредны, негативно влияют на печень и организм здорового человека, а, у больных циррозом, может значительно ускорить ее разрушение. Поэтому лучшей рекомендацией будет приготовить томатный сок дома самостоятельно. Ведь сделать это совсем легко, и вы будете уверены в абсолютной натуральности сока и его пользе и организма.
Есть несколько проверенных рецептов коктейлей, которые очень полезны:
- Пить томатный сок с рассолом по 70 мл. после еды.
- Томатный сок смешивают с морковным и добавляют ложку растительного масла. Выпивать стакан в день, разбив на несколько порций, которые принимают после еды.
Теперь вы обладаете исчерпывающей информацией о том, можно ли есть помидоры при циррозе печени и как.
Какие продукты полезны для печени.
источник
 частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;
частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;

 пониженная трудоспособность;
пониженная трудоспособность;
 Алкогольная форма заболевания развивается из-за бесконтрольного употребления различных спиртных напитков.
Алкогольная форма заболевания развивается из-за бесконтрольного употребления различных спиртных напитков.

 при низком показателе белка в крови назначаются стероидные анаболические препараты и растворы альбумина;
при низком показателе белка в крови назначаются стероидные анаболические препараты и растворы альбумина; Одуванчик. Это растение очищает кровь и способствует выводу токсинов из организма. Для лечения цирроза применяют его сок, который нужно выпивать в количестве 2 ст. ложек ежедневно натощак.
Одуванчик. Это растение очищает кровь и способствует выводу токсинов из организма. Для лечения цирроза применяют его сок, который нужно выпивать в количестве 2 ст. ложек ежедневно натощак.