Ежегодно прилавки аптек пополняются препаратами нового поколения. Некоторые из них имеют сильнейший состав, влияющий на органы и ткани. Первый удар от токсического воздействия берет на себя печень, так как через нее проходит большой объем крови.
При наблюдении у гепатолога почти 13% пациентов имеет лекарственное поражение печени. Из этого списка почти у половины больных развивается острая почечная недостаточность на фоне длительного приема системных препаратов.
В работе печени задействованы сложные биохимические реакции преобразования, связывания и выведения токсинов из организма. При синтезировании лекарственных компонентов образовываются еще более токсичные элементы. Часто это происходит при параллельном употреблении алкоголя или несовместимости медикаментов.
Изначально печень справляется с поступлением химических веществ, но постепенно ее работа ухудшается:
- образуется воспалительный процесс;
- накапливается жировая ткань;
- нарушается отток желчи;
- гибнут гепатоциты (клетки печени).
На ранней стадии в печени не происходит существенных изменений, самочувствие остается на нормальном уровне, а симптомы отсутствуют. Опасность заключается в самостоятельном назначении медикаментов и неправильные дозировки.
Полностью безвредных лекарств для печени не существует. Занимаясь самолечением, каждый человек рискует серьезно навредить органу. Для каждого организма есть свои сроки изнашивания, поэтому когда случится поражение печени — не знает никто. Большинство людей обращается к специалисту, когда разрушительные процессы достигают крупного масштаба или становятся необратимыми.
Выпускаются в большом ассортименте, имеют в своем составе один компонент или комбинацию нескольких веществ. К таким препаратам ежедневно обращаются сотни людей при незначительных болях в голове, мышцах, повышенной температуре и других состояниях. НПВП приносят колоссальный вред печени. Постепенно токсины от их приема накапливаются в клетках, что провоцирует развитие гепатита и печеночной недостаточности. Наиболее распространенные препараты основаны на ибупрофене, диклофенаке и уксусной кислоте, например:
Существует множество противомикробных препаратов направленного и широкого спектра действия. Активные против возбудителей вещества являются самыми токсичными для клеток печени. Основная их опасность заключается в том, что их принимают самостоятельно в профилактических целях. Но иногда возбудителем болезни является не микроб, а вирус. Все антибиотики по-разному действуют на печень:
- снижение проницаемости мембран клеток печени;
- нарушение оттока желчи;
- сгущение секрета;
- сбой в иммунной системе (саморазрушение органа).
Побочный ряд антибиотиков широкий, некоторые из них категорически нельзя принимать даже при малейших отклонениях в работе органа:
Тетрациклин и все препараты тетрациклинового ряда:
- Амоксициллин;
- Эритромицин;
- Оксациллин;
- Макропен;
- Фурантоин;
- Бактрим.
Эта группа разработана для снижения артериального давления. От гипертонических кризов страдает большая часть планеты старше 55 лет. Но не все проходят соответствующее лечение, а просто убирают неприятные симптомы с помощью гипотензивных препаратов. Большинство средств от давления в структуре своей безвредны для печени. Негативное влияние происходит при сочетании их с другими лекарствами или при неправильной дозировке:
Такой тип препаратов ограждает женщину не только от нежелательной беременности, но и лечит некоторые состояния, связанные с нарушением гормонального фона. Всего одна таблетка в регулярном применении способна привести к тромбозу и лишнему весу. Но наибольшее влияние от них берет на себя печень. Высокие дозы эстрогена провоцируют застойные процессы при оттоке желчи, повышают риск возникновения аденомы в печени. Контрацептивы противопоказаны при панкреатите и любых патологиях органа:
Постоянные мигрени, боли при менструациях или в зубах толкают людей на принятие анальгетиков. Препараты имеют сильное влияние на все органы, замедляют выработку лейкоцитов и сгущают кровь, но особую опасность они представляют для печени. Регулярный прием анальгетиков быстро выводит печень из строя, отравляя ее токсическими соединениями. Наиболее опасным препаратом считается Парацетамол. Давать его маленьким детям можно только по показаниям врача.
Даже в незначительных дозах средства от микоза и кандидоза имеют негативное влияние на печень. Это обусловлено накопительной функцией препаратов. Постепенно концентрация веществ в тканях и крови повышается. На начальном этапе симптомы отсутствуют, но постепенно пациент может испытывать тошноту, горечь во рту и снижение аппетита. Это первые признаки того, что печень не справляется с избытком противогрибковых компонентов.
Когда препараты влияют больше всего:
- пожилой и детский возраст;
- нарушение ферментативных особенностей печени;
- вирусный и алкогольный гепатит (также в анамнезе);
- диабет;
- эндокринные нарушения;
- цирроз;
- ожирение.
Снизить нагрузку на орган возможно, если придерживаться важных рекомендаций:
- Из рациона исключается вредная пища (специи с глутаматом натрия, чипсы, сухарики, пища быстрого приготовления, готовые полуфабрикаты и трансгенные жиры).
- Ограничение количества соли во всех блюдах. Продукт вызывает застой жидкости в тканях и замедляет метаболические процессы.
- Необходимо употреблять достаточное количество жидкости. На 1 кг веса идет не менее 40 мл чистой воды без примесей и газа. Повышенный водообмен ускоряет выведение токсинов из печени при лекарственной терапии.
- В меню должна присутствовать растительная и белковая пища, в день употребляют 2-3 порции фруктов (исключается виноград).
- На время убирается алкоголь, количество выкуриваемых сигарет лучше уменьшить, вводится активный образ жизни с прогулками на свежем воздухе.
- Обязательно применение гепатопротекторов, ускоряющих процессы регенерации печени и оказывают профилактическое действие на любые болезни органа.
- Нарушение дозировки строго запрещено. Увеличение дозы сильнодействующих приводит к поражению печени, изменять ход терапии может только лечащий специалист.
- На время терапии осуществляют поддержку витаминами и пробиотиками. Витаминные комплексы значительно ускоряют метаболические процессы в печени и повышают ее энергетические способности. Пробиотики не дают противомикробным средствам убивать полезные бактерии в кишечнике, поддерживая микрофлору.
Организм малыша наиболее уязвим, поэтому до трех лет многие родители сталкиваются с постоянными простудами или бронхитами. При лечении этих патологий мало кто задумывается о вредоносном действии на печень ребенка. Но если оставить лечение, это может спровоцировать прогрессирование заболеваний и осложнения.
- Чтобы защитить печень, родителям рекомендовано использовать растительные препараты, но делать это по предписанию врача.
- Если педиатр настаивает на приеме антибиотиков при бактериальных инфекциях, то в терапию включаются препараты с молочнокислыми бактериями (Линекс, Лактовит, Бифиформ). Также полезны молочные продукты (простокваша, ацидофилин, натуральные йогурты).
- Давать лекарства ребенку следует строго по инструкции, в определенное время. Для поддержки печени слабо заваривают печеночные сборы и дают вместе с чаем. О приеме трав нужно сообщить педиатру.
К счастью, в альтернативной медицине есть множество проверенных способов по очищению печени. Они приготавливаются на растительной основе. Даже месячный курс значительно поддержит орган и сохранит его функциональность на определенном уровне.
Проверенный способ очищения органа от застоя желчи и токсинов основан на прогревании после приема активных компонентов:
Тюбаж. В 7 вечера осуществляется последний легкий ужин. Ближе ко сну столовую ложку сорбита разводят в 250 мл воды и сразу выпивают. Принимают положение лежа на правом боку, и в область печени кладут грелку. Обычно процедура занимает 1,5 часа. Очищение проводят 1 раз в 7 дней на протяжении 4 недель.
Травы для печени. Натощак утром выпивается любой настой печеночных трав, Через 30 минут 15 грамм меда растворяют в 100 мл воды и выпивают, затем кладут теплую грелку под правое ребро и держат 90 минут. Сразу после процедуры рекомендуется несколько раз присесть и позавтракать.
Кукурузные рыльца. Наилучшим средством для чистки печени считаются волоски с молодых початков кукурузы. Их можно заваривать сушеными или свежими. Столовую ложку измельченных рыльцев заливают 200 мл кипятка, настаивают 40-50 минут и процеживают. Пьют по 30 мл 2 раза в день перед приемом пищи.
Во время лечения медикаментами важно соблюдать диету, в которой исключаются жареные, жирные и консервированные блюда. Питание должно быть легким и дробным. Для устранения застойных желчны процессов показана гимнастика.
Также вы можете ознакомится с мнением специалиста, посмотрев данный видеоролик, где он рассказывает необходимы ли гепатопротекторы, когда больному назначают антибиотики, а также какие антибиотики сильно вредят печени.
источник
Заболевания печени в большинстве случаев обуславливаются ее главной функцией — фильтрацией крови от токсичных веществ. В число главных поставщиков токсинов входят вредные продукты питания, алкоголь, загрязненная вода и воздух, а также лекарственные препараты. Чаще всего таблетки влияют на печень негативно только при неправильном или бесконтрольном приеме, причем в основном у тех людей, которые подвержены такому воздействию. Повышенная чувствительность организма к отдельным компонентам лекарств появляется при отсутствии особых ферментов, способных противостоять их пагубному воздействию. Также в группу риска входят женщины, особенно имеющие гормональные нарушения, а также лица обоих полов старше 55 лет или с заболеваниями печени.
Отрицательное воздействие медикаментов на печень проявляется в разных вариантах:
- токсичность от передозировки — развивается практически во всех случаях значительного превышения допустимой дозы лекарства;
- аллергическая токсичность — возникает только при наличии генетической предрасположенности к накоплению в организме вредных лекарственных веществ и продуктов их распада;
- аллергия на препараты — поражение печени происходит в результате атаки компонентов лекарства клетками иммунной системы.
В любом из указанных случаев могут развиваться разные заболевания печени:
- повышение уровня печеночных ферментов в крови без симптоматики заболеваний печени;
- образования кровяных сгустков в печеночных венах;
- гепатит, некроз, стеатоз, холестаз — как отдельно, так и в комплексе;
- острая печеночная недостаточность, в том числе с летальным исходом.
Обратите внимание! Прием некоторых препаратов вызывает поражение печени не сразу, а по мере их накопления в организме — чем длительней они принимаются, тем сильнее оказывается нарушение. К числу таких лекарств относятся многие жаропонижающие, о вреде которых большинство пациентов даже не догадывается.
Поскольку печень кроме очищения крови выполняет еще ряд важных функций, влияющих на состояние многих систем, нарушение ее деятельности под влиянием лекарств негативно сказывается как на самом органе, так и на всем организме в целом. Чаще всего это приводит к таким последствиям:
- Печенью вырабатываются особые белковые вещества, обеспечивающие выведение гемоглобиногенного пигмента — билирубина. В результате нарушения этого процесса развивается гипербилирубинемия, признаком которой становится желтуха.
- Печень участвует в регуляции уровня сахара — способствует выработке инсулина и одновременно с этим является хранилищем гликогена, который при необходимости преобразуется в глюкозу. При сбое этих функции уровень сахара может повышаться или снижаться до критических показателей.
- В печени вырабатываются кровяные тельца, обеспечивающие нормальную сворачиваемость крови. При определенных патологиях их количество резко падает, что ведет к понижению свертывающей способности крови.
- Болезни печени негативно отражаются на гормональном балансе. Особенно страдает половая система — у женщин нарушается репродуктивная функция, у мужчин ухудшается потенция.
Кроме указанных нарушений деятельности и состояния печени, при неправильном приеме лекарств могут развиваться другие патологии. Особенности их негативного влияния зависят от индивидуальных показателей здоровья, имеющихся заболеваний у конкретного человека, а также вида принимаемых таблеток.
Подробнее о работе печени, ее основных функциях, факторах, которые имеют для нее негативные последствия, в данном видео.
Деструктивное воздействие на печень способны оказывать многие медикаменты. Наиболее активными в этом плане являются:
- антибиотики (пенициллины, тетрациклины);
- жаропонижающие средства (салицилаты);
- нестероидные противовоспалительные препараты;
- гормональные средства и др.
Внимание! Прием указанных лекарств может стать причиной развития печеночной недостаточности с тяжелыми последствиями вплоть до летального исхода.
Гепатотоксическое действие антибиотиков пенициллиновой и тетрациклиновой группы прописывается в инструкции к каждому препарату, но возникает оно обычно только при превышении необходимой дозировки или сроков лечения. Отрицательное влияние антибиотиков на печень выражается в повреждении ее тканей и снижении функций. Это выражается следующими симптомами:
- уменьшение кумуляции гликогена;
- ахолический кал — испражнения становятся бесформенными, бесцветными, глинистыми;
- гипертермия тела;
- желтушный оттенок кожи;
- потемнение мочи;
- общая слабость.
Также значительно возрастает опасность паразитарных инвазий и вероятность развития печеночной недостаточности. Возможно появление астении — психопатологического состояния, характеризующегося быстрой утомляемостью, слабостью, истощением, депрессивным синдромом, нарушением сна.
Наиболее выраженное деструктивное влияние на печень производят салицилаты — в первую очередь ацетилсалициловая кислота (аспирин), которая бесконтрольно употребляется не только для лечения, но и при консервации продуктов. Также широко применяются другие таблетки этой группы — Цитрамон и Аскофен.
Даже при незначительной передозировке этих лекарств начинают разрушаться клетки печени. Они достаточно быстро заменяются соединительной тканью, которая восстанавливает орган, но не выполняет его функций. Если передозировка жаропонижающими таблетками значительна, развивается сильнейшая интоксикация. С большой степенью вероятности все заканчивается острой печеночной недостаточностью и даже летальным исходом.
Такие лекарства, как Диклофенак, Нимесулид и различные коксибы могут оказывать гепатотоксическое действие разной степени выраженности — от бессимптомного увеличения количества печеночных ферментов до острой печеночной недостаточности.
Но самой опасной в этой группе является передозировка парацетамолом. Она нередко приводит к развитию фульминантного гепатита с ярко выраженной интоксикацией организма вплоть до глубокой комы. При этом повреждение печени всегда протекает скрыто и замечается уже на последних стадиях.
В эту группу входят медикаменты, используемые для гормонотерапии, и многие контрацептивы. Поступающие в организм гормоны приводят к серьезным изменениям важных функций печени:
- ухудшается секреция и отток желчи;
- нарушается выработка ферментов.
В результате желчь начинает застаиваться, повышается уровень билирубина, кожа приобретает желтушность. При значительном превышении дозировки или длительности приема возможны осложнения в виде гепатита и печеночной недостаточности.
Помимо указанных групп медикаментов гепатотоксичным действием обладают многие другие лекарственные препараты:
- противогрибковые — средства от кандидоза и для восстановления после антибиотикотерапии (Флуконазол, Кетоконазол и т. п.);
- сердечно-сосудистые — блокаторы кальциевых каналов (Нифедипин, Верапамил), ингибиторы АПФ (Эналаприл, Каптоприл), противоаритмические (Прокаинамид, Амиодарон);
- гиполипидемические (липидснижающие) — Вазилип, Липостат и др.;
- противотуберкулезные — Изониазид, Рифампицин, Этамбутол, особенно при комплексном приеме;
- анаболические — все таблетированные формы;
- гепатопротекторы с фракциями печени животных — эти препараты для восстановления печени могут оказывать обратное действие, поскольку усиливают иммунный ответ организма, что может привести к гибели клеток печени;
- витамины A, PP, группы B.
Оказывать деструктивное воздействие на печень способны практически все остальные лекарства при их бесконтрольном приеме — антибактериальные, антидепрессанты, обезболивающие, противоэпилептические, противоастматические, противоревматические, противоопухолевые и многие другие. Чтобы убедиться в безопасности выбранных таблеток, необходимо внимательно изучать инструкцию и перед приемом консультироваться с врачом.
Также следует учитывать, что гепатотоксичное действие лекарства может усиливаться под воздействием индивидуальных проблем со здоровьем:
- лишнего веса;
- наследственной предрасположенности к болезням печени;
- наличия заболеваний почек, инфекционных или аутоиммунных процессов.
Провоцирующими факторами могут стать:
- превышение дозировки или длительности курса лечения;
- прием таблеток натощак;
- курение, употребление алкогольных напитков одновременно с лекарствами.
Внимание! При невозможности отказаться от лечения препаратами с гепатотоксичным действием необходимо строго соблюдать схему их приема и одновременно укреплять печень с помощью натуральных гепатопротекторов.
Средства для поддержки и укрепления печени оказывают на нее разностороннее воздействие — восстанавливают, защищают, предупреждают нарушения структуры и функций. Указанные эффекты не обязательно сочетаются в одном препарате, поэтому выбирать гепатопротектор необходимо в соответствии с поставленными целями.
Это самый распространенный препарат для восстановления печени на основе эссенциальных фосфолипидов — основных структурных элементов клеточных мембран, которые обеспечивают рост и регенерацию клеток. Лекарство выпускается в форме капсул и инъекций. Показаниями к применению являются:
- гепатиты, стетогепатоз, цирроз, некроз;
- токсические поражения печени;
- лечение после операций на желчном пузыре и др.
Регулярный прием позволяет восстановить клеточный обмен, защитить печень от действия токсинов, наладить ее функции.
Эссенциале не имеет противопоказаний, кроме непереносимости его компонентов. Передозировка может вызвать появление поноса. Лекарство не дает побочных эффектов. Но назначение детям и беременным женщинам должно проводиться в индивидуальном порядке.
Это средство отличается наиболее щадящим воздействием на организм, поэтому подходит для лечения детей. Оно оказывает целый ряд благотворных действий на печень и желчный пузырь:
- защищает органы от токсинов на клеточном уровне;
- обеспечивает необходимую консистенцию вырабатываемой желчи;
- предупреждает образование камней;
- снимает боли и спазмы.
Наибольшую эффективность лекарство показывает при лечении и предотвращении гепатита за счет обеспечения быстрой регенерации клеток печени, особенно во время антибиотико- и химиотерапии.
Галстена не дает побочных явлений, не имеет противопоказаний (кроме индивидуальной непереносимости). К недостаткам относится риск развития аллергии и достаточно высокая цена.
Два гепатопротектора аналогичного действия, рекомендуемые для лечения и профилактики:
- гепатитов;
- повышения выработки ферментов печени;
- увеличения уровня билирубина;
- последствий химиотерапии;
- нарушений иммунной системы.
Отлично устраняют воспалительные процессы, ускоряют восстановление печени на клеточном уровне.
Противопоказанием является повышенная чувствительность к компонентам и наличие почечной недостаточности. Побочные действия могут проявляться желудочно-кишечными расстройствами и психоэмоциональными нарушениями.
Препарат в форме капсул с достаточно высокой стоимостью, но благодаря повышенной концентрации действующих веществ она себя оправдывает. Действие лекарства основывается на свойствах урсодезоксихолевой кислоты — составляющего вещества человеческой желчи.
Урсосан оказывает следующие действия:
- уменьшает образование холестерина;
- защищает клетки печени;
- предотвращает образование камней в желчном пузыре и растворяет имеющиеся холестериновые конкременты;
- нормализует уровень билирубина.
Прием препарата рекомендован при желчекаменной болезни (за исключением кальцифицированных образований) или билиарном циррозе, не отягощенном острым холециститом или непроходимостью желчевыводящих протоков. Лекарство противопоказано детям до 5 лет и в первый триместр беременности.
Для лечения печени, особенно после приема гепатотоксичных таблеток, довольно широко используются менее дорогостоящие, но такие же эффективные, как и указанные выше препараты:
- Лив 52 — один из наиболее популярных в России с середины прошлого века гепатопротекторов. Его эффективность сегодня поставлена под сомнение, поскольку после проведенных исследований препарат перенесли в категорию желчегонных, а не восстанавливающих печень средств.
- Хепель — гомеопатический препарат, избавляющий от спазмов, восстанавливающий печень и нормализующий работу желчного пузыря. Рекомендуется многими врачами как лучшее средство для лечения печени. Противопоказан детям, беременным и кормящим матерям.
- Расторопша — препарат на основе экстракта лекарственного растения, с давних времен используемого в народе для лечения печени. Лекарство оказывает выраженное антиоксидантное, сокогонное и противобактериальное действие, стабилизирует клеточные мембраны и стимулирует белковый синтез.
- Овесол — таблетки с полностью растительным составом. Обладают антитоксическими свойствами и очищают желчные пути.
Использование указанных лекарственных препаратов считается наиболее эффективным для восстановления печени после приема медикаментов с гепатотоксическим действием. Лечение следует проводить по окончании или во время каждого курса. Это поможет всегда поддерживать печень в норме, не допуская развития осложнений или хронических заболеваний.
источник
Печень исполняет роль фильтра в теле человека, принимая на себя как удары внешних факторов агрессии, так и нагрузки по синтезу-распаду биологически активных веществ. Стабильно напряженный ритм работы с дополнительной нагрузкой в праздничные дни, изобилие чужеродных агентов и веществ, многофункциональность этого органа сами по себе истощают гепатоциты. Но порой мы сами неизбежно подвергаем свою печень воздействию токсических веществ, имя которым — лекарства. Какие медикаменты обладают самым сильным гепатотоксическим эффектом и к чему приводит их использование, узнал MedAboutMe.
Безусловно, никто не принимает лекарства специально для того, чтобы спровоцировать повреждения печени. И уж тем более врачи назначают препараты не с этой целью. Показания к применению гепатотоксичных медикаментов обычно строго обоснованы. Это могут быть инфекция, аутоиммунный процесс, патология сердечно-сосудистой системы или выраженный болевой синдром.
Целесообразность применения лекарственных средств с токсическим действием на печень определяется врачом после детального объективного исследования, анализа лабораторных показателей и тщательного сбора анамнеза. Вот почему так важно упоминать все сопутствующие и предшествующие болезни, в особенности, если гепатобилиарная система уже страдала ранее.
По этой же причине важно знать, какие медикаменты наиболее агрессивны по отношению к печени.
Изониазид, рифампицин, стрептомицин и этамбутол имеют выраженное губительное влияние на печень, а назначение сразу нескольких препаратов, как того требуют протоколы лечения туберкулеза, серьезно ухудшает состояние «фильтра».
- Антибиотики:
- Пенициллины. Яркие представители группы препаратов пенициллинового ряда, оказывающие наиболее выраженное гепатотоксическое воздействие, — оксациллин и амоксициллин. Вредное влияние на печень прописано в инструкции к оксациллину, однако стоит отметить, что при строгом соблюдении дозировки побочные эффекты возникают редко. Средняя суточная доза лекарства составляет 3 г, а прямой гепатотоксический эффект возникает при 5-6 г/сут.
- Азтреонам, противомикробный препарат группы монобактамов. К числу его побочных эффектов относится гепатит.
- Тетрациклины. Отрицательное влияние на печень оказывают все препараты этой группы. Они могут вызвать поражения печени различной степени тяжести, начиная с незначительных изменений в клетках, заканчивая их некрозом.
- Макролиды. В сравнении с вышеперечисленными группами противомикробных средств макролиды редко поражают печень, и все же к побочным реакциям препаратов данной группы относят холестатический гепатит. Классическим примером поражения печени является токсический гепатит на фоне приема эритромицина.
- Салицилаты.
В эту группу входит лекарственный препарат, который часто и бесконтрольно используется в быту как средство от повышенной температуры, головной боли, а то и вовсе как дополнительный ингредиент консервации. Это всем известный аспирин. Другие препараты из группы салицилатов используются не менее широко: цитрамон и аскофен. Согласно исследованиям, более чем у половины пациентов, получающих 2 г препаратов из этой группы в сутки, наблюдалось развитие участков некроза в печени. К сведению: в стандартной таблетке цитрамона содержится около 250 мг ацетилсалициловой кислоты; таблетка аскофена содержит примерно 200 мг салицилатов, а аспирин выпускается в лекарственных формах по 100 и 500 мг.
- Нестероидные противовоспалительные средства.
Несмотря на то что салицилаты также относятся к противовоспалительным препаратам, действие на печень диклофенака, нимесулида и препаратов коксибов (целекоксиб, рофекоксиб) рассматривается отдельно. Степень поражения печени варьируется от бессимптомного повышения специфических ферментов печени до фульминантной (молниеносной) печеночной недостаточности. Отдельного внимания заслуживает парацетамол: половина случаев фульминантной формы печеночной недостаточности спровоцирована приемом именно этого препарата. Для ее развития достаточно 10-20 г парацетамола (одна таблетка содержит от 200 до 500 мг действующего вещества).
Особенно опасны препараты для перорального приема, то есть таблетки. Чаще прием анаболических средств приводит к холестатическому гепатиту, хотя встречались и случаи некротических изменений в печени.
К ним относятся небезызвестные женщинам препараты против молочницы, а также медикаменты для лечения осложнений после приема антибиотиков: флуконазол, кетоконазол, итраконазол, амфотерицин В.
Снова о женщинах: и эстроген, и прогестерон при пероральном приеме могут стать причиной холестатического гепатита.
- Сердечно-сосудистые препараты:
- Блокаторы кальция — нифедипин, верапамил.
- Ингибиторы ангитотензинпревращающего фермента (эналаприл, каптоприл).
- Антиаритмики — прокаинамид, амиодарон.
- Статины.
Препараты, влияющие на липидный профиль, через 2-4 недели от начала приема провоцируют повышение активности специфических ферментов печени.
При несоблюдении режима приема или скомпрометированной гепатобилиарной системе эти витамины также оказывают токсическое воздействие на орган.
Начало лекарственного гепатита зависит от препарата, который вызвал поражение органа, дозировки средства, индивидуальной чувствительности и исходного состояния гепатобилиарной системы. В среднем первые симптомы токсического поражения появляются на первой неделе, при фульминантных формах процесс развивается за короткий промежуток времени. Для развития хронических форм требуется длительный прием лекарств. Так, амиодарон вызывает изменения в печени спустя годы от начала приема.
Острые лекарственные гепатиты делятся на цитолитические (при которых разрушаются клетки печени), холестатические (при которых нарушается отток желчи) и смешанные. Все они имеют сходные симптомы, а лабораторно различаются повышением активности разных ферментов.
К симптомам поражения печени относятся:
- Отсутствие аппетита.
- Тошнота, не связанная с приемом пищи, и рвота.
- Отрыжка с горечью.
- Потеря веса.
- Расстройства стула (диарея или запор).
- Умеренные тянущие боли в правом подреберье.
- Увеличение размеров печени.
- Болезненность при пальпации правого подреберья.
- Желтуха.
- Кожный зуд.
- Изменение окраски кала и мочи.
Перечисленные изменения может сопровождать лихорадка и астенический синдром — слабость, головная боль, вялость.
Лекарственный гепатит редко развивается у людей со здоровой гепатобилиарной системой, соблюдающих предписанный режим приема медикаментов. Напротив, наличие факторов риска не только удваивает шансы на токсическое поражение, но и усугубляет тяжесть такового.
К факторам-провокаторам медикаментозного гепатита относят нарушение белкового состава крови, возрастную низкую функциональную активность печени (гепатотоксическому влиянию лекарств в большей степени подвержены дети и пожилые люди), патологию почек и печени. Кроме того, чаще патология встречается у женщин.
Употребление алкоголя усиливает гепатотоксичность медикаментов в два раза. Так, для развития парацетамоловой печеночной недостаточности лицам, злоупотребляющим спиртными напитками, достаточно приема 5-10 г препарата.
Каждая мама знает о том, что аспирин можно давать детям только старше 12 лет, но не каждая знает, почему. Причина этой рекомендации специалистов ВОЗ заключается в том, что самый яркий представитель салицилатов способен вызывать развитие синдрома Рея.
Синдром Рея (белая печеночная болезнь) представляет собой тяжелое состояние, которое характеризуется сочетанным поражением головного мозга и печеночной недостаточностью. Мировая статистика гласит, что 50% случаев синдрома Рея заканчивались летально. При этом подавляющее большинство (около 90%) заболевших были дети младше 15 лет.
К симптомам белой печеночной болезни относятся:
- тошнота и многократная рвота, не приносящая облегчения;
- нарушения сознания различной степени тяжести (от незначительной дезориентации до комы);
- нарушения дыхания, возникающие часто у детей младшего возраста;
- гепатомегалия.
Как же защитить себя и своих детей от действия гепатотоксических лекарств? Запомните три золотых правила.
- Не заниматься самолечением.
Неоправданное самостоятельное назначение антибактериальных препаратов обсуждалось неоднократно, а вот бесконтрольное употребление «безобидного» разжижающего кровь аспирина остается без внимания. Любой химиотерапевтический препарат должен назначаться врачом с учетом сопутствующей патологии.
- Предоставлять врачу максимально полную информацию о перенесенных и хронических заболеваниях во время сбора анамнеза, а также об употребляемых препаратах.
Детализация состояния здоровья крайне важна, ведь всестороннее обследование организма перед назначением конкретного медикамента не целесообразно. В то же время информация о предшествующем заболевании может подсказать доктору, в каком направлении проводить исследование. То же касается и комбинации медикаментов: сочетание нескольких препаратов может вести к усилению или ослаблению их эффектов.
- Строго соблюдать предписанный режим дозировки медикаментов.
Дозировка лекарственных средств учитывает возрастные особенности и некоторые сопутствующие болезни. Самовольное превышение разовой или суточной дозы неизбежно приведет к негативным последствиям.
источник
В их числе — даже травы и витамины
27.04.2016 в 17:13, просмотров: 31336
Слово «лекарство» в переводе с греческого – «яд». И в первую очередь этот яд губителен для печени — органа, проводящего дезинтоксикацию поступающих в организм веществ. Но с некоторыми лекарствами орган попросту не справляется. Как говорят врачи, иногда даже однократный прием жаропонижающей таблетки может поставить человека перед необходимостью пересадки печени.
В мире известно около 1000 препаратов, обладающих т. н. гепатотоксическим, то есть, вредным для печени действием. Такие реакции возникают у 1,4% людей, принимающих те или иные препараты, однако если учесть, что в мире проводятся миллиарды назначений, речь идет об огромной армии больных.
Как говорит профессор кафедры медико-социальной экспертизы, неотложной и поликлинической терапии Института профессионального образования Первого МГМУ им. И.М. Сеченова Алексей Буеверов, клинически значимое лекарственное поражение печени (ЛПП) возникает у 1 из 10 тысяч пациентов. Но при этом каждый десятый, столкнувшийся с такой проблемой, либо умирает, либо требует экстренной пересадки печени.
Самым опасным для печени признан парацетамол. В Америке его вклад в статистику острой печеночной недостаточности занимает до 50%! «У нас ситуация спокойнее, — говорит профессор Буеверов. – Просто американцы знают о том, что большие дозировки препарата смертельны и часто используют его для суицидов». На втором месте в этом рейтинге — противовоспалительные средства (от артритов, артрозов и пр.). На третьем — антибиотики. Далее следуют противотуберкулезные, противоопухолевые препараты и средства. фитотерапии. «У нас есть миф: лекарства — это плохо. А вот трава, выросшая на обочине Лениградского шоссе — это мать-природа», — продолжает Алексей Олегович и добавляет, что за 10 лет количество случаев ЛПП после употребления банальных пищевых добавок выросло на 20% (в первую очередь, речь идет о препаратах для коррекции веса и экстрактах зеленого чая). В Южной Корее подобные «травки» — причина до 72% случаев лекарственного поражения печени. «У нас продают средства для чистки печени, сосудов. А лучше бы продавали для чистки головного мозга!» — восклицает наш эксперт. Повреждение печени могут вызывать даже витамины. Например, сочетание А и Е, которое косметологи любят выписывать для улучшения цвета лица. На практике же у многих лицо попросту желтеет. «Витамин Е усиливает токсическое действие витамина А. Первые покорители Севера умирали от печеночной недостаточности, так как ели печень белых медведей, богатую этими витаминами», — говорит доктор.
Не безобидны и популярные нынче среди любителей спортивного образа жизни анаболики. Редко, но все же их прием приводит к т. н. холицестическому синдрому — кожа желтеет, начинается сильный зуд. Это серьезная инвалидизирующая болезнь. У некоторых молодых людей прием анаболиков приводит к нарушению обмена в печени. «Чаще всего такие ситуации разрешаются сами, но я сам видел случаи, когда требовалась трансплантация печени», — говорит доктор Буеверов.
Конечно, далеко не всегда и не все лекарства бьют по печени. Однако риск возрастает, если пациент употребляет препараты повторно или прерывистыми курсами; если это лекарства с печеночным метаболизмом (см. инструкцию); если это высокие дозы и длительный прием и если пациент — женщина (почему-то им достается 70% случаев всех печеночных осложнений). Свой вклад вносят генетические особенности человека, болезни, ожирение или дефицит массы тела, злоупотребление алкоголем. Кстати, некоторые лекарства категорически нельзя «мешать» со спиртным. Особенно, парацетамол. Этот препарат и алкоголь перерабатывается одной ферментной системой, поэтому у алкоголика даже небольшое превышение дозы может привести к поражению печени. И, конечно, чем больше лекарств вы принимаете одновременно, тем выше риск ЛПП.
Чаще всего лекарственное поражение печени возникает спустя время — от 5 суток до 3 месяцев, а то и года после лечения. И мало кто свяжет этот эпизод с приемом в прошлом году курса антибиотиков. «В большинстве случаев препараты безопасны, но если вдруг начало желтеть лицо, пора обратиться к врачу. И еще необходимо регулярно проверять свою печень. Сейчас это возможно в рамках общероссийской программы «Проверь свою печень» – многие клиники предлагают исследования, включающие анализ крови на биохимию (о поражении печени говорит превышение фермента ALT) и УЗИ либо фибросканирование органа. К тому же не назначайте себе лекарства, даже безобидные на ваш взгляд, самостоятельно — этим должен заниматься только врач», — предупреждает профессор Буеверов.
И успокаивает, что даже цирроз печени — обратимое явление, если обнаружить его вовремя и исключить калечащий печень фактор. То есть, алкоголь, вредное лекарство или ожирение. Кроме того, печень не любит избыток сладкого (газировку, алкогольные коктейли и даже мед в больших количествах.
Заголовок в газете: Лекарства, которые могут убить печень
Опубликован в газете «Московский комсомолец» №27092 от 28 апреля 2016 Тэги: Алкоголь
источник
Внутри и на теле человека обитает большое количество грибков, которые могут поражать организм во время снижения иммунитета. Грибковая инфекция зачастую поражает кожные покровы и ногтевые пластины, реже – зону роста волос и внутренние органы человека. Запущенную форму заболевания вылечить сложно, поэтому важно начать терапию вовремя.
Данные средства в таблетках используются для системной терапии грибковых патологий вместе с местными препаратами. Действие антимикотиков антибактерицидное — направлено на ликвидацию патогенных бактерий и остановку процесса их размножения. Каждый противогрибковый препарат широкого спектра действия имеет свои противопоказания и дозировку. Антимикотики являются классом разных химических соединений, которые обладают специфической активностью по отношению к возбудителям грибковых болезней. Таблетки делятся на 2 типа:
- природного происхождения;
- разработанные путем химического синтеза.
Поскольку участились случаи заражения инфекцией, потребность в противогрибковых и противодрожжевых кремах, мазях, растворах и таблетках значительно возросла. Одной из причин послужило использование для лечения других болезней сильных антибиотиков, которые нарушают микрофлору кишечника и снижают защитные функции организма. Кроме этой классификации, в зависимости от химической структуры, зоны активности, клинического применения при разных формах микозов антигрибковые препараты широкого спектра действия делятся на несколько типов.
Средства широкого спектра действия оказывают фунгистатический и фунгицидный эффекты. Благодаря этому противогрибковые таблетированные препараты способны создавать подходящие условия для уничтожения спор грибков. Вследствие фунгистатического действия антимикотиков осуществляется подавление процесса размножения патогенных бактерий во всем организме (грибки обитают во всех жидкостях тела).
Действующее вещество, содержащееся в капсулах, при попадании в ЖКТ всасывается непосредственно в кровь и с ней разносится по организму, уничтожая грибковые споры. Активный компонент остается в организме долгое время, а после выводится с мочой. Каждая группа противомикозных таблеток имеет индивидуальный механизм действия, что обусловлено набором действующих веществ:
- препараты с кетоконазолом останавливают синтез составляющих веществ клеточной мембраны грибка;
- средства с итраконазолом угнетают образование эргостерола – важного компонента клетки грибка;
- таблетки с флуконазолом подавляют синтез грибковых спор, ликвидируют уже существующие;
- препараты с тербинафином блокируют синтез эргостерола еще на раннем этапе;
- средства с гризеофульвином предотвращают деление грибковых клеток.
Больным, которым назначен прием противогрибковых препаратов в таблетках широкого спектра действия, необходимо четко соблюдать схему лечения. Запрещено прерывать терапию самостоятельно или пропускать прием очередной капсулы – это удваивает риск рецидива заболевания. Кроме того, чтобы добиться максимально эффективного лечения, таблетки широкого спектра действия стоит принимать в одинаковое время. Если по определенным причинам очередной прием средства был пропущен, нужно принять препарат при первой же возможности (удваивать дозу не стоит).
Антигрибковые препараты необходимо принимать одновременно с едой и запивать достаточным объемом воды. Больному при пониженной кислотности запрещено принимать противогрибковые таблетки широкого спектра действия группы азолов. Если же пациенту были назначены такие препараты, их следует запивать окисляющими жидкостями (апельсиновый сок, пр.). Беременным и кормящим девушкам запрещен прием антигрибковых таблеток группы азолов.
Современная медицина выделяет около полутысячи разных грибков, способных провоцировать у человека легкие и тяжелые микозы. Грибковые патологии делятся на:
- поверхностные (поражают ногти, волосы, кожу);
- внутренние (вредят органам и системам).
Для лечения микозов используют противогрибковые препараты в таблетках широкого спектра действия или местные антимикотики. Прежде, чем назначать средства для приема внутрь, врач определяет вид грибка, поразившего организм человека. На основе анализов (мазка слизистой горла, снятия чешуек кожи, пр.) подбирается эффективный препарат и устанавливается подходящая дозировка.
Данные противогрибковые препараты относятся к числу синтетических антимикотиков. Азолы эффективны против нескольких видов лишая, грибков ногтей, кожи, волосяного покрова, интимных и других кандидозов. Таблетки данной группы оказывают фунгистатическое действие и очень эффективны против возбудителя Candida. Названия азолов:
- Кетоконазол(аналогами являются Микозорал, Фунгавис, Ороназол);
- Флуконазол(аналоги: Дифлюкан, Микомакс, Флюкостат);
- Итраконазол(его аналоги: Орунгал, Орунит, Ирунин, пр.).
Данная группа противогрибковых средств обладает максимально широким спектром действия. Активны полиены преимущественно против кандидозов, но некоторые представители группы эффективно устраняют и другие простейшие, включая трихомонад. Не действуют полиеновые препараты на грибы-дерматомицеты и псевдоаллешерию. Назначают прием данных таблеток для лечения кандидозов кожи, слизистых оболочек (стоматит, молочница, пр.), органов ЖКТ. Противогрибковые препараты в таблетках широкого спектра действия группы полиенов – это:
Это синтетические антигрибковые средства, которые необходимы для терапии грибковых патологий ногтей (онихомикозы), волос, кожи, а также лишаев. Аллиламины обладают широким спектром действия и активно разрушают оболочки грибковых спор. В низкой дозировке таблетки действуют на диморфных и плесневых грибов. К числу аллиламинов относятся:
Выбор лекарственных средств от грибка осуществляется исключительно врачом, который учитывает клиническую картину болезни и общее состояние здоровья женщины или мужчины. Запрещается самовольное завершение терапии или замещение противогрибковых препаратов в таблетках широкого спектра действия другими медикаментами. Ниже приведен рейтинг эффективных антимикотических средств для лечения разных видов микозов.
Дерматомикоз – часто диагностируемое заболевание, которое поражает кожные покровы головы, ног, рук, живота, других частей тела. Существует множество противогрибковых препаратов, направленных на устранение микоза кожи, среди них лучшими считаются:
- Нистатин. Медикамент применяется для терапии не только кожного грибка, но и кандидозов влагалища, полости рта, кишечника. Препарат принимают 3-4 раза в сутки по 1 таблетке. Ребенку врач подбирает дозировку индивидуально.
- Флуконазол. Назначается при кандидозах разных органов, включая кожный покров. Антимикотик второго поколения оказывает негативное влияние на печень, но после завершения лечения орган восстанавливается. Суточная рекомендованная дозировка – 150 мг еженедельно (всего прием происходит 2-3 раза). Узнайте подробнее, как принимать флуконазол.
- Итраконазол. Капсулы назначаются для лечения кожных микозов, при кандидозах, онихомикозах. Препарат подходит для профилактики перечисленных патологий у людей с ВИЧ. Рекомендованное суточное количество средства широкого спектра действия – 200 мг (курс длится неделю).
- Клотримазол. Может применяться для терапии грибка, лишаев, трихомониаза. Эти недорогие, но эффективные таблетки пьют по назначению врача, индивидуально подбирающего дозировку. Курс лечения составляет не меньше недели.
- Кетоконазол. Таблетки нашли широкое применение для лечения себорейного дерматита и дерматомикоза. Средство противопоказано при беременности и кормлении. Врач назначает Кетоконазол дозировкой по 200 мг в день, определяя продолжительность приема индивидуально для каждого больного.
Диагностировав легкую степень молочницы, врач выписывает таблетки местного действия. Для терапии острой формы кандидоза необходим прием препаратов широкого спектра. Лечение в среднем длится 2 недели. Как правило, гинеколог для лечения молочницы выписывает одно из следующих средств:
- Пимафуцин. Благодаря мягкому действию, препарат допускается использовать даже при беременности и в период грудного кормления. Пимафуцин не провоцирует аллергических реакций и отличается хорошей переносимостью. Таблетки от молочницы содержат в составе натамицин и являются нетоксичными.
- Клотримазол. Эффективен для лечения вагинального кандидоза, однако не подходит для перорального приема во время беременности или кормления.
- Дифлюкан. Как правило, для лечения молочницы хватает однократного приема противогрибкового препарата. Противопоказания Дюфлокана: беременность, лактация, хронические патологии почек и печени.
Начальную стадию развития онихомикоза успешно лечат местными средствами: растворами, мазями, специальными лаками, гелями. Если болезнь поразила большую часть ногтевой пластины, без таблеток широкого спектра действия не обойтись. Подбирает подходящий медикамент доктор, основываясь на степени заболевания. Самые эффективные противогрибковые препараты для ногтей ног – это:
- Флуконазол (цена – 25-50 р.);
- Кетоконазол или Низорал (около 500 р.);
- Итраконазол (2500 р.);
- Флюкостат (около 200 р.);
- Тербинафин (до 2000 р.).
Илья, 36 лет Лечил грибок ногтя Микозаном, Ногтимицином и другими недешевыми средствами местного действия. Результата не было: ситуация не усугублялась, но состояние ногтя и не улучшалось. Удалось вылечить болезнь только курсом Флуконазола. Параллельно капал на грибок раствор Клотримазола.
Полина, 28 лет У сына (8 лет) образовался грибок на стопе. Поскольку многие противогрибковые препараты для детей противопоказаны, старались вылечить болезнь народными средствами. Удалось справиться с грибком экстрактом чистотела: каждый день 2-3 раза смазывали зону поражения жидкостью.
источник
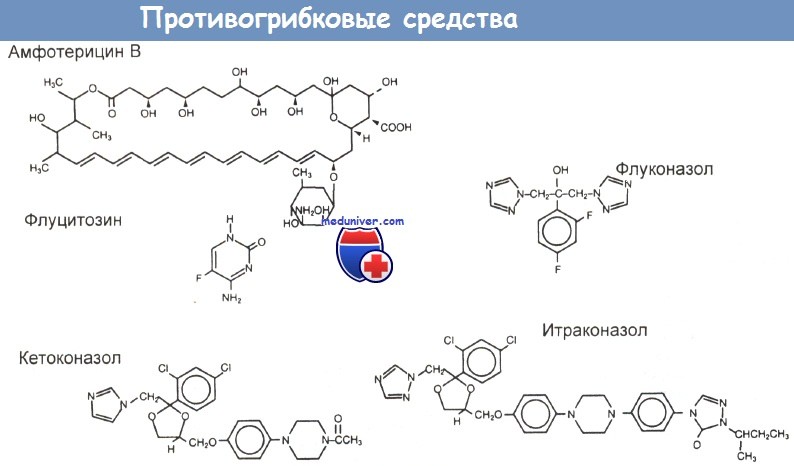
Выделяют три основные группы противогрибковых средств. К полиеновым медикаментам относятся амфотерицин В, натамицин и нистатин. Их все применяют наружно для лечения поверхностного кандидоза, но только амфотерицин В можно вводить и внутривенно — это одно из главных средств против системных микозов.
Его передозировки чреваты летальным исходом. Флуцитозин — это синтетический аналог нуклеотидов и единственный представитель второй группы противогрибковых средств. Сообщений о его передозировке нет. Третья группа — имидазолы. Большинство их применяют наружно (клотримазол, миконазол, эконазол, изоконазол, тиоконазол), а кетоконазол и интраконазол проявляют системную активность при пероральном введении. Миконазол можно применять и парентерально.
Клиническая токсикология средств имидазольной группы известна в основном по сообщениям о передозировках миконазола. Гризеофульвин используют для лечения как дерматофитий, так и ряда негрибковых заболеваний (болезни Рейно, прогрессирующего системного склероза, красного плоского лишая, грибовидного микоза, опоясывающего лишая, эозинофильно-го фасциита и контагиозного моллюска). С системными микозами борются, главным образом применяя амфотерицин В, флуцитозин, миконазол и кетоконазол.
Распространенность системных микозов растет в связи со СПИДом, удлинением жизни иммунодефицитных лиц, инъекционной наркоманией и все более частым применением инвазивных процедур и антибиотиков широкого спектра действия. В следующем десятилетии ожидается и повышение спроса на системные противогрибковые агенты.
Тенденция к злоупотреблению новыми медикаментами такого типа невелика. Речь идет о бифоназоле, нафтифине, нистатине, сульконазоле, тербинафине, терконазоле, и тиоконазоле.
Сото и Dismukes опубликовали обзор токсикокинетических свойств и побочных эффектов системных противогрибковых агентов.

источник