Прежде, чем заниматься восстановлением и лечением печени, хорошо бы познакомиться с ней поближе, узнать больше интересных и полезных сведений об этом уникальном органе.
- Печень человека и ее особенности
- Связь печени человека с другими органами и системам
- Связь печени и кишечника
- Взаимосвязь печени и нервной системы
- Как связано сердце с работой нашей печени
- Связь печени и щитовидной железы
- Связь печени с женской репродуктивной системой
- Как печень влияет на наш характер, а характер — на печень
Печень человека является энергетическим органом, то есть органом, создающим, генерирующим энергию.
Печень является жизненно важной железой внешней секреции.
Она дает нам энергию всю нашу жизнь. А вот если ее функции нарушены, если печень «слабая», «ленивая», «холодная», если печень подвержена жировому гепатозу (а в наше время это заболевание очень распространено, хотя мы и не подозреваем об этом!) — тогда энергию мы не получаем.
И это не какая-то абстрактная «неощутимая» энергия, вовсе нет.
Печень — это фабрика метаболизма, она согревает нашу кровь, она обогревает организм, она обеспечивает работу сердца.
Как и любая метаболическая фабрика, печень должна работать незаметно. Если печень здорова, мы не должны ощущать никаких сигналов от нее. Она будет просто нашим «незаметным другом». Когда же мы ощущаем тяжесть в правом подреберье, колики, боли — тогда нам уже не нужно объяснять, где находится наша печень…
Для тех счастливчиков, кто еще задумывается над вопросом «где находится печень?» — есть рисунок ?
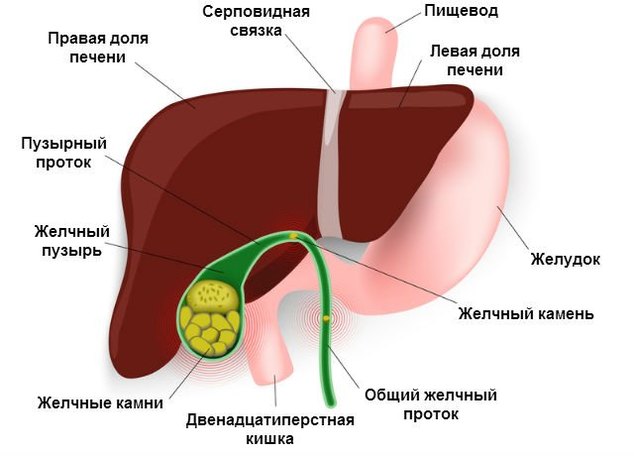
Печень состоит из двух долей — правой и левой. В правой доле выделяют еще две вторичные доли- квадратную и хвостатую.
Уникальность печени. как органа, состоит в том, что в нее одновременно входят печеночная артерия и воротная вена, то есть помимо артериальной крови, в орган поступает и венозная.
Печень имеет до 500(!) различных функций.
Печень – это самый большой и тяжелый орган в организме человека. Ее вес составляет около 2,5% от общей массы тела и может достигать в среднем 1,5 кг у мужчин и 1,2 кг у женщин.
Согласно тибетской медицине, печень относится к нейро-эндокринно-гуморальной системе.
Печень связана со многими важными органами и системами нашего организма — и с сердцем, и с кишечником, и с головным мозгом, и с половой системой. И связь эта двусторонняя. Поэтому, когда врачи или травники подбирают средство воздействия на печень, они должны учитывать и эти многочисленные связи, чтобы не нанести вред организму в целом.
Нормальная работа печени не может происходить при «грязном» неочищенном кишечнике… Печень очень страдает, если есть проблемы в кишечнике, ведь ей приходится нейтрализовывать огромное количество дополнительных ядов и токсинов, которые там образуются и по каким-либо причинам, не выводятся в обычном порядке.

Такая повышенная токсическая нагрузка приводит к истощению возможностей печени.
Поэтому любые очистительные процедуры в организме нужно начинать с кишечника, а любые восстановительные программы для печени — с восстановления нормального функционирования кишечника.
И существует обратная связь — при выраженных заболеваниях печени, тех же жировых гепатозах, например, возникает так называемые болезни накопления. Когда шлаки и токсины производятся той же печенью в очень больших масштабах, а забитый плохо работающий кишечник не в состоянии обеспечить эвакуацию этих веществ из организма…
Это часто можно наблюдать у пожилых людей — токсины выводятся на кожу, возникают неприятный запах тела, особый «старческий» запах, пигментные пятна на лице, на руках, папилломы, образования и капсулирования…
Чем опасны для нас подобные состояния? Если печень не справляется самостоятельно с выводом токсинов, она передает эти функции другим органам!
Даже головной мозг начинает участвовать в выводе аммиака из организма… Про кожу уже сказано выше, она тоже выводит все, что только возможно, через пот, пигментацию, высыпания, бляшки и т.п.
Хуже всего приходится нашим почкам. У пациентов с жировым гепатозом почти всегда наблюдается и прогрессирует почечная недостаточность.. Все это ведет к агрессивности, депрессии, нарушениям памяти и сна, сбоям в работе иммунной системы и нарушения нарастают как снежный ком….
А если удается вылечить жировой гепатоз печени, то «вдруг, волшебным образом» проходят годами длившиеся псориазные высыпания на коже, почки начинают функционировать нормально, «проясняется» в голове, улучшается настроение и качество жизни.
Еще раз — для восстановления печени нужно в первую очередь наладить все процессы пищеварения! Это очень важно помнить.
Что иногда можно услышать? «Я понервничала и у меня заныла печень», » Я расстроилась и у меня усилился кожный зуд…»
Если без осложнений и проблем работают наши желчные пути (желчь вовремя отходит, не накапливается, все сфинктеры работают, нет застоев и камней и т.д.) — в этом случае и для печенки создаются хорошие условия функционирования.
Как проявляются проблемы печени и желчевыводящих путей в нервной системе? Человек беспокоен, болтлив, желчен (язвителен, склонен к постоянной критике и недовольству), как правило, имеет «худосочный» вид..
Но и противоположная крайность — чрезмерная заторможенность, леность, апатия — также сигналят нам о имеющихся нарушениях в работе печени…
Здоровый человек всегда гармоничен, его реакции не чрезмерны, но не впадает в крайности. Оказывается, и за это отвечает наша печень!
При гипотиреозе развивается дефицит энергии, своеобразная «загашенность» всего организма, когда не вырабатываются нужные гормоны, нарушаются синтетические функции печени, при ожирении развивается жировой гепатоз
К сожалению, медицина сейчас предпочитает гормональную терапию подобных состояний всем прочим.. На гормонах человек очень быстро «сгорает», начинает уходить в воспаления, сжигает свои энергетические запасы. Сам по себе гипотиреоз вторичен, поэтому его невозможно вылечить гормонами… Он нужен организму, чтобы скомпенсировать другие , более серьезные нарушения здоровья.
При гипертиреозе развивается тиреотоксическая гепатопатия — это увеличение печени, поражения печени вплоть до развития гепатита, когда нарушаются биохимические функции печени. Человек гневный, активный, худеет внешне.
При гипертиреозе гормоны, усиленно вырабатываемые щитовидной железой, начинают активно «бомбить» все ткани, печень увеличивается как при гепатите и такое состояние может развиться вплоть до тиреотоксического гепатита. 
Если это учащенное сердцебиение у худых, подвижных, эмоционально лабильных людей, то требуется энергетическая липидная подпитка для работы сердца. И сердце будет брать эти недостающие жиры из любых других «менее важных» органов… В том числе- возьмет из мембран печени, которая чувствительна к подобным воздействиям. Попросту говоря, человек может просто «съесть» свою печень…
И другой полюс — застойная сердечная недостаточность — когда у человека наблюдается длительная гипертония, когда он перенес миокардит, инфаркт миокарда , все это будет замедлять кровоток во всем организме, замедлять пищевые процессы в кишечнике, замедлять печеночный кровоток и нарушать все функции печени. Такие пациенты обычно принимают большое количество лекарств, что , в свою очередь, также способствует возникновению так называемых «лекарственных» гепатитов…
Нарушение функции женской репродуктивной системы — невозможность зачать и выносить ребенка, появление воспалений и новообразований, вплоть до рака женских половых органов, — да, все это также может быть следствием нарушенного функционирования печени!
В детском возрасте девочка перенесла гепатит А, прошло почти 20 лет, а у нее диагноз — бесплодие, или миома, или разрастание эндометрия и т.п. нарушения…

Оказывается, при пораженной печени и слабом ее функционировании, те половые гормоны, что вырабатывает женский организм, не находят нужного применения, положенного им природой. Печень просто не в состоянии их инактивировать.
Гормоны продолжают синтезироваться яичниками, накапливаются в крови и стимулируют рост тканей эндометрия… Продолжает прогрессировать миомы, гиперплазии эндометрия, мастопатии, может возникнуть рак в любом женском органе…
Поэтому при подобных заболеваниях прежде всего нужно собрать историю болезни печени, обследовать ее тщательным образом, чтобы лечением не усугубить состояние женщины…
Если вы будете это знать, вам уже будет легче сориентироваться в том методе лечения, что предлагает врач, чтобы бездумно не соглашаться на гормональную терапию, которая показана может быть далеко не всем и не всегда…
И о подобных важных связях печени с другими органами можно говорить еще очень много.
Людей с больной печенью зачастую можно банально «вычислить» по свойственным им чертам характера, даже не заглядывая в их больничную карточку…

— Когда человек чрезмерно эмоционален, бурно реагирует на все, у него на физическом уровне происходит выход желудочного сока из пустого желудка в пустую двенадцатиперстную кишку. Что вызывает раздражение и ожог слизистой, дуоденит, ожог сфинктера Одди, шейки желчного пузыря, образование рубцов, нарушение оттока желчи и образование камней.
— Когда человек недоволен собой- у него понижается выработка сока поджелудочной железы и желчи, в результате чего развивается их повреждение. Пища в желудке застаивается, так как желудочного сока для ее нейтрализации и переработки не хватает.
— Когда у человека застаивается желчь — у него могут развиться сильные головные боли, мигрени. Причем, мигрени не лечат ничем, кроме большого назначения обезболивающих средств, а они, в свою очередь, дальше разрушают печень, почки и все выводящие системы… замкнутый круг, если не знать и не осознавать причины.
— Страх смерти также влияют отрицательно на печень и могут спровоцировать обострения гепатита
Мы уже выяснили, как больная печень влияет на характер. А вот может ли характер формировать наши болезни, есть ли, связь и если, то какая.
Безусловно, такая связь существует. Как печень своими ядами отравляет нас и вызывает негативные мысли , так и наши негативные мысли влияют на печень!
К самоотравлению и к повреждению печени нас могут привести негативные эмоции, потеря эмоционального и ментального контроля над собой и ситуацией. «Я разгневался, разволновался так, что у меня заболела печень..»
- К воспалительным процессам в печени может привести нас внутренний конфликт, неприятие себя, как личности, сопротивление индивидуальной жизненной программе, в конечном счете — недовольство собой и своим положением. А также — нежелание прокладывать свой собственный жизненный путь, страхи, безответственность.
- К серьезным проблемам в печени нас ведет деградация высших духовных качеств.
- Осознание своего «внутреннего Я», надежда, что Я- есть, Я -активен — это один из смыслов жизни
- Работать для человечества, вносить в жизнь что-то новое
- Любить жизнь и себя в ней
- Ощущать радость каждого дня
Врач может дать только какой-то временный «костыль» в виде определенных поддерживающих препаратов, но человек должен сам идти к своему выздоровлению. И начать он должен со своего мышления.
источник
Печень является уникальным органом человеческого организма. Обусловлено это прежде всего многофункциональностью, ведь она способна выполнять около 500 различны функций. Печень – это самый крупный орган в системе пищеварения человека. Но главная особенность – способность к регенерации. Это один из немногих орган, который может возобновляться самостоятельно при наличии благоприятных условий. Печень крайне важна для человеческого организма, но какие же основные функции она выполняет, какое имеет строение и где располагается в человеческом организме?
Печень – это орган пищеварительной системы, который располагается в правом подреберье под диафрагмой и в нормальном состоянии не выходит за пределы ребер. Только в детском возрасте она может немного выступать, но такое явление до 7 лет считается нормой. Вес зависит от возраста человека. Так, у взрослого она составляет 1500-1700 г. Изменение размеров или веса органа свидетельствует о развитии патологических процессов в организме.
Как уже было сказано, печень выполняет множество функций, основными из которых является:
- Дезинтоксикация. Печень – это главный очистительный орган человеческого организма. Все продукты обмена, распада, токсины, яды и другие вещества из желудочно-кишечного тракта попадают в печень, где орган их «обезвреживает». После дезинтоксикации орган выводит безвредные продукты распада с кровью или желчью, откуда они поступают в кишечник и выводятся вместе с каловыми массами.
- Выработка хорошего холестерина, который принимает участие в синтезе желчи, регулирует гормональный фон и участвует в формирование клеточных мембран.
- Ускорение синтеза белков, которые крайне важны для нормальной жизнедеятельности человека.
- Синтезирование желчи, которая принимает участие в процессе переваривания пищи и жировом обмене.
- Нормализация углеводного обмена в организме, увеличение энергетического потенциала. Прежде всего печень обеспечивает выработку гликогена и глюкозы.
- Регулирование пигментного обмена – выведение из организма билирубина вместе с желчью.
- Расщепление жиров на кетоновые тела и жирные кислоты.
Печень способна к регенерации. Орган может полностью восстановиться, даже если его сохранилось только 25%. Регенерация происходит путем роста и более быстрого деления клеток. При чем этот процесс останавливается, как только орган достигает нужного размера.
Печень – это сложный по строению орган, который включает поверхность органа, сегменты и доли печени.
Поверхность печени. Различают диафрагмальную (верхнюю) и висцеральную (нижнюю). Первая располагается непосредственно под диафрагмой, в то время как вторая находится внизу и соприкасается с большинством внутренних органов.
Доли печени. Орган имеет две доли – левую и правую. Разделены они серповидной связкой. Первая часть имеет меньший размер. В каждой доле есть крупная центральная вена, которая разделяется на синусоидные капилляры. Каждая часть включает печеночные клетки, которые называются гепатоциты. Также орган делится на 8 элементов.
Кроме того печень включает кровеносные сосуды, борозды и сплетения:
- Артерии обеспечивают транспортировку крови, обогащенной кислородом, к печени из чревного ствола.
- Вены создают отток крови от органа.
- Лимфатические узлы выводят лимфу из печени.
- Нервные сплетения обеспечивают иннервацию печени.
- Желчные протоки помогают вывести желчь из органа.
Различают множество заболеваний печени, которые могут возникать в результате химического, физического или механического воздействия, как следствие развития других болезней или из-за структурных изменений в органе. Кроме того, болезни различаются и в зависимости от пораженной части. Это могут быть печеночные дольки, кровеносные сосуды, желчные протоки и др.
К наиболее распространенным болезням относится:
- Гнойное, инфекционное или воспалительное поражение гематоцитов.
- Гепатиты A, B, C и др., в том числе, токсические.
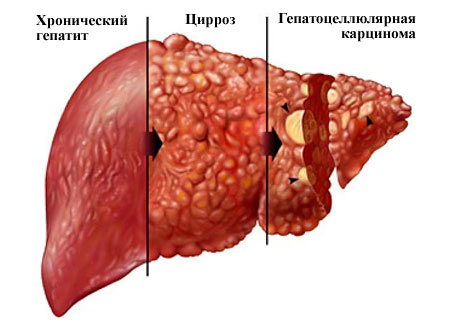
- Цирроз печени.
- Жировой гепатоз – разрастание жировой тканей, которая нарушает функционирование органа.
- Туберкулез печени.
- Образование гнойное полости в органе (абсцесс).
- Разрыв органа в случае травмы живота.
- Тромбоз основных кровеносных сосудов печени.
- Пилефлебит.
- Холестаз (застой желчи в органе).
Холангит – воспалительный процесс в желчных протоках.
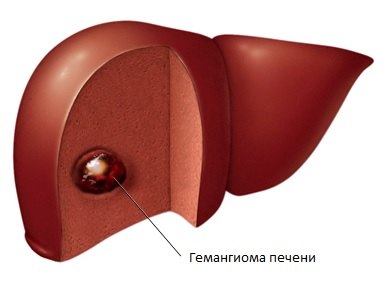
- Гемангиома печени.
- Кистозное образование на печени.
- Ангиосаркома и другие раковые заболевания, а также распространение метастаз в печень при опухолевом образовании других органов.
- Аскаридоз.
- Гипоплазия печени.
Любые патологические процессы в печени проявляются, как правило, одинаковыми признаками. Чаще всего это боль в правом подреберье, которая усиливается при физических нагрузках, появление изжоги, тошноты и рвоты, нарушение стула – понос или запор, изменение цвета мочи и фекалий.
Нередко наблюдается увеличение органа в размерах, ухудшение общего самочувствия, появление головных болей, снижение остроты зрения и появление желтизны склер. Для каждой отдельной болезни характерны и специфические симптомы, которые помогают точно установить диагноз и подобрать максимально эффективное лечение.
Прежде чем приступать к лечению заболеваний печени, важно точно установить природу болезни. Для этого стоит обратиться к специалисту — гастроэнтерологу, который проведет тщательный осмотр и при необходимости назначит диагностические процедуры:
Ультразвуковое исследование органов брюшной полости.
- Проведение всех лабораторных анализов, в том числе, печеночных проб.
- Магнитно-резонансная томография, чтобы выявить наличие метастаз при развитии ракового заболевания.
Лечение заболеваний зависит от многих факторов: причин болезни, основных симптомов, общего состояния здоровья человека и наличия сопутствующих недугов. Часто применяются желчегонные препараты и гепапротекторы. Важную роль в лечении заболеваний печени играет соблюдение диеты – это поможет снизить нагрузку на орган и улучшит его функционирование.
Какие превентивные меры стоит соблюдать, чтобы предотвратить развитие болезней печени
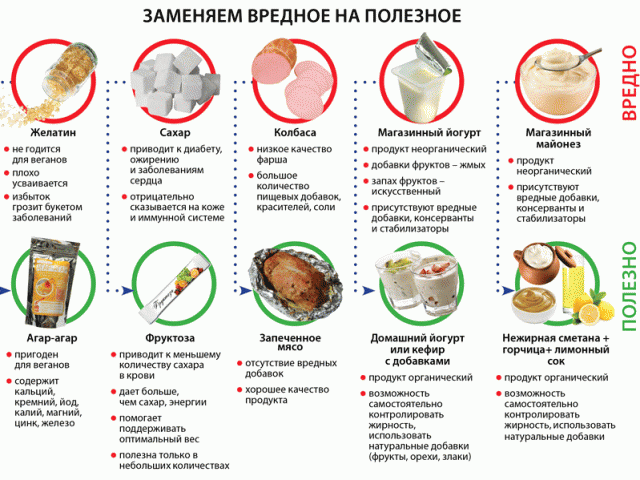
Соблюдение принципов правильного питания. Прежде всего стоит пересмотреть свой рацион и исключить из меню продукты, негативно влияющие на здоровье и функционирование печени. Прежде всего это жирное, жаренное, копченое, маринованное; белый хлеб и сладка выпечка. Обогатите свой рацион фруктами, овощами, кашами, морепродуктами и нежирным сортами мяса.
Полный отказ от употребления алкогольных и слабоалкогольных напитков. Они пагубно влияют на орган и провоцируют развитие множества заболеваний.
Нормализация массы тела. Излишний вес усложняет работу печени и может привести к ее ожирению.
Обоснованный прием медикаментозных препаратов. Многие лекарства негативно влияют на печень и чтобы снизить риск развития болезней. Особенно опасны антибиотики и комбинирование нескольких препаратов одновременно без согласования с доктором.
Печень выполняет множество функций и поддерживает нормальную жизнедеятельность организма, поэтому крайне важно следить за здоровьем органа и предотвращать развитие недугов.
Прочитанная информация не заменит консультацию опытного врача. Не стоит заниматься самолечением. Доверьте свое здоровье профессионалам.
источник
Печень получает ветви от чревного сплетения, переднего ствола блуждающих нервов (печеночные ветви, rr. hepatici), от нижних — правого и левого — диафрагмальных узлов.
Все ветви, направляясь к печени, участвуют в образовании печеночного сплетения, plexus hepaticus, которое топографически некоторые авторы разделяют на передние и задние печеночные сплетения.
Оба сплетения, залегая в толще печеночно-двенадцатиперстнокишечной связки, направляются к воротам печени, окружая собственную печеночную артерию и ее ветви и располагаясь соответственно на передней поверхности воротной вены (переднее сплетение) и на задней ее поверхности (заднее сплетение).
Большая часть переднего печеночного сплетения следует по ходу собственной печеночной артерии. В своих начальных отделах оно имеет относительно толстые нервы, которые по мере приближения к печени постепенно истончаются. У места деления собственной печеночной артерии на правую и левую ветви переднее печеночное сплетение разделяется на правый и левый пучки, связанные между собой многочисленными стволиками.
Заднее печеночное сплетение, основная масса которого залегает в правом отделе печеночно-двенадцатиперстно-кишечной связки, следует к правой доле печени, располагаясь между воротной веной и общим желчным протоком.
Оба, переднее и заднее, печеночные сплетения широко соединяются между собой.
По ходу печеночного сплетения залегают различной величины и формы нервные узелки. Кроме того, имеется большое количество внутриствольных нервных клеток, либо образующих скопления, либо рассеянных по ходу нервов. В толще печени нервы сопровождают разветвления собственной печеночной артерии и воротной вены.
К желчному пузырю отходят ветви печеночного сплетения, которые следуют главным образом от правой части переднего печеночного сплетения. В толще стенки пузыря различают поверхностное сплетение, располагающееся в подсерозном и соединительнотканном слоях, и глубокое сплетение, залегающее между мышечной и слизистой оболочками.
В сети глубокого сплетения имеются небольшие нервные узелки и внутриствольные нервные клетки.
источник
Хотя при проявлении непонятных симптомов и настоятельно рекомендуется обращаться к врачу, базовый диагноз в ряде ситуаций можно поставить самостоятельно. Для этого достаточно.
В первую очередь, чтобы обезопасить печень, нужно установить для себя какие-то рамки в питании. Чтобы здоровье печени не пострадало, не переедайте, а также стоит исключить из.
Доказано, что у страдающих фиброзом печени употребление кофе и чая замедляет прогрессирование данного заболевания. Конечно, если поражение печени резко выражено. Однако.
Ученые разработали новый способ регенерации печени. Сотрудники медицинского отделения Стэндфордского университета предложили стратегию по восстановлению печени, которая помогает.
Доказано, что у страдающих фиброзом печени употребление кофе и чая замедляет прогрессирование данного заболевания. Конечно, если поражение печени резко выражено. Однако.
Печень — крупнейшая в организме человека железа внешней секреции. Жизненно важный орган помогает справиться с попадающими в организм ядами и токсинами. Железа синтезирует.
Статьи, размещенные на этом портале, помогут понять важность своевременной диагностики и лечения заболеваний печени, и желчевыводящих путей. Здесь Вы найдете распространенные методы профилактики и лечения органов брюшной полости.
Информация на сайте предоставлена исключительно в ознакомительных целях. Она не является руководством по лечению и диагностике заболеваний, обязательно проконсультируйтесь с вашим лечащим врачом!
Адрес редакции:
Санкт-Петербург, пр. Динамо, дом 3
источник
Печень человека – крупный непарный орган брюшной полости. У взрослого условно здорового человека ее вес в среднем составляет 1,5 кг, длина – около 28 см, ширина – около 16 см, высота – около 12 см. Размер и форма зависят от телосложения, возраста, протекающих патологических процессов. Масса может меняться – уменьшаться при атрофии и увеличиваться при паразитарных инфекциях, фиброзе и опухолевых процессах.
Печень у человека соприкасается со следующими органами:
- диафрагмой – мышцей, которая разделяет грудную и брюшную полость;
- желудком;
- желчным пузырем;
- двенадцатиперстной кишкой;
- правой почкой и правым надпочечником;
- поперечно-ободочной кишкой.
Находится печень справа под ребрами, имеет клиновидную форму.
- Диафрагмальная (верхняя) – выпуклая, куполообразная, соответствует вогнутости диафрагмы.
- Висцеральная (нижняя) – неровная, с оттисками прилегающих органов, с тремя бороздами (одной поперечной и двумя продольными), образующими букву Н. В поперечной борозде – ворота печени, через которые входят нервы и сосуды и выходят лимфососуды и желчные протоки. В середине правой продольной борозды находится желчный пузырь, в задней части находится НПВ (нижн. полая вена). Через переднюю часть левой продольной борозды проходит пупочная вена, в задней части расположен остаток венозного протока Аранти.
У печени выделяют два края – острый нижний и тупой верхнезадний. Верхняя и нижняя поверхности разделяются нижним острым краем. Верхнезадний край выглядит практически как задняя поверхность.
Она состоит из очень мягкой ткани, ее структура зернистая. Она находится в глиссоновой капсуле из соединительной ткани. В зоне ворот печени глиссонова капсула более толстая и называется воротной пластинкой. Сверху печень покрыта листком брюшины, который плотно срастается с соединительнотканной капсулой. Висцерального листка брюшины нет на месте прикрепления органа к диафрагме, в месте входа сосудов и выхода желчевыводящих путей. Брюшинный листок отсутствует на заднем участке, прилегающем к забрюшинной клетчатке. В этом месте возможет доступ к задним отделам печени, например, для вскрытия абсцессов.
В центре нижнего отдела органа находятся глиссоновы ворота – выход желчевыводящих путей и вход крупных сосудов. Кровь в печень поступает по воротной вене (75%) и печеночной артерии (25%). Воротная вена и печеночная артерия примерно в 60% случаев делятся на правые и левые ветви.
Серповидная и поперечная связки делят орган на две неравные по размеру доли – правую и левую. Это основные доли печени, кроме них, есть еще хвостовая и квадратная.
Паренхима образована из долек, которые являются ее структурными единицами. По своему строению дольки напоминают призмы, вставленные друг в друга.
Строма представляет собой фиброзную оболочку, или глиссонову капсулу, из плотной соединительной ткани с перегородками из рыхлой соединительной ткани, которые проникают в паренхиму и делят ее на дольки. Ее пронизывают нервы и кровеносные сосуды.
Печень принято делить на трубчатые системы, сегменты и секторы (зоны). Сегменты и секторы разделены углублениями – бороздами. Деление определяется ветвлением воротной вены.
К трубчатым системам относятся:
- Артерии.
- Портальная система (ветви воротной вены).
- Кавальная система (печеночные вены).
- Желчные пути.
- Лимфосистема.
Трубчатые системы, кроме портальной и кавальной, идут рядом с ветвями воротной вены параллельно друг другу, образуют пучки. К ним присоединяются нервы.
Выделяют восемь сегментов (справа налево против часовой стрелки от I до VIII):
- Левой доли: хвостатый – I, задний – II, передний – III, квадратный – IV.
- Правой доли: средний верхнепередний – V, латеральный нижнепередний – VI и латеральный нижнезадний – VII, средний верхнезадний – VIII.
Из сегментов образуются более крупные участки – секторы (зоны). Их насчитывается пять. Они образованы определенным сегментам:
- Левый латеральный (сегмент II).
- Левый парамедианный (III и IV).
- Правый парамедианный (V и VIII).
- Правый латеральный(VI и VII).
- Левый дорсальный (I).
Отток крови осуществляется через три печеночные вены, сближающиеся на задней поверхности печени и впадающие в нижнюю полую, которая пролегает на границе правой части органа и левой.
Желчные протоки (правый и левый), выводящие желчь, в глиссоновых воротах сливаются в печеночный проток.
Отток лимфы от печени происходит через лимфоузлы глиссоновых ворот, забрюшинного пространства и связки печеночно-двенадцатиперстной. Внутри печеночных долек нет лимфатических капилляров, они находятся в соединительной ткани и впадают в лимфатические сосудистые сплетения, сопровождающие воротную вену, печеночные артерии, желчевыводящие пути и печеночные вены.
Снабжение печени нервами осуществляется от блуждающего нерва (его основного ствола – нерва Латтарже).
Связочный аппарат, состоящий из полулунной, серповидной и треугольной связок, крепит печень к задней стенке брюшины и диафрагме.
Расположена печень с правой стороны под диафрагмой. Она занимает большую часть верхнего отдела брюшной полости. Небольшая часть органа заходит за среднюю линию в левую часть поддиафрагмальной области и доходит до левого подреберья. Сверху прилегает к нижней поверхности диафрагмы, небольшая часть передней поверхности печени прилегает к передней стенке брюшины.
Большая часть органа находится под правыми ребрами, небольшая часть в зоне эпигастрии и под левыми ребрами. Средняя линия совпадает с границей между долями печени.
У печени выделяют четыре границы: правую, левую, верхнюю, нижнюю. Орган проецируется на переднюю стенку брюшины. Верхняя и нижняя границы проецируются на переднебоковую поверхность туловища и сходятся в двух точках – с правой и левой стороны.
Расположение верхней границы печени – правая сосковая линия, уровень четвертого межреберья.
Верхушка левой доли – левая парастериальная линия, уровень пятого межреберья.
Передний нижний край – уровень десятого межреберья.
Передний край – правая сосковая линия, реберный край, затем он отходит от ребер и тянется косо влево вверх.
Передний контур органа имеет треугольную форму.
Нижний край не покрыт ребрами только в зоне эпигастрии.
Передний край печени при заболеваниях выступает за край ребер и легко прощупывается.
Роль печени в организме человека велика, железа относится к жизненно важным органам. Эта железа выполняет много разных функций. Главная роль в их выполнении отводится структурным элементам – гепатоцитам.
Как работает печень и какие процессы в ней происходят? Она принимает участие в пищеварении, во всех видах обменных процессов, выполняет барьерную и гормональную функцию, а также кроветворную в период эмбрионального развития.
Она нейтрализует ядовитые продукты протеинового обмена, поступающие с кровью, то есть обеззараживает токсичные вещества, превращая их в менее безвредные, легко выводимые из организма. Благодаря фагоцитарным свойствам эндотелия капилляров печени, обезвреживаются вещества, всасывающиеся в кишечном тракте.
Она отвечает за вывод из организма избытков витаминов, гормонов, медиаторов, других токсичных промежуточных и конечных продуктов метаболизма.
Она вырабатывает желчь, которая затем поступает в двенадцатиперстную кишку. Желчь – желтое, зеленоватое или коричневое желеобразное вещество со специфическим запахом горькое на вкус. Ее цвет зависит от содержания в ней желчных пигментов, образующихся при распаде красных клеток крови. Она содержит билирубин, холестерин, лецитин, желчные кислоты, слизь. Благодаря желчным кислотам, происходит эмульгирование и всасывание жиров в ЖКТ. Половина всей желчи, которую вырабатывают клетки печени, поступает в желчный пузырь.
Она получила название депо гликогена. Углеводы, которые всасываются тонким кишечником, превращаются в печеночных клетках в гликоген. Он откладывается в гепатоцитах и мышечных клетках и при дефиците глюкозы начинает расходоваться организмом. Глюкоза синтезируется в печени из фруктозы, галактозы и других органических соединений. При накоплении в организме в избытке она превращается в жиры и оседает по всему телу в жировых клетках. Откладывание гликогена и расщепление его с выходом глюкозы регулируется инсулином и глюкагоном – гормонами поджелудочной железы.
В печени расщепляются аминокислоты и синтезируются белки.
Она обезвреживает выделяющийся при распаде протеинов аммиак (он превращается в мочевину и выходит из организма с мочой) и другие токсичные вещества.
Из поступающих из пищи жирных кислот синтезируются фосфолипиды и другие жиры, необходимые организму.
Во время эмбрионального развития она вырабатывает красные кровяные тельца – эритроциты. Обезвреживающая роль в этот период отведена плаценте.
Болезни печени обусловлены ее функциями. Поскольку одна из главных ее задач – это обезвреживание чужеродных агентов, то самые частые заболевания органа – инфекционные и токсические поражения. Несмотря на то что печеночные клетки способны быстро восстанавливаться, эти возможности не безграничны и могут быстро утрачиваться при инфекционных поражениях. При длительном воздействии на орган патогенов может развиться фиброз, который очень плохо поддается лечению.
Патологии могут иметь биологическую, физическую и химическую природу развития. К биологическим факторам относятся вирусы, бактерии, паразиты. Отрицательно влияют на орган стрептококки, палочка Коха, стафилококки, вирусы, содержащие ДНК и РНК, амебы, лямблии, эхинококки и другие. К физическим факторам относятся механические травмы, к химическим – лекарственные препараты при длительном применении (антибиотики, противоопухолевые, барбитураты, вакцины, противотуберкулезные средства, сульфаниламиды).
Заболевания могут появиться не только в результате прямого воздействия на гепатоциты вредных факторов, но в результате неправильного питания, нарушения кровообращения и прочего.
Обычно развиваются патологии в виде дистрофии, застоя желчи, воспаления, печеночной недостаточности. От степени поражения печеночной ткани зависят дальнейшие нарушения в метаболических процессах: белковом, углеводном, жировом, гормональном, ферментном.
Болезни могут протекать в хронической или острой форме, изменения в органе бывают обратимыми и необратимыми.
В ходе исследований было обнаружено, что трубчатые системы подвергаются существенным изменением при патологических процессах, таких как цирроз, паразитарные заболевания, рак.
Характеризуется нарушением работы органа. Может снижаться одна функция, несколько или сразу все. Различают острую и хроническую недостаточность, по исходу заболевания – нелетальную и со смертельным исходом.
Наиболее тяжелая форма – острая . При ОПН нарушается производство свертывающих факторов крови, синтез альбуминов.
Если нарушена одна функция печени, имеет место парциальная недостаточность, если несколько – субтотальная, если все – тотальная.
При нарушении углеводного обмена может развиться гипо- и гипергликемия.
При нарушении жирового – отложение холестериновых бляшек в сосудах и развитие атеросклероза.
При нарушении протеинового обмена – кровоточивость, отеки, задержка всасывания витамина К в кишечнике.
Это тяжелое осложнение болезней печени, характеризующееся повышением давления в воротной вене и застоем крови. Чаще всего развивается при циррозе, а также при врожденных аномалиях или тромбозе воротной вены, при сдавлении ее инфильтратами или опухолями. Кровообращение и лимфоток в печени при портальной гипертензии ухудшается, что приводит к нарушениям в структуре и обмене веществ в других органах.
Самые распространенные заболевания – гепатозы, гепатиты, цирроз.
Гепатит – воспаление паренхимы (суффикс -ит говорит о воспалении). Выделяют инфекционные и неинфекционные. К первым относятся вирусные, ко вторым – алкогольный, аутоиммунный, лекарственный. Гепатиты протекают остро или в хронической форме. Они могут быть самостоятельным заболеванием или вторичными – симптомом другой патологии.
Гепатоз – дистрофическое поражение паренхимы (суффикс -оз говорит о дегенеративных процессах). Чаще всего встречается жировой гепатоз, или стеатоз, который развивается обычно у людей, страдающих алкоголизмом. Другие причины его возникновения – токсическое действие лекарственных препаратов, сахарный диабет, синдром Кушинга, ожирение, длительный прием глюкокортикоидов.
Цирроз – это необратимый процесс и конечная стадия болезней печени. Самая частая его причина – алкоголизм. Характеризуется перерождением и гибелью гепатоцитов. При циррозе в перенхиме образуются узелки, окруженные соединительной тканью. При прогрессировании фиброза перестаивается кровеносная и лимфатическая система, развивается печеночная недостаточность и портальная гипертензия. При циррозе селезенка и печень увеличиваются в размере, может развиться гастрит, панкреатит, язва желудка, анемия, расширение вен пищевода, геморроидальные кровотечения. У больных наступает истощение, они испытывают общую слабость, зуд всего тела, апатию. Нарушается работа всех систем: нервной, сердечно-сосудистой, эндокринной и других. Цирроз характеризуется высокой смертностью.
Этот вид патологии встречается редко и выражается аномальным расположением или аномальными формами печени.
Неправильное расположение наблюдается при слабом связочном аппарате, в результате чего происходит опущение органа.
Аномальные формы – это развитие дополнительных долей, изменение глубины борозд или размеров частей печени.
К врожденным порокам относятся различные доброкачественные образования: кисты, кавернозные гемангиомы, гепатоаденомы.
Значение печени в организме огромно, поэтому нужно уметь диагностировать патологии и правильно лечить их. Знание анатомии печени, ее особенностей строения и структурного деления дает возможность выяснить место и границы пораженных очагов и степень охвата органа патологическим процессом, определить объем его удаляемой части, избежать нарушения оттока желчи и кровообращения. Знание проекций структур печени на ее поверхность необходимо для проведения операций по выводу жидкости.
источник
Среди разнообразных нервно-психических расстройств, осложняющих болезни печени (цирроз печени, холецистит, холангит, желчнокаменная болезнь), наблюдаются следую щие синдромы: неврастенический, энцефалопатии, энцефало-миелопатии, поражения периферических нервов — полиневропатии, невропатии, радикулопатии, полирадикулоневриты, а также висцеральные (гепатокардиальные и гепатореналь ные) расстройства. Болезни печени могут быть одной из причин невропатии (неврита) зрительных нервов (атрофия зрительных нервов на глазном дне).
Патогистология. В головном мозге обнаруживается типичная картина обменно-токсико-дисциркуляторной энцефалопатии с сочетанием сосудистых и паренхиматозно-клеточных изменений. Патогенез обусловлен нарушениями дезинтоксикационной функции печени и различных видов обмена (белкового, липидного, углеводного, водно-электролитного, витаминного), а также явлениями портальной гипертензии. В крови повышается уровень остаточного азота, при механической и паренхиматозной желтухах—билирубина и желчных кислот, а в случаях портальной энцефалопатии — аммиака (приложение 1, табл. 3). Нарушения образования фибриногена, протромбина и расстройства витаминного обмена, в частности витаминов С и К, вызывают развитие геморрагического синдрома. Кислотно-основное состояние сдвигается в сторону ацидоза, уменьшается щелочной резерв крови; расстраивается водно-солевой обмен и течение всех окислительно-восстановительных процессов в нервной системе.
Энцефалопатия проявляется общемозговыми, обо-лочечными и небольшими очаговыми симптомами, цефал-гическими, вестибулярными пароксизмами, синкопальным состоянием. Возможно как острое, так и постепенное развитие всех нарушений. Самый тяжелый синдром — портальная энцефалопатия. Она наблюдается чаще всего в далеко зашедшей стадии цирроза печени, когда нарушен кровоток через воротную вену и между нею и системой нижней полой вены развиваются анастомозы. Аммиак и другие токсические продукты, которые в норме проходят через печеночный фильтр и подвергаются дезинтоксикации, начинают поступать в кровь.
При остром нарастании затруднений в токе крови из воротной вены через печень опасность появления симптомов поражения нервной системы большая, чем в случаях хронического процесса, так как организм имеет большие возможности адаптироваться к увеличению аммиака в крови. Чем больше в содержании кишечника белков, тем больше образуется аммиака, поэтому при кровотечениях из вари-козно-расширенных вен пищевода портальная энцефалопатия развивается особенно часто. На фоне полиморфной неврологической симптоматики (головная боль, тошнота, нистагм, анизорефлексия, патологические рефлексы) часто отмечаются эпизодические нарушения сознания по типу психомоторного возбуждения или рецидивирующей печеночной комы, а также гиперкинезы (чаще типа хореатетоза). Психомоторное возбуждение может в дальнейшем переходить в оглушение, сопор, а затем в коматозное состояние.
Клиника полирадикулоневропатии (полира-дикулоневрита): дистальные периферические парезы с атрофиями мышц, снижением сухожильных рефлексов и чувствительности по типу перчаток и чулок. В начале заболевания наблюдается поражение 1—2 нервов, затем постепенно процесс распространяется и на другие нервы и развивается картина полиневропатии или полирадикулоневропатии (полирадикулоневрита). В настоящее время чаще встречается сенсорная форма заболевания, которая проявляется только болями, гипестезией в дистальных отделах рук и ног и вегетативно-сосудистыми нарушениями (мра-морность кожи, акроцианоз, гипергидроз).
Из гепатовисцеральных расстройств чаще всего наблюдается холецистокоронарный синдром (Боткина), который характеризуется рецидивирующей кардиалгией. Он развивается после нарушения диеты, совпадает с усилением болей в правом подреберье, диспепсическими «лениями, желтухой и является по существу эквивалентом приступа желчной колики. Вместе с тем у больных, страдающих склерозом коронарных артерий, холецистокоро-нарные нарушения могут спровоцировать приступ стенокардии.
Лечение нервно-психических расстройств, развивающихся на фоне болезней печени, комплексное. Назначают дезинтоксикационные, дегидратационные, липотропные и общеукрепляющие средства — реополиглюкин, глюкозу, диакарб, витамины группы В, аскорбиновую кислоту, метионин, церебролизин, ретаболил, диету с ограничением соли и белков. Возбуждение и двигательное беспок оиство могут быть купированы введением нейролептиков, а сомноленция, coriop или кома—стимулирующих и влияющих на тканевой обмен препаратов (эссенциале, ацефен). При появлении кровоточивости назначают аскорутин, викасол, глюконат кальция, дицинон, переливание дробных доз крови (по 75-100 мл).
Прогноз более благоприятен при развитии нервно-психических нарушении на фоне холецистита, холангита и желчнокаменной болезни, менее —на фоне цирроза печени с портокавальными анастомозами, спленомегалией, асцитом, кровотечениями из вен пищевода.
Статья на тему Нервная система при болезнях печени
источник
Заболевания печени и желчных путей могут вызывать различные нервно-психические расстройства. Клинические проявления последних определяются формой, тяжестью и длительностью печеночного заболевания при известной роли других факторов — возраста и пола больных, перенесенных ранее инфекций, интоксикаций, травм, характерологических особенностей, и т. п. Еще в конце XIX века было выделено особое психотическое состояние- folie hepatigue, развитие которого связывалось с патологией печени. Работы Н. В. Коновалова (1955, 1960), L. Grandall, A. Weiz (1933), R. Graup (1937) и других ученых способствовали выделению поражений нервной системы при болезнях печени в группу гепатоцеребральных заболеваний, которая включает гепатолентикулярную дегенерацию и гепатоцеребральный синдром. Под названием гепатоцеребральный синдром объединяют различные нервно-психические расстройства от неврастенического состояния до выраженных очаговых поражений мозга, которые развиваются у больных, страдающих экзогенным, первичным, прогрессирующим заболеванием печени и желчных путей. Были значительно расширены представления о патоморфологических изменениях, патогенезе и клинике .всей группы гепатоцеребральных заболеваний- как гепатолентикулярной дегенерации (гепатоцеребральной дистрофии), так и гепатоцеребрального синдрома, показана первичность поражения печени при гепатоцеребральной дегенерации (дистрофии), выделены основные формы заболевания.
Основными заболеваниями печени и желчных путей являются дискинезия желчного пузыря, холецистит, желчнокаменная болезнь, холецистопанкератит, холангит, циррозы печени. Этиологические факторы циррозов печени — болезнь Боткина в отдаленном анамнезе, желчнокаменная болезнь, холецистит и ангиохолит. Дискинезия желчного пузыря предрасполагает к появлению воспалительных процессов — сначала некалькулезного, а в дальнейшем калькулезного холецистита, желчнокаменной болезни и цирроза печени. Поражения нервной системы встречаются приблизительно одинаково у женщин и у мужчин, чаще в возрасте 30-60 лет. На развитие нервно-психического осложнения указывают: головная боль, головокружение, расстройство сна, адинамия, пониженное настроение или наоборот — возбуждение. В статусе таких больных определяются очаговые нарушения: рефлексы орального автоматизма, мышечная гипертония или гипотония, гиперрефлексия, патологические рефлексы, расстройства чувствительности, парезы, гиперкинезы, вегетативные нарушения и т. п. Все эти симптомы встречаются у больных в различных сочетаниях и их можно сгруппировать в несколько основных синдромов: неврастенический, ипохондрический, энцефалопатии (острой и хронической), энцефаломиелопатии, гепатовисцеральный, полирадикулоневрита и плексалгический.
Нервно-психические осложнения нужно рассматривать как следствие неблагоприятного течения заболеваний печени и желчных путей, различных по этиологии и патогенезу, патогистологическим изменениям, симптоматике и течению.
Патогенез поражений нервной системы при патологии печени и желчных путей сложен. Его основу образуют нарушения дезинтоксикационной функции печени и различных видов обмена — белкового, липидного, углеводного, водно-электролитного, витаминного и др. Имеет значение и то, что патология печени отрицательно влияет на функцию других органов, в частности селезенки, поджелудочной железы и почек. Последнее подтверждается частым развитием гепатолиенального или гепаторенального синдромов (увеличение селезенки, олигурия вплоть до анурии, азотемия и т. д.).
Развитие самого тяжелого синдрома нервно-психических нарушений — портальной энцефалопатии и энцефаломиелопатии зависит от течения цирроза печени. При быстром нарастании затруднений в токе крови из воротной вены через печень опасность появления симптомов энцефалопатии большая, чем в случаях медленного нарастания процесса. В последнем случае нервная система имеет больше возможности адаптироваться к увеличению количества аммиака в крови. Быстрое нарастание затруднений в циркуляции портальной крови через печень влечет за собой ускоренное развитие коллатеральных путей для тока крови из воротной вены в полые вены (через околопупочную вену, вены желудочка, пищевода и т. д.), способствует поступлению в мозг крови, не подвергшейся дезинтоксикации и богатой аммиаком, сдвигу кислотно-щелочного состояния в сторону алкалоза. Аммиак образуется при распаде белковых веществ и обезвреживается в печени. Соединяясь с глутаминовой кислотой, он превращается в безвредное вещество — глутамин — первичный продукт биологической нейтрализации аммиака. Глутаминовая кислота содержится в большом количестве в мозговой ткани, где она не только способствует обезвреживанию аммиака, но играет роль в поддержании в мозге определенной концентрации ионов калия, является добавочным энергетическим источником для нервных клеток. Экспериментальные исследования и клинические наблюдения показывают, что если увеличение аммиака в крови не сопровождается повышением содержания глутаминовой кислоты и глутамина, то это служит неблагоприятным прогностическим признаком и свидетельствует о нарушении способности организма к нейтрализации аммиака.
Чем больше в содержимом кишечника белков, тем больше образуется аммиака. Этим объясняется то обстоятельство, что при кровотечениях из варикозно расширенных вен пищевода, когда в кишечнике оказывается значительное количество белков крови, особенно часто развивается синдром острой портальной энцефалопатии. Обоснованность этой теории патогенеза гепатопортальной энцефалопатии подтверждается и экспериментально. У животных в результате наложения портокавального анастомоза или введения в кровь повышенных количеств аммиачных солей или содержащих его препаратов развивается картина печеночно-мозговой недостаточности.
Поражения нервной системы при патологии печени и желчевыводящих путей, не сопровождающейся портальной гипертензией, имеют в основе нарушения обмена и дезинтоксикационной функции печени. В крови изменяется содержание альбуминов, глобулинов и аминокислот, повышается уровень остаточного азота, а при механических и паренхиматозных желтухах — билирубина и желчных кислот. Нарушения образования фибриногена, протромбина и расстройства витаминного обмена, в частности витамина С и К, вызывают изменения коагулирующих свойств крови и развитие геморрагического синдрома. КЩС сдвигается в сторону ацидоза, уменьшается щелочной резерв крови. Расстраивается водно-солевой обмен и течение всех окислительно-восстановительных процессов в нервной системе. При желтухах токсическое действие оказывает накопление в крови билирубина и желчных кислот. Все это влечет за собой постепенное развитие патоморфологических изменений в головном мозге и других отделах нервной системы. В патогенезе некоторых неврологических синдромов — гепатовисцерального, вестибулярных и цефалгических пароксизмов, плексалгического имеет значение патологическая импульсация из больного органа и явления реперкуссии, т. е. нервно-рефлекторные нарушения.
В настоящее время более часто наблюдаются синдромы неврастенический, нетяжелой энцефаломиелопатии, сенсорного полирадикулоневрита, реже — миелопатии, гепатовисцеральный и плексалгический.
источник


 К самоотравлению и к повреждению печени нас могут привести негативные эмоции, потеря эмоционального и ментального контроля над собой и ситуацией. «Я разгневался, разволновался так, что у меня заболела печень..»
К самоотравлению и к повреждению печени нас могут привести негативные эмоции, потеря эмоционального и ментального контроля над собой и ситуацией. «Я разгневался, разволновался так, что у меня заболела печень..»
 Холангит – воспалительный процесс в желчных протоках.
Холангит – воспалительный процесс в желчных протоках.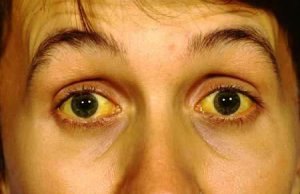
 Ультразвуковое исследование органов брюшной полости.
Ультразвуковое исследование органов брюшной полости.