Гиперплазия печени – что это? Отличительной особенностью патологии является наличие у клеток печеночной паренхимы способности к усиленному росту и формированию доброкачественного новообразования, у которого отсутствует капсула.
Выделяют несколько разновидностей гиперплазии:
- Очаговую узелковую.
- Регенераторную.
- Компенсаторную.
Регенераторная форма патологии представляет собой диффузное новообразование, распространяющееся по всей печени.
Компенсаторная форма недуга развивается вследствие отмирания части или целой доли железы.
Развитие фокальной нодулярной гиперплазии печени наблюдается у 3% взрослых пациентов, страдающих от опухолей и опухолевидных поражений железы. ФНГ печени представляет собой опухолевидное формирование в ткани органа, в основе этой патологии лежит гиперплазия печеночной паренхимы, формируемое образование является разделенное на узлы при помощи формируемых фиброзных прослоек.
Принято считать, что узловая гиперплазия печени развивается в результате воздействия на ткани железы повышенной концентрации эндогенного эстрогена. Такое мнение у врачей возникло в результате того, что эта патология чаще всего регистрируется у представительниц женского пола детородного возраста. Также имеются данные о связи недуга с применением пероральных контрацептивов с повышенной концентрацией эстрогенов.
Фокальная нодулярная гиперплазия печени имеет вид солитарного плотного узла серовато-коричневой окраски с диаметром от 1,0 до 25 см, при этом узел не имеет внешней капсулы.
Узловая гиперплазия печени, также как и гепатоцеллюлярная аденома может формироваться в виде одиночного и множественного образования. Многоузелковая форма недуга встречается практически у каждого пятого пациента.
Помимо этого недуг возникает под влиянием применения глюкокортикостероидов, комбинированных оральных контрацептивов с высокой дозировкой гормонов и эндогенной гиперэстрогенией.
Очень часто недуг сочетается с гемангиомами, также зарегистрированы случаи появления нарушения на фоне каверозной трансформации или патологии в виде врожденного отсутствия воротной вены.
Причиной развития гиперплазии могут являться
- воспалительные патологии печени;
- тромбоз печеночных вен;
- артериозное внутриорганное шунтирование;
- наследственные геморрагические телеангиэктазии;
- цереброваскулярные недуги.
Заболевание чаще всего регистрируется у женщин, принимающих оральные контрацептивы на основе гормонов. Выявление болезни и мужчин чаще всего связывается с приемом анаболических медикаментов или гормональных препаратов на основе тестостерона с целью усиления сексуальной потенции.
Наиболее опасными состояниями, способствующими увеличению рисков развития патологических изменений, являются:
- Нанесение травмы в область брюшной полости.
- Продолжительное воздействие на организм химических канцерогенных соединений.
- Использование химиопрепаратов (развитие патологии выступает в качестве побочного эффекта при применении химиотерапии).
Также способствует увеличению риска развития недуга возникновение сбоя в процессах метаболизма.
Симптомы болезни не являются специфичными и могут списываться на другие болезни. Клиническая картина прогрессирования нарушения является слабовыраженной.
Очень часто ФНГП сопровождается болезненными ощущениями в области живота, которые локализуются в правом подреберье.
Часто у больного появляются:
- длительные ноющие боли;
- чувство дискомфорта в области размещения печени.
Чаще всего причинами появления болезненности являются:
- Изменение капсулы железы.
- Сдавливание соседних органов расположенных поблизости от печени.
У больного могут появляться типичные признаки расстройства в работе желудочно-кишечного тракта, проявляющиеся в возникновении:
- чувства тошноты;
- позывы к рвоте;
- снижение аппетита.
При достижении опухоли большого размера ее можно прощупать при проведении пальпации через переднюю стенку брюшной полости.
Большинство врачей сходятся во мнении, что связь между степенью проявления симптомов и размером опухолевидного образования отсутствует. Более важным фактором является область локализации новообразования и степень ее влияния на некоторые структуры.
При определенных условиях возможно в редких случаях развитие осложнений патологического состояния. Среди таких осложнений следует выделить желтушность кожного покрова и склер глаз, кровотечения из опухолевидного образования и его малигнизация.
Диагностированием патологического состояния чаще всего занимается врач-гастроэнтеролог. У пациента отмечается появление типичных для желудочно-кишечных заболеваний признаков.
В некоторых случаях проведение процедуры внешнего осмотра пациента и пальпации дают возможность предположить наличие у больного опухолевидного новообразования.
Наиболее показательными при диагностике патологического состояния являются инструментальные методы проведения диагностики.
Для уточнения первичного диагноза врач назначает проведение:
- Ультразвукового обследования.
- КТ.
- МРТ.
- Биопсии тканей печени.
- Сцинтиграфия печени.
- Ангиография
Дополнительно назначается проведение биохимического исследования состава крови.
Использование лабораторных методов диагностики не позволяет получить достоверной картины развития заболевания. В редких случаях при проведении лабораторных анализов выявляется у больного повышение уровня билирубина и аланинаминотрансферазы в составе плазмы крови.
Для исключения онкологии проводится анализ на наличие в составе крови онкомаркеров.
Проведение ультразвуковой диагностики дает возможность выявить не только смещение сосудов, но и гипоэхогенный ободок, а также возникновение такого нарушения, как гепаптоз, заключающегося в смещении печени относительно других органов. Такое атипичное расположение железы провоцируется разрастающимся новообразованием.
Больше информации о патологии получает врач при использовании допплерографии сосудов органа. Это связано с тем, что применяемая методика позволяет выявить изменения, имеющиеся в центральной артерии.
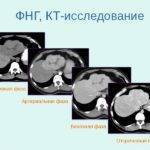
Применение КТ дает возможность обнаружить новообразование и зону накопления контраста. Применение МРТ является дополнительным способом диагностики.
Одним из наиболее информативных методов диагностики является применение сцинтиграфии.
В том случае если применение указанных методик диагностики не позволяет установить достоверный диагноз, то врач назначает проведение биопсии. Процедура является достаточно болезненной, поэтому она проводится только в крайних случаях.
Лечение ФНГ печени в большинстве случаев не проводится в том случае, если опухоль не оказывает существенного влияния на работу как самой железы, так и прилежащих к ней соседних органов. Применяемая терапия направлена на устранение факторов, провоцирующих разрастание опухолевого новообразования.
В случае возникновения необходимости проведения лечения врач осуществляет выбор метода проведения терапии на основании полученных результатов обследования, наличия сопутствующих патологий и общего состояния здоровья больного.
При необходимости проведения терапевтических мероприятий врач назначает прием гепатопротекторов, нормализующих функционирование железы и повышающих ее регенеративные способности.
Такими средствами являются:
При назначении препаратов врач должен учитывать возможное наличие противопоказаний к применению лекарственных средств у больного.
Для снятия болевых симптомов рекомендуется применение Но-шпы
Помимо этого врач рекомендует больному соблюдение диетического питания и ведение активного образа жизни. Из рациона питания обязательно требуется исключить такой компонент как спиртные напитки.
При выявлении фолликулярной узелковой гиперплазии при проведении лечения может потребоваться использование радикальных методов. Такие методы лечения заключаются в удалении новообразования или части печени.
Оперативное вмешательство предполагает резекцию пораженного участка железы.
Проводится хирургическое вмешательство под общим наркозом в условиях стационара.
Показанием к проведению оперативного вмешательства могут быть:
- Значительное увеличение и разрастание опухолевидного образования.
- Возникновение кровотечения.
- Появление ярко выраженных болевых ощущений в печени.
После процедуры хирургического вмешательства проводится медикаментозная реабилитация больного. С применением препаратов, позволяющих восстановить функциональные возможности печени.

При соблюдении указанной диеты из рациона питания следует удалить жареную, соленую и острую пищу, копчености, соления, консервированные продукты, жирные молочные и кисломолочные продукты, сладости, фаст-фуд, газированные напитки кофе, какао и шоколад.
Рекомендуется ввести в рацион следующий перечень продуктов:
- нежирные кисломолочные продукты – сметана, йогурт, творог;
- нежирные виды мяса – курица, индюшка, кролик;
- свежие овощи;
- фрукты и ягоды;
- орехи и мед.
Больному рекомендуется выпивать в день до 2 литров жидкости в виде чистой воды, зеленого чая, свежих соков минеральной воды для печени.
Переход на дробное питание позволяет значительно снизить нагрузку на печень и улучшить работу всей пищеварительной системы организма.
Существует большое количество рецептов народной медицины, которые способствуют оздоровлению состояния печени в случае выявления ФНГ, но прежде чем использовать любое из них для проведения терапии патологии следует обязательно проконсультироваться с лечащим врачом и в дальнейшем строго выполнять его рекомендации.
Использование средств народной медицины является щадящим методом проведения терапии, но требует продолжительного лечения.
Применение отваров, настоев и различных чаев, приготовленных на основе лекарственных растений, позволяет значительно улучшить состояние печеночной паренхимы и способствует и усиливает отток желчи. Народные средства снимают спазм. Для проведения терапии рекомендуется готовить настои и отвары из следующих лекарственных растений:
Гиперплазия представляет собой доброкачественное новообразование, поэтому оно не представляет опасности для жизни больного, но следует помнить о том, что в результате прогрессирования патологии у пациента появляются осложнения, способные оказать существенное влияние на продолжительность жизни.
источник
Нодулярная гиперплазия печени – очаговое образование в паренхиме печени, морфологически представляющее собой разрастание нормальных гепатоцитов вокруг сосудистой мальформации. Причины развития данной патологии неизвестны, определенная роль отводится сосудистым аномалиям, приему гормональных препаратов. В течение длительного времени заболевание может никак не проявляться; при достижении опухолью определенных размеров беспокоит болевой синдром, диспепсические явления. Диагностика включает проведение УЗИ печени, КТ, МРТ, обязательна биопсия. Лечение при малых размерах гиперплазии не требуется, при крупном образовании с тенденцией к росту проводится энуклеация опухоли или сегментарная резекция печени.
Нодулярная гиперплазия печени (очаговый цирроз, паренхиматозная гамартома) является второй по частоте доброкачественной опухолью печени после гемангиомы. Согласно данным аутопсий, распространенность нодулярной гиперплазии составляет около 2%. Диагностироваться данная патология может в любом возрасте, но в 95% случаев выявляется у женщин 30-40 лет. Чаще всего это одиночное образование, не имеющее капсулы и не превышающее в диаметре 5 см; крайне редко встречается множественное поражение.
В гастроэнтерологии выделяют два типа нодулярной гиперплазии печени: классический (диагностируется в 80% случаев) и неклассический. Классический тип характеризуется наличием трех признаков: аномальной структуры дольки, извилистых толстостенных сосудов и гиперплазии желчных протоков; в 60% наблюдений обнаруживается центральный рубец с измененными сосудами разного калибра. При неклассическом типе всегда есть гиперплазия протоков, а один из оставшихся признаков (измененные сосуды или аномальная узловая архитектура) может отсутствовать. Неклассический тип подразделяют на три подтипа: аденоматозный гиперпластический, телеангиэктатический и нодулярную гиперплазию печени с клеточной атипией.
Этиология нодулярной гиперплазии печени окончательно не изучена. Предполагают, что гиперплазия печеночной паренхимы связана с наличием сосудистых мальформаций, нарушающих локальный кровоток, применением глюкокортикостероидов, высокодозированных комбинированных оральных контрацептивов, эндогенной гиперэстрогенией. Довольно часто нодулярная гиперплазия печени сочетается с гемангиомами; зарегистрированы случаи ее развития на фоне кавернозной трансформации или врожденного отсутствия воротной вены, воспалительных заболеваний печени, тромбоза печеночных вен, артериовенозного внутриорганного шунтирования, наследственных геморрагических телеангиэктазий и цереброваскулярных заболеваний.
Нодулярная гиперплазия печени макроскопически представляет собой плотный узел серо-коричневого цвета, четко отграниченный от окружающих тканей. Его размеры могут быть различными: от 1 до 25 сантиметров в диаметре. На разрезе определяется центральный рубец – фиброзная ткань, которая распространяется к периферии и разделяет образование на дольки. Микроскопическими признаками нодулярной гиперплазии печени являются дезорганизация печеночных долек: имеют место воспалительные клеточные инфильтраты, пролиферированные протоки, утолщенные сосуды и фиброзная ткань.
В большинстве случаев данная патология протекает бессимптомно и выявляется при проведении обследования по поводу других заболеваний. Клинические признаки имеют место менее чем у половины пациентов, при этом они неспецифичны. Наиболее частый симптом – боль в животе, локализованная в правом подреберье. Чаще боль постоянная, ноющего характера, возможно чувство тяжести. Болевой синдром при нодулярной гиперплазии является следствием растяжения капсулы печени или сдавления соседних органов.
При нодулярной гиперплазии печени пациента также могут беспокоить диспепсические явления: тошнота, снижение аппетита. В случае больших размеров образования возможна его пальпация через переднюю брюшную стенку. Не установлена связь между размером опухоли и наличием симптомов, поскольку более важна локализация образования относительно окружающих органов. Крайне редко развиваются такие осложнения нодулярной гиперплазии печени, как механическая желтуха, кровотечение из опухоли и малигнизация.
Консультация гастроэнтеролога обычно выявляет неспецифические признаки заболевания: диспепсические явления, болевой синдром малой интенсивности. При объективном обследовании пациента опухоль большого размера может быть обнаружена пальпаторно, в случае нарушения оттока желчи определяется желтушность кожи и склер. Лабораторные методы исследования не выявляют никаких специфических для нодулярной гиперплазии печени признаков. Редко обнаруживается некоторое повышение уровня аланинаминотрансферазы, билирубина. С целью дифференциальной диагностики со злокачественными новообразованиями печени обязательно проводится определение онкомаркеров: альфа-фетопротеина, СА 19-9, СЕА.
Диагностика нодулярной гиперплазии печени основана на инструментальных методиках. Характерным признаком данной патологии является «звездчатый шрам» в центре образования, но он выявляется не у всех пациентов, кроме того, может быть обнаружен при фиброламеллярной карциноме, внутрипеченочной холангиокарциноме и других заболеваниях. Это диагностическое ограничение относится ко всем методикам визуализации: УЗИ печени, КТ и МРТ печени. При проведении УЗИ органов брюшной полости единственным признаком нодулярной гиперплазии печени может быть смещение сосудов, иногда определяется гипоэхогенный ободок опухоли (сдавленные образованием сосуды и паренхима). Более информативно исследование в режиме допплеровского сканирования, при котором визуализируется гипертрофированная центральная артерия.
При проведении компьютерной томографии выявляется хорошо отграниченное образование, накопление контрастного вещества в области гиперплазии. МРТ дает аналогичные результаты: гиперинтенсивность контрастирования в артериальную фазу и гипоинтенсивность – в венозную. Неинвазивные методики обладают специфичностью только при классическом типе нодулярной гиперплазии печени. Высокой информативностью при проведении дифференциальной диагностики с другими гиперваскулярными образованиями обладает сцинтиграфия печени. В затруднительных случаях может быть выполнена ангиография, но данный метод также неспецифичен.
При невозможности установить диагноз в ходе неинвазивных исследований проводится биопсия, при этом большими критериями диагностики является наличие толстостенных сосудов, фиброзной прослойки, пролиферирующих протоков, узловой вид опухоли; малыми критериями – перисинусоидальный фиброз и синусоидальная дилатация. Диагноз достоверен при наличии трех больших критериев, вероятный – при определении двух больших и 1-2 малых.
Дифференциальная диагностика нодулярной гиперплазии проводится с другими доброкачественными и злокачественными образованиями печени, крупноузловым циррозом, а также с регенеративной гиперплазией при системных заболеваниях соединительной ткани.
В большинстве случаев лечение нодулярной гиперплазии печени не требуется. Если опухоль не достигла больших размеров, не сдавливает соседние органы, не имеет тенденции к увеличению, основной целью является устранение этиологического фактора (если он известен). Отмены гормонального контрацептива, снижения дозировки системных глюкокортикостероидов может быть достаточно для уменьшения размеров образования и его полной регрессии. Однако пациент должен регулярно проходить обследование с целью контроля размеров опухоли и своевременного выявления показаний к хирургическому лечению.
Если нодулярная гиперплазия печени крупная, нарушает отток желчи, препятствует кровообращению или сдавливает соседние органы, проводится энуклеация опухоли или сегментарная резекция печени. Оперативное лечение также требуется в случаях, когда диагноз окончательно не установлен, и опухоль имеет тенденцию к увеличению (в такой ситуации удаление образования проводится даже при нормальных результатах биопсии).
Прогноз при нодулярной гиперплазии печени благоприятный. Заболевание в течение длительного времени может никак не беспокоить пациента, а осложнения развиваются крайне редко. Специфической профилактики не существует. Необходимо обоснованное назначение гормональных препаратов, а при установленном диагнозе обязательно регулярное проведение УЗИ печени для контроля над течением заболевания.
источник
Гиперплазия печени чаще относится к доброкачественным процессам, но это не означает, что увеличение объёма клеточной массы никак не влияет на работу всего организма.
После гемангиомы, узловые – вторая по популярности опухоль. Возникает в ходе отёка клеток печени на артериовенозную мальформацию.
При этой разновидности печеночных патологий, критического увеличения печени не наблюдается, орган продолжает функционировать в своём обычном режиме. Симптомы нодулярной гиперплазии могут быть такими же, как после хорошо проведённых праздников, отражающихся нагрузкой на печень. Проявления недолгие, слабовыраженные. Именно поэтому диагностика гиперплазии неидеальна.
Выявляют гиперплазию с помощью сканирования брюшной полости. Обычно диагноз устанавливается, как сопутствующая патология, поскольку пациент обращается с другими проблемами, а УЗИ и МРТ выдают затаившуюся бессимптомную болезнь. Возникает вопрос как быстро растет фокальная нодулярная гиперплазия печени и как её лечить?
Как бы то ни было, проявления недуга, всё же, можно обнаружить. Другое дело – такая симптоматика может относится к причинам других заболеваний.
- Увеличение правой брюшной доли;
- Тошнота;
- Снижение аппетита;
- Расстройство стула;
- Часто человек не может найти удобное положение во сне, чувствует себя дискомфортно, раздражается.
Причины возникновения болезни
Гиперплазия не разрастается и не является бесконтрольной аномалией. Врачи полагают, что возникновение доброкачественной опухоли связано с ответной реакцией на патологию сосудов. Чтобы защитить органы от чрезмерного кровеносного давления, орган достраивает обходные каналы, оснащая печень дополнительными кровеносными сосудами.
Также доброкачественная опухоль может передаться по наследству.
Дополнительные сосуды могут играть роль обеспечения кислородом и чрезмерным насыщением питательных веществ орган.
Чаще лечение фнг или доброкачественной аномалии не требует никакого вмешательства. Видоизменённый орган не приносит серьёзных проблем. Прогноз после определения такой патологии самый радужный – лечения не требуется. Но следует внимательно относится к своему образу жизни и уделять внимание правильному питанию. Аптечная терапия не повредит видоизменённому органу. Можно принимать для профилактики проверенные бады и чаи для чистки печени.
При надобности удаления опухоли проходит стандартная хирургическая операция, после которой, печень продолжает функционировать в рамках нормы.
источник
Нодулярная гиперплазия печени – очаговое образование в паренхиме печени, морфологически представляющее собой разрастание нормальных гепатоцитов вокруг сосудистой мальформации. Причины развития данной патологии неизвестны, определенная роль отводится сосудистым аномалиям, приему гормональных препаратов. В течение длительного времени заболевание может никак не проявляться; при достижении опухолью определенных размеров беспокоит болевой синдром, диспепсические явления. Диагностика включает проведение УЗИ печени, КТ, МРТ, обязательна биопсия. Лечение при малых размерах гиперплазии не требуется, при крупном образовании с тенденцией к росту проводится энуклеация опухоли или сегментарная резекция печени.
Нодулярная гиперплазия печени (очаговый цирроз, паренхиматозная гамартома) является второй по частоте доброкачественной опухолью печени после гемангиомы. Согласно данным аутопсий, распространенность нодулярной гиперплазии составляет около 2%. Диагностироваться данная патология может в любом возрасте, но в 95% случаев выявляется у женщин 30-40 лет. Чаще всего это одиночное образование, не имеющее капсулы и не превышающее в диаметре 5 см; крайне редко встречается множественное поражение.
В гастроэнтерологии выделяют два типа нодулярной гиперплазии печени: классический (диагностируется в 80% случаев) и неклассический. Классический тип характеризуется наличием трех признаков: аномальной структуры дольки, извилистых толстостенных сосудов и гиперплазии желчных протоков; в 60% наблюдений обнаруживается центральный рубец с измененными сосудами разного калибра. При неклассическом типе всегда есть гиперплазия протоков, а один из оставшихся признаков (измененные сосуды или аномальная узловая архитектура) может отсутствовать. Неклассический тип подразделяют на три подтипа: аденоматозный гиперпластический, телеангиэктатический и нодулярную гиперплазию печени с клеточной атипией.
Этиология нодулярной гиперплазии печени окончательно не изучена. Предполагают, что гиперплазия печеночной паренхимы связана с наличием сосудистых мальформаций, нарушающих локальный кровоток, применением глюкокортикостероидов, высокодозированных комбинированных оральных контрацептивов, эндогенной гиперэстрогенией. Довольно часто нодулярная гиперплазия печени сочетается с гемангиомами; зарегистрированы случаи ее развития на фоне кавернозной трансформации или врожденного отсутствия воротной вены, воспалительных заболеваний печени, тромбоза печеночных вен, артериовенозного внутриорганного шунтирования, наследственных геморрагических телеангиэктазий и цереброваскулярных заболеваний.
Нодулярная гиперплазия печени макроскопически представляет собой плотный узел серо-коричневого цвета, четко отграниченный от окружающих тканей. Его размеры могут быть различными: от 1 до 25 сантиметров в диаметре. На разрезе определяется центральный рубец – фиброзная ткань, которая распространяется к периферии и разделяет образование на дольки. Микроскопическими признаками нодулярной гиперплазии печени являются дезорганизация печеночных долек: имеют место воспалительные клеточные инфильтраты, пролиферированные протоки, утолщенные сосуды и фиброзная ткань.
В большинстве случаев данная патология протекает бессимптомно и выявляется при проведении обследования по поводу других заболеваний. Клинические признаки имеют место менее чем у половины пациентов, при этом они неспецифичны. Наиболее частый симптом – боль в животе, локализованная в правом подреберье. Чаще боль постоянная, ноющего характера, возможно чувство тяжести. Болевой синдром при нодулярной гиперплазии является следствием растяжения капсулы печени или сдавления соседних органов.
При нодулярной гиперплазии печени пациента также могут беспокоить диспепсические явления: тошнота, снижение аппетита. В случае больших размеров образования возможна его пальпация через переднюю брюшную стенку. Не установлена связь между размером опухоли и наличием симптомов, поскольку более важна локализация образования относительно окружающих органов. Крайне редко развиваются такие осложнения нодулярной гиперплазии печени, как механическая желтуха, кровотечение из опухоли и малигнизация.
Консультация гастроэнтеролога обычно выявляет неспецифические признаки заболевания: диспепсические явления, болевой синдром малой интенсивности. При объективном обследовании пациента опухоль большого размера может быть обнаружена пальпаторно, в случае нарушения оттока желчи определяется желтушность кожи и склер. Лабораторные методы исследования не выявляют никаких специфических для нодулярной гиперплазии печени признаков. Редко обнаруживается некоторое повышение уровня аланинаминотрансферазы, билирубина. С целью дифференциальной диагностики со злокачественными новообразованиями печени обязательно проводится определение онкомаркеров: альфа-фетопротеина, СА 19-9, СЕА.
Диагностика нодулярной гиперплазии печени основана на инструментальных методиках. Характерным признаком данной патологии является «звездчатый шрам» в центре образования, но он выявляется не у всех пациентов, кроме того, может быть обнаружен при фиброламеллярной карциноме, внутрипеченочной холангиокарциноме и других заболеваниях. Это диагностическое ограничение относится ко всем методикам визуализации: УЗИ печени, КТ и МРТ печени. При проведении УЗИ органов брюшной полости единственным признаком нодулярной гиперплазии печени может быть смещение сосудов, иногда определяется гипоэхогенный ободок опухоли (сдавленные образованием сосуды и паренхима). Более информативно исследование в режиме допплеровского сканирования, при котором визуализируется гипертрофированная центральная артерия.
При проведении компьютерной томографии выявляется хорошо отграниченное образование, накопление контрастного вещества в области гиперплазии. МРТ дает аналогичные результаты: гиперинтенсивность контрастирования в артериальную фазу и гипоинтенсивность – в венозную. Неинвазивные методики обладают специфичностью только при классическом типе нодулярной гиперплазии печени. Высокой информативностью при проведении дифференциальной диагностики с другими гиперваскулярными образованиями обладает сцинтиграфия печени. В затруднительных случаях может быть выполнена ангиография, но данный метод также неспецифичен.
При невозможности установить диагноз в ходе неинвазивных исследований проводится биопсия, при этом большими критериями диагностики является наличие толстостенных сосудов, фиброзной прослойки, пролиферирующих протоков, узловой вид опухоли; малыми критериями – перисинусоидальный фиброз и синусоидальная дилатация. Диагноз достоверен при наличии трех больших критериев, вероятный – при определении двух больших и 1-2 малых.
Дифференциальная диагностика нодулярной гиперплазии проводится с другими доброкачественными и злокачественными образованиями печени, крупноузловым циррозом, а также с регенеративной гиперплазией при системных заболеваниях соединительной ткани.
В большинстве случаев лечение нодулярной гиперплазии печени не требуется. Если опухоль не достигла больших размеров, не сдавливает соседние органы, не имеет тенденции к увеличению, основной целью является устранение этиологического фактора (если он известен). Отмены гормонального контрацептива, снижения дозировки системных глюкокортикостероидов может быть достаточно для уменьшения размеров образования и его полной регрессии. Однако пациент должен регулярно проходить обследование с целью контроля размеров опухоли и своевременного выявления показаний к хирургическому лечению.
Если нодулярная гиперплазия печени крупная, нарушает отток желчи, препятствует кровообращению или сдавливает соседние органы, проводится энуклеация опухоли или сегментарная резекция печени. Оперативное лечение также требуется в случаях, когда диагноз окончательно не установлен, и опухоль имеет тенденцию к увеличению (в такой ситуации удаление образования проводится даже при нормальных результатах биопсии).
Прогноз при нодулярной гиперплазии печени благоприятный. Заболевание в течение длительного времени может никак не беспокоить пациента, а осложнения развиваются крайне редко. Специфической профилактики не существует. Необходимо обоснованное назначение гормональных препаратов, а при установленном диагнозе обязательно регулярное проведение УЗИ печени для контроля над течением заболевания.
источник
Фокальная нодулярная гиперплазия печени (ФНГ) — это доброкачественное новообразование, которое представлено разрастанием гепатоцитов. Патология относится к наиболее частым опухолям, которые возникают в области печени. Она не представляет опасности для жизни и не метастазирует при условии своевременной диагностики и постоянного мониторинга. По необходимости может назначаться оперативное лечение с удалением участка органа. Прогноз благоприятный, но пациенту следует проходить периодические обследования на случай возможного озлокачествления опухоли.
Гиперплазия — это термин, который обозначает патологическое разрастание клеток или тканей. В результате появляется новообразование округлой формы, которое состоит из нормальных клеток паренхимы печени — гепатоцитов. Центральная часть опухоли представлена соединительной тканью, периферия — гепатоцеллюлярной. ФНГ печени не склонна к малигнизации (озлокачествлению) и образованию метастазов — такие осложнения проявляются в очень редких случаях.
Очаговая узловая гиперплазия печени (ОУГ) диагностируется приблизительно у 2% пациентов. Она может возникать вне зависимости от пола и возраста, но чаще всего ее обнаруживают у женщин среднего возраста (30–40 лет). В большинстве случаев опухоль представляет собой небольшое одиночное образование (до 5 см в диаметре), которое не имеет капсулы. Реже происходит мультифокальное поражение органа, то есть наличие одновременно нескольких очагов.
Узловую гиперплазию (ОУГ) принято классифицировать на два вида. Опухоли бывают классическими (возникают у 80% пациентов) и неклассическими. Для определения типа новообразования его проверяют на соответствие нескольким критериям. Классические формы содержат все признаки, а при отсутствии хоть одного из них образование относят к неклассическим. Критерии оценки опухоли:
- гиперплазия (патологическое разрастание) желчных протоков — присутствует в обоих разновидностях;
- изменение нормальной структуры печеночной дольки;
- изменение сосудов — их стенки становятся плотными и малоэластичными.
Точную причину появления нодулярной гиперплазии печени обнаружить не удалось. Считается, что риск ее развития повышается вследствие приема гормональных препаратов. Этот же фактор объясняет повышенную частоту разрастания тканей печени у молодых женщин. Также опухоли часто возникают на фоне усиленного синтеза гормонов при ряде патологий.
Еще одна возможная причина фокальной нодулярной гиперплазии — это нарушение кровообращения на определенном участке. Такая теория подтверждается наличием у многих пациентов с этим диагнозом сопутствующих заболеваний:
- гемангиом — доброкачественных новообразований, которые берут начало из эндотелия кровеносных сосудов;
- тромбоза вен печени;
- врожденных аномалий воротной вены либо ее кавернозной трансформации;
- гепатитов различного происхождения;
- атриовенозными шунтами — патологическими соединениями между венами и артериями.
Некоторые специалисты утверждают, что предрасполагающим фактором к разрастанию опухоли могут становиться травмы живота и органов брюшной полости. Основной фактор — это повреждения сосудов разного калибра, из-за чего кровоснабжение левой или правой доли, а также отдельных долек нарушается.
Нодулярная гиперплазия чаще протекает бессимптомно и обнаруживается только на плановом обследовании. Однако если узел препятствует нормальной работе органа либо достигает значительных размеров, могут возникать проявления, характерные для всех заболеваний печени. Поводом для дальнейшей диагностики могут становиться:
- периодические боли в области правого подреберья, которые чаще усиливаются после физических нагрузок или переедания;
- общая слабость, сонливость, снижение концентрации внимания;
- тошнота, рвота и другие признаки нарушения пищеварения.
Фибронодулярная гиперплазия обнаруживается при обследовании методами УЗИ, КТ или МРТ. Образование может быть расположено в паренхиме правой или левой доли, имеет размеры до 5 см, редко больше. Если опухоль очень крупная, ее можно обнаружить методом пальпации, но это происходит очень редко. Лабораторные исследования также малоинформативны — в крови в некоторых случаях определяется незначительное повышение уровня печеночных ферментов (АЛТ, АСТ) и билирубина.
При обследовании печени методом УЗИ визуализируется округлое уплотнение. В некоторых случаях можно обнаружить ободок, но этот признак не является специфичным для нодулярной гиперплазии. Он появляется в том числе при фокальном стетозе и других доброкачественных опухолях. Дифференциальная диагностика проводится с очаговой жировой инфильтрацией, аденомой и другими новообразованиями. Для исключения злокачественных новообразований проводится определение онкомаркеров в крови пациента.
К критериям, на основании которых можно поставить диагноз «фокальная нодулярная гиперплазия», относятся:
- изменение конфигурации сосудистой сети;
- «звездчатый шрам», расположенный в центральной части опухоли (неспецифический признак, присутствует также фиброламеллярной карциноме, холангиокарциноме и других доброкачественных и злокачественных новообразованиях);
- гипоэхогенный ободок.
Диагностика опухолей при помощи УЗИ не считается достоверным методом. Улучшить качество визуализации можно путем применения контрастного вещества. Так определяется увеличение и уплотнение стенок центральной печеночной артерии. На основании этого симптома можно поставить предварительный диагноз.
Для обследования печени более информативны методы КТ или МРТ с контрастом. На снимках хорошо видно отграниченное уплотнение без капсулы, в центре которого наблюдается максимальное накопление контрастного вещества. Интенсивность контрастирования повышается в артериальную фазу и снижается в венозную. Однако данные признаки характерны только для классической нодулярной гиперплазии. Неклассические формы могут вызывать затруднение при их диагностике.
Биопсия — один из наиболее достоверных методов обследования. Это инвазивная процедура, в ходе которой отбирается небольшой участок паренхимы органа для гистологического анализа. Она проводится с помощью специальной иглы под местным обезболиванием. Дополнительно может быть назначена сцинтиграфия либо ангиография печени. Эти способы диагностики не слишком информативны для дифференциации опухоли, но могут понадобиться в составе комплексной схемы обследования.
Фокальная нодулярная гиперплазия — это доброкачественное новообразование, не склонное к малигнизации, быстрому росту и метастазированию. В большинстве случаев удается обойтись без оперативного вмешательства, но пациенту необходимо периодически проходить обследования. В качестве лечения может понадобиться прием препаратов группы гепатопротекторов. Также врач может отменить прием гормональных препаратов (противовоспалительных средств либо контрацептивов), которые могут спровоцировать дальнейший рост опухоли.
Хирургическое удаление участка печени — это несложная операция. Она проводится традиционным способом (путем разреза брюшной стенки) либо методом эндоскопии (для получения оперативного доступа достаточно трех небольших проколов). Скорость регенерации клеток печени очень высокая, поэтому период восстановления занимает не больше нескольких месяцев. Решение об операции может быть принято в нескольких случаях:
- опухоль вызывает дискомфорт и болезненные ощущения;
- образование быстро растет;
- в ходе диагностики обнаруживается высокий риск малигнизации новообразования.
Для поддержки печени важно соблюдать щадящую диету. Следует полностью отказаться от жирных, жареных блюд, газированных напитков, сладостей, полуфабрикатов и фастфуда. Также обязательно исключить алкогольные напитки. Рацион нужно формировать с учетом потребностей организма в белках, жирах и углеводах.
Прогноз при очаговой гиперплазии благоприятный. Это новообразование не представляет опасности для жизни пациента и редко достигает крупных размеров. Если проводится операция по его удалению, период восстановления длится 2–3 месяца. В дальнейшем рекомендуются периодические осмотры, но случаи развития рецидивов крайне редкие.
источник
Патологические процессы в печени могут быть связаны с увеличением численности или объема клеточной массы. С такими особенностями могут быть ассоциированы доброкачественные и злокачественные процессы. Гиперплазия печени обычно считается доброкачественным процессом разрастания клеток органа.
Патология характеризуется образованием скоплений клеток печени, которые разделены фиброзными тяжами на узлы
Узловая гиперплазия печени является второй по распространенности доброкачественной опухолью печени после гемангиомы. Считается, что это заболевание развивается в результате локализованного ответа клеток печени на врожденную артериовенозную мальформацию.
Гиперплазия печени представляет собой гиперпластический процесс, при котором присутствуют все естественные клеточные элементы органа в неправильной организации. У пациентов с этим заболеванием обычно сохраняется нормальная функция печени.
Узловая гиперплазия печени не является предшествующей стадией рака.
Разрастание клеток при заболевании ограничено, поэтому значительного увеличения органа не наблюдается. Патология чаще возникает у женщин и является преимущественно бессимптомной. По некоторым данным прием противозачаточных средств ассоциируется не только с повышенным риском развития болезни, но и с риском осложнений у пациентов с уже диагностированной опухолью.
- Классическая узловая гиперплазия печени – наиболее распространенная форма. Присутствуют три основные особенности: возникновение аномальной узелковой клеточной архитектуры, сосудистая аномалия и пролиферация желчных протоков.
- Неклассическая узловая гиперплазия печени. На эту форму приходится 20% от всех диагностированных заболеваний. Обычно присутствует два основных признака опухоли, включая пролиферацию желчных протоков.
Бессимптомный характер болезни осложняет диагностику. Обычно гиперплазия печени выявляется случайно при сканировании органов брюшной полости, ангиографии или во время оперативного вмешательства на печени.
В большинстве случаев гиперплазия проявляет себя как одиночный очаг поражения вокруг сосудистой мальформации, но иногда возникают множественные поражения органа.
Чаще всего болезнь встречается у молодых женщин
Симптоматическая картина, как правило, не выражена. Зачастую пациенты жалуются на симптомы других заболеваний печени, а во время диагностики случайно обнаруживается узловая гиперплазия.
Примерно у половины пациентов отмечаются неспецифические проявления патологии, включающие:
- Увеличение брюшной полости (особенно с правой стороны).
- Боль в правой области живота.
- Тошнота, рвота и диарея.
- Потеря аппетита.
- Снижение массы тела.
- Лихорадочное состояние.
Клинические признаки патологии:
- Образования специфического шрама звездчатой формы в области печени. Шрам появляется в центре опухолевого роста. Такая особенность обнаруживается только при патологоанатомическом исследовании органа.
- Большое количество аномальных гепатоцитов, пролиферация которых возникает в дольках печени.
- Аномальные желчные протоки и кровеносные сосуды в дольках печени.
- Расширение небольших кровеносных сосудов печени, которое может сопровождаться дисплазией клеток органа.
- Медленная желчная секреция.
- Опухоли могут присутствовать на поверхности печени.
- Размер большинства патологических очагов не превышает 5 см. Средний диаметр – 3 см.
- Увеличение количества клеток Купфера. Это специализированные макрофаги, уничтожающие и перерабатывающие старые клеточные элементы печени.
- Разрастание фиброзной ткани.
К неспецифическим диагностическим признакам относят аномальные результаты печеночных тестов и обнаружение пальпируемой массы в правой верхней области живота при физическом осмотре. Болевые ощущения могут быть связаны с возрастающим давлением на печеночную капсулу при увеличении размера органа.
Узловая гиперплазия печения занимает второе место после гемангиомы
Узловая гиперплазия печени не является злокачественным процессом, поэтому этиология заболевания не связана с аномальным неконтролируемым ростом гепатоцитов. Доброкачественная форма болезни остается стабильной и не переходит в неопластический процесс.
Считается, что основная причина опухоли связана со своеобразным клеточным ответом на возникшую в печени артериовенозную мальформацию. В свою очередь, артериовенозная мальформация является сосудистой патологией, для которой характерно отсутствие капиллярного соединения между артерией и веной.
В норме артерия и вена соединены промежуточным капиллярным звеном, необходимым для кровоснабжения тканей и венозного возврата. При возникновении сосудистой аномалии кровь из артерий напрямую переходит в поверхностные и глубокие вены, из-за чего возникает поражение неподготовленных для высокого кровяного давления сосудов.
Основные факторы возникновения заболевания:
- Аномалия кровеносных сосудов. Патофизиологический механизм возникновения узелковой гиперплазии до сих пор неизвестен, но считается, что аномальные клеточные элементы образуются вокруг патологических сосудов. У пациентов с этой опухолью обнаруживаются дополнительные кровеносные сосуды и артериальные мальформации. При этом аномальные сосуды могут либо обеспечивать клетки печени кислородом и питательными веществами с избытком, либо, наоборот, доставлять недостаточное количество необходимым веществ. Пролиферация клеток и является предполагаемой реакцией на аномальное кровоснабжение.
- Генетические аномалии и унаследованные состояния. Узелковая гиперплазия печени также наблюдается у людей с наследственными заболеваниями, вроде геморрагической телеангиэктазии. Это заболевание характеризуется появлением большого числа сосудистых мальформаций в тканях. Предполагается, что состояние также может повлиять на печеночную ткань.
- Ранее возникшее злокачественное новообразование печени. Если пациента лечили от злокачественного процесса печени в детском возрасте, риск последующего формирования узелковой гиперплазии увеличивается.
Узловая гиперплазия остается недостаточно исследованным состоянием. Отчасти это связано с редким выявлением такой болезни – на узловую гиперплазию приходится только 8% от всех выявленных опухолей печени. Общая распространенность среди людей варьируется от 0,4% до 3%. Однако считается, что вероятность возникновения такого доброкачественного заболевания увеличивается с возрастом.
Подтвердить диагноз можно с помощью биопсии печени
Заболевание диагностируется на основании жалоб пациента, выявленных при физическом осмотре признаках и результатах лабораторно-инструментальной диагностики. Этим недугом занимаются гастроэнтерологи и гепатологи.
Исходя из того, что клинические и симптоматические признаки могут почти полностью отсутствовать, наличие узелковой гиперплазии подтверждается с помощью следующих исследований:
- Ультразвуковое исследование печени с допплерографией – метод визуализации органа с помощью воздействия высокочастотных звуковых волн. Дополнительная допплерография помогает обнаруживать сосудистые аномалии. Визуальные признаки узловой гиперплазии при этом исследовании иногда описывают как хвост кометы. Ультразвуковые данные также выявляют общее увеличение органа и расположение печени относительно других структур брюшной полости.
- Ультразвуковое исследование с улучшенным контрастом – более точный метод ультразвукового подтверждения заболевания, выявляющий очаг звездчатой формы в печени.
- Ультрасонография. Эта диагностическая процедура позволяет дифференцировать узелковую гиперплазию от аденомы и других заболеваний печени. Считается, что узловая гиперплазия может во многом напоминать более опасные патологии органа, требующие немедленного лечения.
- Компьютерная томография – метод послойной визуализации органа, с помощью которого можно обнаружить очаги узловой гиперплазии. Точность исследования помогает обнаружить локализацию поражений и выявить особенности опухолевого роста.
- Радионуклидное исследование – метод визуализации и исследования органа с помощью предварительного введения радиоактивных изотопов в ткани. Изотопы с кровотоком попадают в печень, а двухмерное изображение формируется на основе излучения.
- Магнитно-резонансная томография – высокоточный метод визуализации органа, используемый для определения характеристик опухолевого роста. Использование суперпарамагнитного оксида железа в качестве контрастного вещества позволяет обнаружить клетки Купфера и другие опухолевые особенности узловой гиперплазии печени. Это также эффективный способ дифференциальной диагностики, позволяющий исключить аденому и другие патологии печени.
- Анализ крови на увеличение концентрации аланинаминотрансферазы и билирубина. Это неспецифический лабораторный признак болезни, обнаруживаемый не у всех пациентов. Также анализ крови может быть назначен для поиска онкомаркеров и исключения злокачественной природы болезни.
- Биопсия печени – инвазивный метод диагностики, предполагающий забор участка ткани органа. При гистологическом исследовании выявляются специфические признаки опухоли: пролиферация желчных протоков, сосудистые аномалии и клетки Купфера.
Точная диагностика необходима не столько для выявления гиперплазии печени, сколько для исключения более опасных заболеваний.
Лечение зависит от стадии и тяжести заболевания
В большинстве случаев лечение не требуется. Исключением может быть состояние, при котором наблюдается сдавливание соседних органов на фоне разрастания печения.
Для удаления опухоли используется хирургическая резекция. В процессе вмешательства удаляются все пораженные участки и проводится контрольный осмотр органа для оценки возможности появления новых опухолей.
Основные показания к хирургии:
- Множественные поражения печени.
- Большой размер поражения: от 5 см и более.
- Значительное увеличение или смещение печени из-за опухолевого процесса.
- Острые симптомы, связанные с гиперплазией. Обычно это боль в области живота, тошнота и рвота.
- Возникновение кровотечений в печени.
- Быстрый аномальный рост опухоли.
Во время хирургической резекции может быть удалена часть печени, в которой находится очаг гиперплазии. Здоровая часть органа, как правило, остается невредимой. Прогноз благоприятный. После операции и последующего восстановления пациенты не испытывают никаких трудностей.
Из видео можно узнать основные признаки заболевания печени: