Поджелудочная железа и печень – одни из самых важных органов, отвечающих за обменные процессы в человеческом организме, и играющие большую роль в пищеварении. Выполняя огромное количество работы, органы поддаются различным негативным воздействиям. Симптоматика болезни печени и поджелудочной железы практически никак не проявляется, в особенности на начальных этапах развития. Это создает некую сложность диагностики патологий и своевременного лечения.
Поджелудочную железу могут атаковать такие патологии, как диабет (разные его виды), муковисцидоз, онкологические и доброкачественные опухоли, а еще панкреатит. Для печени характерно развитие стеноза, цирроза, гепатоза, а также злокачественных и доброкачественных образований, гепатитов (вирусных, токсических), травмирование структуры органа.
Каждое заболевание способно принести большой вред организму, угрожать жизни человека, если не проводится своевременное его лечение.
Симптомы различных болезней печени или поджелудочной железы у женщин такие же, как и признаки у мужчин. Зависят от рода болезни, сформировавшейся в организме. К ним относят такие общие проявления:
- возникновение повышения температуры тела;
- при нажатии на зону пораженного органа, человек ощущает боль, может прощупать воспаленный, увеличенный орган;
- проявление симптоматики интоксикации организма: тошнота, рвота, диарея, потеря аппетита и резкое похудение;
- появление вздутия живота, изжоги;
- гормональный сбой;
- болезненные ощущения под левым ребром (проявляются с разной интенсивностью в зависимости от характера болезни, способны иррадиировать под лопатки или в сердечную мышцу);
- возникновение сложностей с опорожнением кишечника;
- наличие слизи, и смена цвета каловых масс.
Зачастую человек становится раздражительным, нервным, плохо спит.
Важно! Все признаки не проявляются сразу. Обычно больной жалуется на два-три симптома из списка. Ведь каждое из заболеваний выражается индивидуально, что позволяет его вычислить.
К причинам, вызывающим появление заболеваний, относят следующие факторы:
- атеросклероз;
- алкоголизм;
- инфекционные болезни, поражающие эти органы;
- генетическая предрасположенность;
- прием сильных лекарственных препаратов в больших количествах, без назначения врача.
Для печени самым злым врагом является неправильное питание. Но провоцируют развитие болезней органа и внезапные смены массы тела (как похудение, так и ожирение), инфекции, отравления спиртным, сбой в процессе метаболизма, повреждение печени паразитами, и проблемы в работе системы кровообращения.
На первых стадиях прогрессирования патологии симптомы не проявляются, или они схожи с признаками других заболеваний. Диагностировать болезни печени можно посредством пальпации или с помощью применения аппаратных методик. К общим тревожным симптомам, по которым можно заподозрить поражение печени, относят изменение окраса кожи на желтый, появление на ней сыпи, горький привкус во рту, сбой ритма сердца, а еще появление отеков, потемнение мочи, повышение температуры тела.
Болевые ощущения при болезнях поджелудочной и печени похожи. Их проявление будет зависеть от степени развития недуга.
Симптоматика, как и провоцирующие заболевание факторы, схожи с проявлениями и причина развития патологий печени. Первым признаком сбоя в работе железы является болезненное ощущение. Локализуется в зависимости от области повреждения органа. Боли бывают как постоянные, так и могут возникать периодически.
Тошнота, рвота и прочие признаки отравления организма нередко сигнализируют о развитии хронической формы болезни.
Главной целью терапии печени и поджелудочной железы является устранение причины, вызвавшей формирование патологии. Медикаментозное лечение напрямую зависит от степени поражения органов.
После прохождения диагностических процедур и постановки диагноза, доктор назначает пациенту схему лечения, выписывает необходимые рецепты на препараты. При обострениях рекомендуется отказаться от таблеток и придерживаться индивидуально подобранной диеты. Во время ремиссии врачи прописывают ферментные препараты. Они устраняют проблемы в системе пищеварения, налаживая обменные процессы в организме.
Самолечение при любой патологии печени, поджелудочной железы противопоказано. Даже безобидными медикаментами можно сильно навредить своему здоровью и усугубить болезнь.
Залогом быстрого выздоровления печени и поджелудочной железы является правильное питание при различных заболеваниях. Диета при таком роде болезни составляется лично для каждого больного его лечащим врачом после тщательной диагностики. Из каждодневного меню исключаются следующие продукты:
- спиртные и энергетические напитки;
- острые и копченые блюда;
- лук, яйца, бобовые культуры;
- свиное и куриное мясо, сало;
- жирные бульоны;
- сдобные, кондитерские изделия;
- капусту (в каком бы виде она не подавалась).
Это далеко не весь перечень запрещенной продукции. О самых вредных продуктах для поджелудочной подробнее читайте в этой статье. А вот подробности о диете для печени. Главное, чтобы пища не воздействовала негативно на организм, а в особенности на пораженные органы и не раздражала их.
В лечебную диету входят только полезные продукты, способные насытить человеческий организм витаминами и нужными микроэлементами. Уместным здесь будет употребление рисовой, гречневой и овсяной крупы, говядины и кисломолочной продукции, а еще фруктов, ягод и рыбы (в вареном виде). Диетологи нередко рекомендуют включить в рацион чай (можно зеленый и черный), свежевыжатые соки (при условии, если нет аллергии).
Все блюда готовятся в пароварке или отвариваются. В готовую еду разрешается добавить немного оливкового или сливочного масла для вкуса.
Важно! Нельзя самостоятельно редактировать диету, добавляя в меню запрещенные продукты. Ведь в результате дорогостоящее лечение будет бездейственным, болезнь будет дальше прогрессировать. Это приведет к вынужденным радикальным мерам врачей.
Бабушкины рецепты не могут заменить основное лечение, являясь всего лишь вспомогательными лекарствами. Народные средства включают в себя такие травы: шалфей, мята, ромашка, бессмертника, а еще укроп, боярышник и прочие. Из них готовят отвары или настои, способные снять воспалительные процессы в органах, а также помогают восстановить их функционирование.
- Берут хмель (шишки), боярышник, ромашку и валериану. Смесь заливают только что вскипевшей водой и оставляют настояться. После того, как средств готово, его принимают по две ложки перед тем, как лечь спать.
- В кипяток помешают боярышник, листья мяты, плоды укропа и цветки ромашки, бессмертника. Когда отвар настоится, его процеживают. Лекарство готово к употреблению. Пьют его три раза в день по столовой ложке перед приемом пищи.
Народная медицина включает в себя еще множество полезных рецептов, составляющими которых является мед, тыква, кукурузные рыльца и прочие ингредиенты. Прием любого средства обязательно оговаривать со специалистом. В противном случае можно усугубить болезнь.
Если у человека развились заболевания печени, поджелудочной железы, или имеется генетическая предрасположенность к такому виду патологий, он должен отказаться от вредных привычек, вести здоровый и активный образ жизни. Не стоит забывать и о правильном, сбалансированном питании. Ведь именно оно способно избавить от многих проблем поджелудочной и печени.
Любое заболевание описываемых в статье органов опасно для здоровья человека. Поэтому при первых же признаках или общем недомогании лучше обратиться к медицинскому работнику, и убедиться в отсутствии опасности развития той или иной болезни.
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
источник
Патологии печени и поджелудочной железы имеют схожие симптомы. Еще одна особенность, что признаки заболевания проявляются не сразу, а иногда пациенты считают, что это обычное несварение желудка. Заболевания желчных путей, поджелудочной железы и печени взаимосвязаны друг с другом и считаются сопутствующими болезнями.
Это значит, что при патологии одного из указанного органа происходит изменение работы двух других. Своевременная постановка правильного диагноза не позволяет заболеванию прогрессировать и снижает риск развития осложнений. Поэтому необходимо знать какие симптомы болезни печени и поджелудочной железы и как они устраняются.
Вместе с пищей в пищеварительный тракт могут проникать вещества, которые негативным образом сказываются на внутренних органах. Кроме того, и в самом организме вырабатываются токсины, например, в результате жизнедеятельности гнилостных бактерий. Печень является своего рода фильтром, который очищает всю кровь от токсинов, бактерий, лишних гормонов и медиаторов, витаминов.
Если печень перестает работать, то почти сразу наступает смерть в результате отравления. Печень не только выполняет защитную функцию, она также контролирует содержание сахара в крови, является депо для хранения витаминов, микроэлементов, синтезирует гормоны и ферменты, участвует в процессе кроветворения и пищеварения.
Поджелудочная железа продуцирует ферменты, необходимые для расщепления белков и углеводов (трипсин, химотрипсин, липазу, альфа-амилазу), а также синтезирует гормоны, нормализует белковый, жировой и углеводистый обмен.
Железа производит панкреатический сок, который содержит ферменты, необходимые для расщепления веществ и дальнейшего их всасывания в кровь. Состав сока поджелудочной железы изменяется в зависимости от поступающей пищи.
Возникают заболевания печени и поджелудочной железы под действием следующих неблагоприятных факторов:
- чрезмерное употребление алкогольных напитков;
- несбалансированное питание;
- прием препаратов, оказывающих негативное воздействие на выделительную и пищеварительную систему;
- камни в желчном пузыре;
- атеросклероз;
- физиологические и анатомические особенности, передающиеся по наследству;
- присутствие инфекции.
Вместе с кровью в печень поступают токсины и бактерии из желудочно-кишечного тракта. Задача органа удалить из кровотока потенциально вредные или бесполезные соединения. Для этого происходят химические реакции, которые делают токсичное вещество менее ядовитым или совсем безвредным.
Например, этиловый спирт превращается в уксусную кислоту, а ацетон в мочевину. При медикаментозном лечении, употреблении большого количества алкоголя или вредных продуктов печень испытывает серьезные перегрузки, что может привести к снижению барьерной функции железы и допущение в кровоток опасных соединений.
Наиболее частые заболевания, приводящие к дисфункции печени:
- вирусный гепатит;
- цирроз;
- гепатоз;
- стеноз;
- глистная инвазия;
- новообразования.
При нарушении работы поджелудочной железы могут возникнуть следующие заболевания:
- панкреатит;
- сахарный диабет;
- муковисцидоз;
- новообразования.
Конечно, заболеваний печени и поджелудочной намного больше, мы указали лишь те, что встречаются чаще других. При заболевании этих желез возникает схожая симптоматика.
Часто у пациентов наблюдаются следующие признаки патологии:
- повышение температуры тела;
- рвота, тошнота, отсутствие аппетита, резкое похудение;
- нарушение пищеварения, появляется изжога, метеоризм, понос, запор (возникает в результате недостатка ферментов);
- появляется боль в левом боку под ребром. Она может быть умеренной или интенсивной, возникает периодически или же присутствует постоянно. Иногда она отдает в область лопаток или сердца;
- при пальпации больного органа боль чаще всего усиливается, врач может заметить изменение размера печени или поджелудочной;
- нарушается гормональный фон (данный симптом чаще проявляется у мужчин при «пивном» циррозе);
- наблюдается изменение цвета каловых масс, в них появляется слизь.
Указанные симптомы свидетельствуют о нарушении работы печени и поджелудочной железы, но есть и симптомы, которые говорят об определенной патологии, например изменение цвета кожи и склеры (билирубин не выводится из организма, а проникает в кровь), горечь во рту и на губах, появление зуда и сыпи (нарушена желчевыводящая функция).
Возникает отечность, изменение сердечного ритма, слабость, чрезмерная утомляемость (признак интоксикации), изменение цвета мочи (свидетельствует о воспалении печени), изменение артериального давления, на животе появился венозный рисунок («звездочки» указывают на поражение печени, возникают при циррозе), возникновение на языке налета (белого или коричневого), трещин.
При болезни печени боль возникает ноющая, отмечается в области правого подреберья, пояснице, левой лопатки. При некоторых патологиях, например, печеночной недостаточности или циррозе, болевой синдром возникает когда печень уже сильно пострадала и значительно увеличена в размере.
Поражение печени может быть диффузным или очаговым. При диффузном поражении воспален весь орган, такое характерно для гепатита, стеатоза, холангита, цирроза, язвы. Об очаговых поражениях говорят, если на органе появились новообразования.
При болезни поджелудочной железы боль, как правило, колющая, иррадиирует в поясницу, левую лопатку. Дискомфорт особенно ощущается после переедания, употребления жирной пищи, газированных или алкогольных напитков. Симптомом патологии железы является изменение цвета каловых масс, они становятся серыми.
Гепатит развивается в результате воспаления печени из-за вирусной инфекции или воздействия токсинов (алкоголь, медикаменты, паразиты). Выделяют семь видов вирусных гепатитов, наиболее распространены А, В, С. Воспаление проявляется желтухой (не всегда), гипертермией, ознобом, слабостью, ломотой в теле.
На начальной стадии заболевания симптомы схожи с гриппом. При должном лечении острая форма гепатита чаще всего не оставляет каких-либо последствий. Хронический гепатит возникает самостоятельно, например, при постоянной интоксикации алкоголем, или в результате неправильного лечения острой формы.
Цирроз — это хроническое воспаление печени, при котором нормальная ткань замещается на фиброзную. Он может развиться на фоне гепатита, малярии, сифилиса, нарушения кровообращения. Симптомы заболевания: слабость, гипертермия, боль в суставах, метеоризм, астения, похудение.
Человек плохо переносит жирную пищу и алкоголь. Внешние признаки (белые ногти, скудный волосяной покров, толстые пальцы) проявляются не у всех больных. Развивается болезнь в течение 2-5 лет и при отсутствии терапии наступает летальный исход.
Гепатоз характеризуется нарушением обменных процессов в клетках печени. Жировой гепатоз называют стеатозом (клетки железы накапливают жир). Этот процесс обратим при своевременном лечении.
На ранних стадиях болезнь себя не проявляет, по мере деформации клеток возникает нарушение функции органа. Пациент жалуется на боль, тошноту, слабость, снижение иммунитета, зуд, высыпание, пожелтение кожи.
Нарушают работу печени паразиты. Самые распространённые лямблии. Они проникают в железу из кишечника. Симптомы схожи с расстройством кишечника (диарея, вздутие, урчание, отсутствие аппетита). Также появляется белый налет на языке, неприятный запах изо рта, частая отрыжка, слабость, учащенный сердечный ритм.
Если ферменты поджелудочной железы активизируется не в двенадцатиперстной кишке, а в ней самой, то говорят о развитии панкреатита. Эта болезнь появляется в результате воспаления ткани поджелудочной железы.
Возникает патология из-за несбалансированного питания, малоподвижного образа жизни и генетической предрасположенности. При остром течении пациент жалуется на интенсивную опоясывающую боль, рвоту, диарею, метеоризм, повышение температуры тела, усиленное потоотделение.
Если поджелудочная синтезирует недостаточное количество инсулина, то диагностируется сахарный диабет. Его симптомы разнообразны и связаны не только с пищеварением. Больной постоянно испытывает жажду и голод, ухудшается зрение, возникают проблемы с потенцией, нарушается регенерация ткани, что приводит к длительному заживлению ран.
Муковисцидоз — это наследственное заболевание, при котором поражаются железы внешней секреции. Изменения ткани может быть в легких, поджелудочной железе, печени. При болезни на железах образуются участки фиброзной ткани, а в выводящих протоках нормальная ткань замещается кистозной.
Это приводит к дистрофическим изменениям, застою желчи и циррозу печени. Признаки заболевания: худоба, хроническая диарея, дыхание хрипящее, со свистом, утолщение пальцев, выпадение прямой кишки.
Для подтверждения диагноза пациент должен пройти ряд исследований. Только после получения их результатов врач сможет определить патологию и назначить адекватное лечение. Диагностика зависит от патологии, включает в себя биохимическое исследование мочи, крови (выявляет АЛТ, АСТ, билирубин, сахар), проведение УЗИ, ренгеноскопии, при необходимости делают биопсию печени.
Чтобы устранить симптомы заболевания обязательно врачи назначают пациенту диету, которая обеспечит больному органу функциональный покой. Если болезнь достаточно сильно прогрессировала, то прописывается голодание в течение нескольких дней. В экстренных случаях больной госпитализируется.
В зависимости от проявления заболевания больной должен придерживаться строгой диеты до шести месяцев. Даже после наступления ремиссии пациентам рекомендуется исключить из меню алкоголь, жирную, острую, соленую пищу, воздерживаться от газированных напитков и кондитерских изделий. При пренебрежении данным советом может наступить обострение заболевания.
Рекомендуется есть 4–5 раз в день, но маленькими порциями. Еда должна быть приготовлена на пару или сварена, допускается печеное. Нужно ограничить употребление соли и исключить из меню продукты, которые вызывают вздутие живота (капусту, виноград, груши). Рекомендован диетический стол №5.
Помимо диеты, больному назначается прием медикаментов, способных устранить первопричину болезни и помочь органу восстановить нормальную функцию. При обострениях заболевания медикаментозная терапия приостанавливается, а лечение заключается в снижении нагрузки на больной орган. В экстренных случаях больной получает питание только внутривенно.
Во время ремиссии назначаются ферментные препараты, которые способствуют улучшению пищеварения и метаболизма. Терапия подразумевает и прием гепатопротекторов. Эти препараты восстанавливают отток желчи, снижают уровень холестерина, укрепляют иммунитет, выводят свободные радикалы. Часто врачами назначаются Карсил, Эссенциале Форте, Урсофальк, Фосфоглив.
Для устранения болевого синдрома используют препараты снимающие спазмы (Но-шпа или Папаверин), восстановить экскреторную функцию поджелудочной железы поможет Мезим или Креон. При сахарном диабете первого типа назначается прием инсулина, при втором типе глюкозопонижающие препараты.
Лечение печени и поджелудочной железы медикаментами разрешается только под контролем специалиста. При дальнейшей медикаментозной терапии любой патологии лечащему врачу необходимо сообщать, что есть проблемы с печенью, чтоб доктор назначал таблетки, которые действуют на орган менее токсично.
Как дополнение к основному лечению могут использоваться рецепты народной медицины, которые помогут поддержать функцию печени, уменьшат воспалительный процесс и ускорят пищеварение.
Чтобы оздоровить печень народные целители рекомендуют делать отвары и настои из листков шалфея, ягод шиповника, травы душицы. Функцию поджелудочной железы улучшит мята, цветки ромашки, трава бессмертника, укроп, боярышник.
Есть и специфические симптомы, указывающие на нарушение работы желез, но они проявляются не у всех больных и не при первых признаках заболевания. Например, если возникает боль в области печени, то часто больные начинают выяснять, есть ли у них пожелтение кожи и склеры, но данный симптом возникает далеко не всегда.
Поэтому для выяснения точной причины недомогания нужно обращаться к врачу. Только после проведения необходимых анализов и исследований врач поймет, что стало причиной боли и нарушения пищеварения.
Вылечить большинство заболеваний печени и поджелудочной железы возможно при точном соблюдении всех рекомендаций врача. Как минимум современная медицина способна замедлить течение болезни и улучшить качество жизни пациента.
Лечить патологию приходится долго, а затем требуется пожизненно придерживаться диеты. Профилактика заболеваний заключается в правильном питании, умеренном употреблении алкоголя, здоровом образе жизни. При вынужденном приеме сильнодействующих медикаментов рекомендовано проводить и поддерживающую терапию печени.
источник
Печень и поджелудочная железа обеспечивают нормальную работу всех органов и систем. Железы синтезируют гормоны, ферменты, необходимые для метаболизма, расщепления и всасывания полезных веществ. Поражение этих органов влечет в первую очередь сбои в пищеварении. Симптомы болезни печени и поджелудочной железы не всегда выражены ярко, однако игнорировать их не стоит. В противном случае увеличивается риск осложнений. Лечение назначается и контролируется только врачом.
Заболевания печени и поджелудочной железы негативно влияют на другие органы. Поджелудочная отвечает за выработку гормонов (инсулин, глюкагон), ферментов, необходимых для усвоения тяжелой еды.
Поражения поджелудочной бывают воспалительного, опухолевого и дистрофического происхождения:
- Панкреатит – острое или хроническое воспаление, проявляющееся в виде отека поджелудочной, ложных кист, участков с жировым некрозом или нагноением.
- Опухоли (рак, киста). Имеют различный прогноз, практически всегда требуют хирургического лечения.
- Липоматоз. Перерождение тканей и их замещение жировыми клетками.

Самые распространенные болезни печени:
- Гепатоз – дистрофия с некрозом клеток и их замещением соединительной или жировой тканью.
- Гепатит – первичное или вторичное воспаление. Первичная форма, или вирусный гепатит – результат поражения гепатотропным вирусом. Вторичная – осложнение другой инфекции: сепсиса, малярии, туберкулеза и т.д.
- Фиброз – перерождение клеток органа в соединительную ткань.
- Цирроз – необратимое преобразование ткани в фиброзную с потерей функциональности органа.
Клиническая картина заболеваний органов очень схожа. Поэтому проводить диагностику и назначать терапию должен только врач. На ранних стадиях выраженная симптоматика может отсутствовать, а о поражении одного из органов свидетельствует локализация боли.
Вместо ярких клинических симптомов, которых часто нет на начальных этапах заболеваний печени или поджелудочной, возникают неспецифические признаки, обусловленные значением их функций в обменных процессах.
Может наблюдаться повышенная утомляемость, упадок сил. Затем присоединяется бессонница, депрессивное состояние, раздражительность, агрессивность.
Такие симптомы – следствие отравления шлаками и токсинами, которое негативно сказывается на функционировании центральной нервной системы.
Главный, а иногда единственный симптом поражения поджелудочной железы у мужчин и женщин – частый жидкий стул. При этом фекалии имеют жирную консистенцию, лаковый блеск. Заболевания печени могут сопровождаться запорами или диареей. Это обусловлено снижением количества ферментов, вырабатываемых ею для нормального пищеварения.

Иногда бывают такие симптомы, как тошнота или рвота. Тошнота может заканчиваются рвотой, а может быть самостоятельным симптомом. Обычно она сопровождается отсутствием аппетита, онемением конечностей, головокружением. Причина этих явлений – снижение количества выработки желудочного сока. При рвоте происходит обезвоживание организма, нарушение водно-солевого баланса. Поэтому требуется незамедлительно обратиться к врачу.
Говоря о болевом синдроме, следует знать, что печень болеть не может, поскольку у нее нет нервных окончаний – «точек боли». Боль в области печени свидетельствует об увеличении ее размера, растяжении капсул. А вот поджелудочная железа при воспалениях или других болезнях болит очень сильно.
Если болят сразу одновременно оба органа, это может свидетельствовать о язвенной болезни желудка, онкологических заболеваниях, хронизации воспалительного процесса.
Кроме болевого синдрома, у женщин и мужчин может наблюдаться гипертермия. Для болезней поджелудочной железы и печени характерно повышение температуры тела до 37,5-38°C. Кроме этого, человек отмечает:
- озноб;
- мигрень;
- головокружение;
- тяжесть и болезненность в эпигастральной области;
- отсутствие аппетита;
- изменение вкуса, неприятие жирной пищи.
Это появление у кожи, слизистых, белков глаз желтоватого оттенка. Причина – накопление в тканях билирубина (желчного фермента). За синтез билирубина отвечает печень. При воспалении поджелудочной нарушается отток желчи (ее основной компонент – билирубин), поэтому желчный пигмент всасывается в кровь.

Самая распространенная – печеночная желтуха. При повреждении клеток органа билирубин высвобождается, скапливается в тканях, крови и урине, которая приобретает оттенок темного пива. Такое состояние характерно для вирусных гепатитов, острой алкогольной интоксикации, цирроза. Поэтому при обнаружении опасного симптома нужно незамедлительно обратиться за медицинской помощью.
При поражении печени или поджелудочной наблюдается зуд кожи. Он обусловлен увеличением количества желчных кислот в крови. Кроме этого, на коже лица, шеи, груди, кистях рук появляются сосудистые звездочки – телеангиэктазии. Еще один признак нарушения работы печени – пересыхание кожи из-за нехватки ретинола (витамина А).
Стрии (растяжки) проявляются в виде полос телесного, розоватого или темно-бордового оттенка. Это признак гормонального сбоя, поскольку поврежденный орган не в состоянии переработать переизбыток вырабатываемых гормонов.
При болезнях поджелудочной наблюдается побледнение кожных покровов. Это результат анемии, дефицита полезных микроэлементов. Аллергические высыпания часто сопровождают нарушения в работе обеих желез.
Печень отвечает за нейтрализацию лишнего количества синтезируемых эстрогенов. В результате у женщин нарушается менструальный цикл, возможно бесплодие.
Гормональные сбои – иногда самые первые симптомы заболеваний печени.
Поджелудочная выполняет две функции:
- экзокринную – производство ферментов, ускоряющих пищеварение;
- эндокринную – выработка глюкагона, инсулина, других гормонов.
При болезнях железы нарушается выработка гормонов, что может привести к опасному осложнению – сахарному диабету.
О поражении поджелудочной свидетельствуют фекалии с жирным блеском, увеличение селезенки. При болезнях печени наблюдается облысение, скапливание жидкости в брюшной полости (асцит). Появление кровяных вкраплений в каловых массах обусловлено тем, что пострадавшая печень не способна производить достаточно фермента, сворачивающего кровь.
Болевой синдром – повод для незамедлительного обращения за медицинской помощью. Поможет оздоровить железы терапевт, гастроэнтеролог или гепатолог. Он проведет осмотр, уточнит характер жалоб, порекомендует пройти клинические и аппаратные исследования для постановки диагноза. Анализы помогут установить точную причину поражения желез. Врач подберет препараты для печени и поджелудочной, распишет схему их приема.
Обязателен ежегодный профилактический осмотр у гепатолога людям, имеющим алкогольную зависимость, лишний вес или страдающим сахарным диабетом.
Многие обращаются к врачу с вопросом, как проверить печень и поджелудочную железу. Чтобы узнать о состоянии органов, потребуется пройти лабораторные анализы, инструментальную диагностику. Обязательно сдают:
- развернутый ОАК (общий анализ крови);
- анализ мочи на диастазу;
- кровь на биохимию.
Если проводится хирургическая операция, экссудат (жидкость) из брюшной полости отправляют на бактериологический посев.
Аппаратные исследования включают:
- УЗИ органов брюшной полости;
- МРТ (магнитно-резонансная томография) или КТ (компьютерная томография).
Проверка на онкомаркеры позволяет выявить рак. О присутствии злокачественных клеток свидетельствует альфа-фетопротеин, раково-эмбриональный антиген, ферритин. Подтверждает наличие злокачественного новообразования гистологическое исследование тканей органа.
Если заболела поджелудочная или печень, самостоятельно подбирать медикаментозный курс строго запрещено. Это повлечет ухудшение состояния. После постановки диагноза врач подбирает лекарства, дает рекомендации по их приему.
- с полного исключения алкоголя вне зависимости от крепости;
- отказа от курения;
- соблюдения диеты: запрет на соления, копчености, пряности, маринады, консервы, кондитерские изделия;
- употребления не менее 2-2,5 л чистой негазированной воды;
- дробного, частого питания.
Печеночная колика или приступ панкреатита – повод для госпитализации, проведения стационарного лечения. Человеку нужно обеспечить покой в течение первых суток после обострения.
Лечат болезни желез при помощи гепатопротекторов, обезболивающих, желчегонных препаратов. Чтобы снять острое воспаление, используют стероидные средства. В качестве вспомогательной терапии назначают:
- фитопрепараты, предупреждающие разрушение клеток органов;
- мультивитаминные комплексы, повышающие иммунную защиту;
- ферментные средства для активизации работы поджелудочной железы и печени;
- детокс-препараты (глюкоза, солевой раствор) – для очищения организма от шлаков.
Обычно используют такие лекарственные средства:
- гепатопротекторы – Гепабене, Фосфоглив для сохранения целостности тканей печени;
- обезболивающие или спазмолитики – Дротаверин, Но-шпа;
- антибиотики (при присоединении бактериальной инфекции) – Тетрациклин, Цефалексин;
- желчегонные лекарства – Аллохол, Урсосан;
- препараты для активизации метаболизма – Креон, Панзинорм;
- средства, нормализующие кислотность желудка – Фосфалюгель;
- противовоспалительные фитопрепараты – Легалон, Хофитол;
- антивирусные – Интерферон;
- очищающие – Гемодез;
- для нормализации стула – Имодиум;
- предупреждение метеоризма, тошноты – Церукал, Эспумизан.

Для нормализации оттока секрета проводят эндоскопическое вмешательство – удаление конкрементов (камней) из протоков железы, внедрение конструкции, увеличивающей просвет протока, растягивание стенок.
Специфической профилактики болезней этих важных органов нет. Требуется отказаться от вредных привычек – курение, употребление крепкого алкоголя. Сбалансировать меню, исключив из него тяжелую, жирную, жареную пищу. Такие простые мероприятия также предупреждают сердечно-сосудистые заболевания.
Поджелудочная, как и печень, – достаточно выносливые железы. Их разрушение – длительный процесс. Медикаментозная терапия предполагает многомесячный прием назначенных препаратов, соблюдение диеты и коррекцию образа жизни.
источник
Признаки нездоровой печени на начальных стадиях заболеваний не проявляются, поскольку анатомия органа такова, что в нем отсутствуют болевые рецепторы. Тяжесть, дискомфорт или боль в боку выявляется при гепатомегалии – увеличении железы, что уже говорит о наличии осложнений.
Патологии поджелудочной железы отличаются клиникой, все зависит от конкретной болезни у человека. Острая форма имеет более выраженные симптомы, хронические течение характеризуется периодами ремиссии и обострения.
Симптомы заболевания печени и желчного пузыря, поджелудочной железы, особенности клинических картин на фоне различных нарушений – подробно в статье.
Причины болезни печени классифицируют на две большие группы – внешние и внутренние. В первом случае речь идет о плохой экологической обстановке, работе на вредном производстве, неправильном питании – потребление большого количества жирной пищи или голодание, алкогольной, наркотической зависимости.
Внутренние причины связаны с различными заболеваниями, которые выступают провокаторами воспаления паренхиматозных тканей. Вне зависимости от этиологии, печеночные недуги представляют серьезную опасность для здоровья и жизни человека.
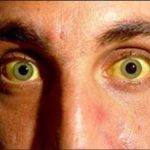
Механизм возникновения базируется на метаболизации этанола в печени до вещества – ацетальдегида, которое повреждает гепатоциты. Если своевременно не начать лечение, отказавшись от алкоголя, болезнь активно прогрессирует, функции железы нарушаются, что приводит к интоксикации.
Выделяют несколько форм течения алкогольного гепатита, которые отличаются клиникой:
- Скрытое течение не имеет ярко выраженной симптоматики. Больные жалуются на незначительный дискомфорт в области проекции печени, периодическую тошноту. Поскольку при латентном варианте функциональность печени ухудшается незначительно, диагностировать его можно только на основании результатов лабораторных анализов.
- Желтушная форма встречается чаще всего. Основная клиника – слабость, утомляемость, снижение веса, болезненные ощущения в области правого бока, нарушение работы пищеварительной системы, изменение цвета кожного покрова, белков глаз. В некоторых случаях растет температура тела, выявляется лихорадочный синдром.
- На фоне холестатического течения проявляется выраженный зуд кожного покрова, обесцвечивается кал, темнеет урина. Течение болезни затяжное.
- При хроническом течении симптомы не доставляют сильного беспокойства, усиливаются в период обострения.
Алкогольная форма гепатита повышает риски развития цирроза печени, который чреват полной дисфункцией органа. Основой лечения выступает полный отказ от употребления спиртных напитков.

На фоне заболевания печень начинает воспаляться, поскольку гепатоциты атакует собственная иммунная система. Она воспринимает клетки железы в виде чужеродных объектов, старается от них избавиться. Такая разновидность болезни невирусная, не может передаваться от больного к здоровому человеку.
По первым признакам определять болезнь сложно, поскольку они не отличаются специфичностью:
- Постоянная вялость, слабость.
- Снижение аппетита.
- Нарушение пищеварения.
- Незначительный дискомфорт в боку справа.
Период развернутой симптоматики характеризуется сильной слабостью, ощущением тяжести и распирания в правом боку, зудом кожи. Для аутоиммунной формы болезни характерна непостоянная желтуха, которая имеет свойство усиливаться во время обострения. Типичны для недуга различные проявления аллергии – сыпь, крапивница, гиперемия, гипертермия, локализация – любая.
Относительно часто аутоиммунный гепатит протекает одновременно с другими заболеваниями – миокардит, плеврит, сахарный диабет, синдром Кушинга, гемолитическая анемия, вследствие чего клиническая картина дополняется другой симптоматикой.
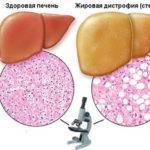
Физиология человека такова, что печень может долгое время, несмотря на патологические изменения, справляться со своими задачами, поэтому симптомов нет. Примерно в 70% случаев от болезни страдают женщины, имеющие лишний вес, страдающие от сахарного диабета, – патологии поджелудочной железы.
Клинические проявления жировой инфильтрации:
- Незначительный дискомфорт в правом боку.
- Астенический синдром – раздражительность, нарушение сна, эмоциональная нестабильность.
- Диспепсический синдром (развивается не всегда) – тошнота, рвота, понос.
- Возможно пожелтение кожного покрова.
На фоне пальпации печени диагностируют умеренное увеличение, присутствует легкая болезненность. При диффузном поражении органа проявляются обморочные состояния, стойкое снижение показателей артериального давления.
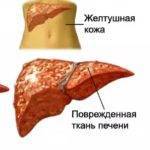
Выделяют несколько стадий развития цирротических процессов, которые отличаются симптоматикой.
Клиника цирроза в зависимости от стадии:
| Стадия | Симптоматика цирротических процессов |
| 1 (компенсация) | На этом этапе в печени человека формируется воспалительно-некротический процесс. К основным симптомам относят слабость, ухудшение концентрации внимания, аппетита. Специфическая симптоматика не наблюдается. |
| 2 (субкомпенсация) | На 2-й стадии выявляются симптомы – кожный зуд, желтизна слизистых и покрова, повышение температуры до 37-37,5 градусов. В боку болит, присутствует чувство распирания. Рвота с примесью желчи, резкое снижение массы тела. Изменяется окрас кала, урины. |
| 3 (декомпенсация) | При декомпенсации симптомы становятся выраженными, беспокоят практически постоянно. Облегчать состояние пациента трудно, поскольку картина дополняется клиникой развившихся осложнений. На 3-й стадии возникает тромбоз вен, первичный рак, печеночная кома, сепсис, массивные кровотечения в ЖКТ. |
| 4 (терминальная стадия) | На этом этапе патологии пациент пребывает в коматозном состоянии. Печень деформирована, функциональность практически отсутствует. Лабораторные анализы показывают отклонения в десятки раз от нормальных значений. Исход 4 стадии в 98% случаев летальный. |
Некротические процессы в печени развиваются по причине гибели гепатоцитов либо из-за прекращения снабжения кровью железы. К причинам относят ушибы печени, токсическое или алкогольное поражение.
Клиника некроза обусловлена степенью поражения органа. Чаще всего она сопровождается нарастающей печеночной недостаточностью, развитием энцефалопатии, комы.
Возможные первые проявления:
- Болезненные ощущения в области правого подреберья.
- Умеренная гепатомегалия.
- Стойкое нарушение работы пищеварительной системы.
Когда погибает больше половины печеночных клеток, активизируется иммунная система, чтобы ограничить «мертвые» участки от здоровой зоны. Это провоцирует отечность паренхиматозных тканей, выраженную гепатомегалию, сильный болевой синдром. Боль имеет свойство отдавать в поясницу справа или лопатку.
При некротических процессах в печени ухудшается дезинтоксикационная функция, в крови возрастает концентрация токсичных веществ, что приводит к возникновению симптомов:
- Сонливость, слабость, вялость.
- Головная боль, головокружение.
- Проблемы с памятью.
- Тремор конечностей.
- Неадекватное поведение.
Коматозному состоянию предшествует дезориентация в пространстве, увеличение тонуса мышц, потеря памяти.

Доброкачественные образования в печени принято классифицировать на солидные и кистозные варианты.
- Гемангиома при маленьких размерах никак не проявляется. По мере роста пациенты жалуются на боль в боку, дискомфорт в животе. Причиной выступает давление образования на соседние структуры.
- Очаговая форма узелковой гиперплазии. В большинстве картин симптомы отсутствуют, в рак не перерождается, отсутствуют риски разрывов. При увеличении размеров наблюдается давление на соседние органы, что проявляется болевым синдромом. Для дифференциальной диагностики требуется гистология.
- Аденома печени – редкая патология. При крупной опухоли возникает боль, чувство распирания в боку. Диспепсические проявления – рвота, тошнота. Аденома имеет свойство перерождаться в злокачественные образования.
Кистозные образования в печени бывают инфекционного и неинфекционного происхождения, отличаются этологическими факторами, клиникой, прогнозом.
| Киста холедоха | Образование бывает врожденным либо приобретенным. К основным симптомам относят повышение температуры тела, рвоту, тошноту, изменение окраса кожи. Редко развивается воспалительный процесс в печени, цирроз. |
| Простая киста в печени | Полое образование, которое заполнено жидким экссудатом. В некоторых случаях киста проявляется болью, дискомфортом в боку. |
| Поликистозная болезнь | Симптоматика похожа на простую кисту в печени. На фоне формирования множества кистозных образований в железе и других органах прогноз неблагоприятный, требуется трансплантация. |
Абсцесс печени развивается по причине активности патогенных микроорганизмов. Симптомы абсцесса железы включают в себя повышение температуры тела, лихорадочное состояние, приступы рвоты, полную потерю аппетита. При разрыве абсцесса практически мгновенно нарастают симптомы интоксикации, требуется оперативная помощь.
В печени могут формироваться гидатидные кисты, что обусловлено проникновением паразитов в организм человека. При небольших размерах клиника отсутствует, только у некоторых пациентов ухудшается общее самочувствие. На фоне увеличения паразитарной кисты проявляется болевой синдром в области печени, а при ее разрыве острая аллергическая реакция.
Злокачественные опухоли печени – группа заболеваний, которые обусловлены ростом чужеродных клеток в железе, представляют прямую угрозу для жизни человека. Онкология печени быстро прогрессирует, характеризуется высокой смертностью.
Опухоли печени и гепатобилиарной области – разновидности:
- Печеночно-клеточный (первичный) рак.
- Гепатобластома (чаще всего диагностируют у детей возрастной группы до 3-х лет).
- Холангиокарцинома.
- Цистаденокарцинома желчных протоков.
- Гепатохолангиоцеллюлярный смешанный рак.
Можно выделить общие клинические проявления, которые наблюдаются при опухолях вне зависимости от этиологии.
На начальных стадиях симптомы – тошнота, рвота, ухудшение аппетита, зуд кожного покрова, желтуха, стойкое повышение температуры тела, тяжесть в правом боку. По мере роста опухоли симптоматика становится более выраженной, добавляются новые клинические признаки.
На поздних стадиях при присоединении опухолевой интоксикации такие признаки:
- Эмоциональная нестабильность – апатия или агрессивность.
- Головные боли, головокружения.
- Анорексия.
- Скачки температуры тела.
- Присоединение вторичных инфекций.
- Сухость в ротовой полости.
- Синдром сухого глаза.
- Повышенное выделение пота.
- Постоянная тошнота, рвота.
- Боли различной локализации.
Медики выделяют множество провоцирующих факторов, которые приводят к онкологии. И полностью их исключить нельзя. Специфичной профилактики не существует. Рекомендуется при любом ухудшении самочувствия посетить врача, пройти обследование.
Генетические нарушения приводят к сбоям в работе печени. Самые распространенные наследственные патологии железы – синдром Вильсона-Коновалова, Жильбера и ПГХ – первичный гемохроматоз:
| Название патологии | Описание | Симптомы |
| Синдром Вильсона-Коновалова | Нарушается обмен меди в организме человека, что приводит к поражению ЦНС, печени и почек. | Существует 2 формы – бессимптомная (изменения показывают только анализы) и брюшная. Признаки делят на печеночные – проявляются болью в боку, диспепсическими расстройствами и внепеченочные – нарушение зрительного восприятия, речи, координации движений. |
| Синдром Жильбера | В крови пациента возрастает непрямая фракция билирубина. | Частые симптомы – слабость, дискомфорт в правом боку, пожелтение белков глаз, билирубиновые камни в желчном пузыре. Редкие проявления – горечь во рту, изжога, отрыжка, повышенное газообразование, гепатомегалия. |
| ПГХ | Хроническое заболевание, вследствие которого в клетках печени, поджелудочной железы, сердца скапливается железо. | У 10-25% пациентов выявляется бессимптомное течение. В 90% случаев кожа становится серовато-коричневой, наблюдается клиника сердечной недостаточности, выпадение волос. |
Симптомы болезни поджелудочной железы и печени несколько схожи, однако имеются определенные различия. Все зависит от патогенеза заболевания, степени поражения органа, течения патологического процесса – острого или хронического.

Главный признак, который указывает на острое течение панкреатита, – «сверлящая» боль.
Локализуется в подложечной зоне, иррадиирует в правое и левое подреберье, нижние и боковые участки живота.
Другие клинические проявления:
- Приступы рвоты, не приносящие облегчения, при этом приводящие к обезвоживанию организма.
- Сухость в ротовой полости, отрыжка.
- Стремительное увеличение температуры тела до 39-40 градусов.
- Учащенное биение сердца.
- Падение показателей артериального давления.
- Болезненность живота.
- Нарушение пищеварения.
Диагностировать острый панкреатит, особенно на начальной стадии, сложно. Требуется всесторонняя и комплексная диагностика.
Это прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, которое провоцирует нарушения внутри- и внешнесекреторных функций. Вне обострения симптомы слабо выражены, неспецифичны или полностью отсутствуют.
Основная жалоба большинства пациентов – болезненные ощущения в верхней зоне живота, слева в боку. Иногда боль становится опоясывающего характера, наблюдается постоянно либо время от времени.
- Диспепсия.
- При обострении рвота.
- Чередование поносов и запоров.
- Желтовато-коричневый окрас кожи.
- Чрезмерная сухость покрова.
- Красные пятнышки на животе.
В некоторых случаях хроническое течение панкреатита сопровождается умеренным увеличением печени и/или селезенки.
Под панкреонекрозом понимают деструктивный процесс в поджелудочной железе. Это осложнение острой формы панкреатита, провоцирующее полиорганную недостаточность. Недуг отличается острым началом.
- Сильнейшая боль, которая отдает в левую область живота, плечо, поясницу.
- Спустя какое-то время после возникновения болевого синдрома появляется неукротимая рвота. Не приносит облегчения, в рвотных массах остатки пищи, желчь.
- По причине рвоты выявляется обезвоживание, которое характеризуется повышенной сухостью кожи, слизистых. На языке появляется толстый слой налета.
- Лихорадочное состояние.
Прогрессирование воспалительной реакции ведет к существенному увеличению в размерах поджелудочной железы, образованию инфильтрата в брюшной полости.
Рак поджелудочной железы – это группа злокачественных патологий, которые развиваются в паренхиме органа. Точного патогенеза не установлено. К основным симптомам относят боль в животе, области проекции поджелудочной железы. Если опухоль растет, клиника усугубляется.
Если локализация опухоли в головке железы, то изменяется цвет кожи, проявляется зуд, жжение, темнеет моча и обесцвечивается кал. Снижение массы тела отмечается у всех онкологических пациентов. Признак обусловлен нарушением всасывания липидов в кишечнике, поскольку нарушается секреторная функция железы.
В 64% клинических картин при онкологии головки органа выявляется анорексия. На фоне сдавливания опухолью 12-перстной кишки либо просвета желудка усиливается рвота. В 25% случаев развивается вторичная форма сахарного диабета.
Онкология поджелудочной железы характеризуется постепенным нарастанием симптомов, начиная от легкой болезненности и до яркой клиники.
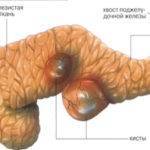
Чаще всего, если новообразование до 40-50 мм, наблюдается скрытое течение, больные не замечают каких-либо изменений своего состояния. При крупных кистах доминирующий признак – болевой синдром.
Если киста поджелудочной железы сдавила солнечное сплетение, выявляется следующее:
- Жгучая сильнейшая боль, которая отдает в спину.
- Боль усиливается при любом движении.
- Облегчение наступает, если пациент перемещается в коленно-локтевое положение.
При локализации образования в области головки поджелудочной развивается механическая форма желтухи; на фоне давления на воротную вену отекают нижние конечности. Достаточно редко крупная киста сдавливает просвет кишечника, что приводит к непроходимости.
Выделяют два типа сахарного диабета. Первый тип – собственный инсулин не продуцируется либо его недостаточно, второй – невосприимчивость к инсулину на фоне его достаточного или избыточного количества в крови.
В таблице представлены симптомы сахарного диабета 1 и 2 типа:
| СД 1 | Присуще острое начало, стремительное развитие. Симптомы – сухость в ротовой полости, постоянное чувство жажды, обильное выделение мочи, повышенный аппетит, подергивания икроножных мышц, раздражительность. |
| СД 1 | При этом типе болезни преобладают проявления: расстройство зрительного восприятия, зуд кожного покрова, нарушение сна – бессонница ночью и сонливость днем. Еще медленное заживление ран, онемение конечностей. |
Заболевания печени и желчного пузыря, поджелудочной железы объединяет схожесть клинических проявлений, хронизация патологического процесса, осложнения, которые провоцируют серьезные нарушения здоровья, приводят к летальному исходу.
источник




