Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На ранних стадиях фиброз выделить достаточно трудно, он может развиваться практически без четких внутренних и внешних проявлений.
Печень продолжает нормальное функционирование, а внешними симптомами оказываются лишь общее недомогание, слабость и образование синяков после незначительных ударов. Вследствие этого многие пациенты, не обращая долженого внимания на собственное состояние, лишаются возможности остановить развитие болезни на начальном этапе.
Диагностика фиброза на ранних стадиях представляет собой ультразвуковое исследование печени и ее биопсия. Последний метод считается наиболее эффективным и представляет собой микроскопический анализ небольшого образца печеночной ткани, смешанного с особым красителем. Данную процедуру следует проводить через каждые 3-5 лет, для того чтобы следить за развитием воспалительных процессов и иметь возможность вовремя принимать меры по их лечению.
Несмотря на то, что фиброз прогрессирует медленно (в среднем 6-8 лет), его клинические симптомы с каждой новой стадией приобретают все большую выраженность. Сначала наблюдается увеличение селезенки, или спленомегалия, затем появляется портальная гипертензия (варикоз вен пищевода и кровотечения из них). Позднее возникают гиперспленизм (анемия, лейкопения, тромбоцитопения) и кратковременный асцит, а также отмечается значительно повышенное портальное и селезеночное давление. Все это время, начиная с первых стадий, идет постепенное разрушение печени: в ней появляются рубцовые ткани, которые, разрастаясь, смыкаются друг с другом, нарушая кровообращение в печени и, следовательно, приводя к дисфункции органа.
На сегодня еще не разработано достаточное количество видов терапии фиброгенеза.
Диагностика фиброза эффективнее и более проста в проведении, чем лечение. На сегодня еще не разработано достаточное количество видов терапии фиброгенеза. В настоящее время его коррекция осуществляется по четырем направлениям:
- Лечение основного заболевания, основанное на устранении причин его возникновения.
Данный метод является центральной составляющей любой терапии, направленной на деградацию воспалительных процессов в печени. Он включает в себя терапию всех факторов развития фиброза: лечение вирусных поражений, отказ от употребления алкоголя, наркотических и гепатотропных препаратов, вывод избытка железа и меди, декомпрессию при обструкции желчных протоков и др.
- «Торможение активации» печеночных звездчатых клеток (ПЗК) — главного строительного материала внеклеточного матрикса.
Данный тип лечения заключен в остановке трансформации звездчатых клеток в активные миофибробласты, вызывающие фиброз. Для этого употребляются антиоксиданты, антибактериальные препараты и препараты с противовоспалительной активностью.
- Уменьшение активности фиброгенеза;
- Активация механизмов фибролиза для разрушения избыточного количества коллагена.
Эти действия подразумевают принятие мер по ускорению деградации белков внутриклеточного матрикса (ВКМ) с помощью алкалоидов и простагландинов. Первые признаны токсичными, вследствие чего их широкая клиническая практика затруднена. В настоящее время в качестве лекарств ученые пытаются использовать фактор роста патологических образований для предупреждения развития фиброза, применяя пептидные информационные молекулы.
Нынешний темп жизни влечёт за собой острую нехватку времени. Люди перекусывают на ходу от случая к случаю, не уделяют время нормальному питанию, не говоря уже о занятии спортом. В ответ организм периодически даёт сбой — одним из сбоев является жировой гепатоз печени.
Гепатоз — патологическое отклонение, образуется в результате нарушения обменных процессов и разрушения печёночных клеток (гепатоцитов).
В Международном классификаторе каждое заболевание печени имеет свой шифр. В данном случае по мкб-10 гепатозу присвоен шифр К76.0.
Факторов, способствующих развитию патологии, несколько. В большинстве случаев неалкогольная жировая болезнь печени (НБЖП) развивается из-за пищевых предпочтений — чрезмерное употребление жирных продуктов и простых углеводов. К этому добавляется малоподвижный образ жизни — сидячая работа, перемещение на транспорте. Встречается алкогольный гепатоз — патология развивается вследствие алкоголизма. Также встречаются гепатозы наследственные. Вторичный гепатоз — развивается на фоне других недугов.
Злоупотребление алкоголем. В большинстве (до 80% случаев) заболевание касается граждан, чей день редко проходит без спиртных напитков. По этой причине часто гепатоз жировой возникает у мужчин. Развивается у женщин на фоне алкоголизма гепатоз, симптомы которого скрываются под алкогольной интоксикацией. Жировая болезнь печени в этом случае протекает тяжело. Вылечить жировой гепатоз печени на фоне алкоголя сложно, нужны медицинские препараты и полный отказ от спиртного.
Наркотические вещества. Подразумевается не только употребление тяжелой «химии», но и обычные энергетики и прочие напитки с добавлением кофеина.
Вегетарианство. Как ни странно, жертвами заболевания становятся приверженцы растительного питания, которое, по их мнению, самое полезное и насыщенное. В некоторых случаях в организме в режиме постоянного дефицита белка происходит сбой.
Голодание. Некоторые люди с целью быстрого сброса веса без физической активности прибегают к жесткому голоданию. В организме может сработать защитная реакция, и начинается активное накопление жира.
Медикаментозный гепатоз. В эту группу риска входят лица независимо от возрастной и половой принадлежности. Заболевание развивается на фоне приема лекарств, оказывающих токсическое воздействие на печень.
Нерациональное питание. Длительные интервалы между приемами пищи, частое употребление полуфабрикатов и блюд из кафе быстрого питания.
Заболевания, связанные с нарушением обмена веществ (в частности жирового обмена). Много случаев развития гепатоза на фоне сахарного диабета второго типа. Он вызывает ожирение не только печени, но и других внутренних органов.
Токсические вещества — выхлопы автомобилей, занятость на вредном производстве.
Часто без явных признаков расстройства печени жировой гепатоз встречается у беременных женщин. Основные причины — изменение гормонального фона и усиленное питание. Обычно он встречается в третьем триместре, но бывают исключения. При жировом гепатозе печени возникают осложнения и даже смерть женщины при родах. Часто сопровождается желтухой.
- тошнота;
- рвота;
- общая слабость;
- боль и дискомфорт в области печени;
- изжога, которая не проходит при смене рациона.
Симптомы не стоит списывать на беременность и переедание. Лучше незамедлительно сообщить всё врачу для прохождения дополнительного обследования.
Развивается вследствие активного воздействия токсинов на печень. Причины — отравление алкоголем, медицинские препараты в больших дозах, ядовитые грибы. В отличие от хронической формы болезней печени, гепатоз острый развивается стремительно.
Хроническая форма (стеатоз печени) вызвана действием алкоголя и некоторыми заболеваниями. Дистрофию клеток можно победить поливитаминами и гепатопротекторами.
Различают степени гепатоза:
- начальная (нулевая) — формируются мелкие жировые капли в отдельных клетках печени. Стадия некритичная, лечится диетой и физической нагрузкой;
- 1 степени — заметны скопления крупных жировых капель, начинается ожирение печени. Лечение возможно медицинскими препаратами и физическими упражнениями;
- 2 степени — площадь ожирения растет, но лечение и выздоровление ещё возможно;
- 3 степени — образуются жировые кисты. Липоциты активно соединяются с соединительной тканью. Требуется трансплантация органа. От её исхода зависит, можно ли вылечить гепатоз печени на этом этапе. Начинаются необратимые процессы, ведущие к летальному исходу. Увеличенный орган легко прощупывается при пальпации.
Симптомы жирового гепатоза печени долго протекают в латентной форме. Гепатоз 1 степени можно увидеть при помощи ультразвукового исследования.
Печень — уникальный орган, в котором отсутствуют нервные окончания. Поэтому многие патологии на начальных стадиях протекают совершенно бессимптомно.
На первых двух стадиях появляется быстрая утомляемость, общая слабость. Пациент периодически может чувствовать дискомфорт в правом подреберье. Без принятия лечебных мер приходит вторая стадия, а вместе с ней частое вздутие живота, тяжесть после еды, изжога. Печень может увеличиваться на 3-5 см, что становится заметным при обследовании. На третьей стадии пациента беспокоит постоянная тошнота, боли в желудке и правом подреберье, частый метеоризм. Нарушается пищеварение, появляются частые запоры или понос.
Лечением гепатоза занимаются гастроэнтеролог, эндокринолог и гепатолог. Находят патологии в печени и занимаются их дальнейшим лечением. Для начала нужно исключить другие заболевания печени. Для этого сдаётся анализ крови, кала и мочи на желчные пигменты. Ниже приведен список диагнозов, при которых обследование печени будет не лишним:
- гиперинсулинемия;
- нарушение гомеостаза;
- гипотиреоз;
- висцеральное ожирение брюшной полости.
Своевременная диагностика является залогом успешного лечения любого заболевания. Различные методы диагностики выявляют проблему на всех стадиях.
Вначале врач прибегает к первичному осмотру пациента. Проводится пальпация живота, правого подреберья. Гепатомегалия будет обнаружена сразу.
Помимо этого врач может назначить дополнительные исследования:
- УЗИ печени и желчного пузыря является эффективным на начальных стадиях заболевания, определяет структурные и морфологические изменения в печени;
- компьютерная томограмма — позволяет определить увеличение органа;
- магниторезонансная терапия — поможет определить пораженные участки и стадию заболевания;
- биопсия печени — взятие на исследование образца печеночной ткани на обнаружение липоцитов, помогает окончательно подтвердить диагноз;
- анализ крови на биохимию.
Прежде чем начать лечение необходимо кардинально изменить образ жизни. Вылечить жировой гепатоз печени без изменения питания невозможно. Никакие медикаменты не принесут ожидаемого результата без специальной диеты. Основа диеты заключается в контроле жиров в рационе. Минимальное употребление жира обусловлено тем, что организм активно должен избавляться от жира, накопившегося в печени. При начальном скоплении липоцитов триглицериды выводятся легко.
Пациентам врач назначает лечебный стол No5. Это комплекс лечебного питания, направленный на стабилизацию состояния пациента. Вся пища варится или тушится. Жареные блюда при жировом гепатозе печени категорически запрещены. Это комплекс сбалансированного количества белков и углеводов. Ограничение лишь в употреблении жиров. Также исключаются продукты с высоким содержанием холестерина, щавелевая кислота, приправы и специи.
- овощи, особенно тыква, свёкла, морковь, все сорта капусты;
- овощные супы;
- молочные каши и супы;
- нежирные сорта сыра;
- гречка, рис, овсянка на воде;
- нежирный омлет (без добавления специй, копченостей, мясных продуктов);
- варёные яйца;
- молоко;
- кефир, ряженка, простокваша;
- обезжиренный творог.
- первые блюда на мясном бульоне;
- жирное мясо (баранина, свинина, говядина, утка);
- жирная рыба;
- томаты и томатные соусы;
- редис;
- грибы;
- чеснок;
- белый хлеб и сдобная выпечка;
- кондитерские изделия;
- спиртные напитки;
- колбасы, сосиски, ветчина;
- майонез, кетчуп и другие соусы;
- консервы;
- соления и маринады;
- маргарин и жирное сливочное масло
- копчёности;
- жирные молочные продукты;
- газировка и пакетированные соки;
- мороженое.
Питаться нужно дробно небольшими порциями. Пить больше воды, желательно не менее 2 литров. Из горячих напитков допускается свежезаваренный некрепкий чай. Полностью исключить кофе, какао, крепкий чай.
Следует помнить, что при запущенном состоянии гепатоза диета всего лишь часть лечения. Вторая составляющая лечения — медицинские препараты. Делятся на:
- гепатопротекторы;
- таблетки на основе растительных компонентов;
- сульфааминокислоты.
Народные методы (дополнение к медикаментозному лечению, самостоятельно проблему не решают):
- настой шиповника — плоды заваривать, настаивать несколько часов и выпивать по стакану трижды в день;
- пить чай с добавлением мяты;
- каждый день пить свежий морковный сок;
- чаще пить свежезаваренный зеленый чай с лимоном;
- употреблять ежедневно 50 грамм сухофруктов (курага, изюм, чернослив).
Чтобы избавиться от лишнего жира нужно не только ограничить его поступление в организм извне, но и сжечь запасы. Нужно ежедневно уделять 20-30 минут для физических упражнений. Не лишними будут пешие прогулки на свежем воздухе. Отличный дополнение — отказ от использования лифта.
При несвоевременном выявлении заболевания или несоблюдении всех правил лечения гепатоз переходит в цирроз, хронический гепатит и печёночную недостаточность. Вышеперечисленные патологии трудно поддаются лечению и часто приводят к летальному исходу.
При своевременном выявлении заболевание полностью излечимо. При правильном подборе медикаментов и соблюдении щадящей диеты состояние больного улучшается через 4-6 недель. Полное восстановление печени наступает через несколько месяцев. После прохождения курса лечения пациенты живут полноценной жизнью — работают, занимаются спортом, путешествуют, рожают детей. Достаточно придерживаться основ правильного питания, не злоупотреблять спиртным, побольше двигаться — рецидив болезни исключён.
При обнаружении гепатоза на последней стадии лечение длится долго и сложно. Если заболевание перешло в цирроз или хроническую печёночную недостаточность — лечение малоэффективно, в 90% случается летальный исход.
В целом профилактика гепатоза включает комплекс простых мероприятий. Достаточно:
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- правильно питаться до 5 раз в сутки. Интервалы между приёмами пищи не должны превышать 3-4 часа;
- в рационе должны преобладать фрукты, овощи, зелень, нежирные кисломолочные продукты;
- ограничить до минимума жареные, копченые, жирные, соленые блюда, лучше попытаться исключить их совсем;
- не забывать про физические упражнения;
- внимательно относиться к приему лекарств — принимать их по назначению врача после тщательного ознакомления с правилами приёма;
- снизить до минимума употребление спиртного.
Чтобы не беспокоиться о том, можно ли вылечить жировой гепатоз, нужно регулярно проходить профилактические осмотры и сдавать анализы. При появлении неприятных симптомов, связанных с ЖКТ, лучше проконсультироваться с врачом и начать своевременное лечение. Своевременно начатая терапия способна вылечить жировой гепатоз печени. Вовремя поставленный диагноз — залог успешного выздоровления.
Симптомы жирового поражения печени.
Доброкачественная гипербилирубинемия — это самостоятельное заболевание, сопровождающееся повышенным уровнем содержания билирубина в крови. Билирубин является одним из компонентов желчи, окрашивающим ее в разные цвета в зависимости от характера питания и состояния здоровья человека. Собственно, он и дал название недугу. В синтезе билирубина участвуют эритроциты (точнее, гемоглобин), которые селезенка, печень и костный мозг подвергают инволютивному распаду. Нередко уровень данного фермента повышается у будущих мам во время беременности.
Выделяют два типа билирубина:
- непрямой (несвязанный, неконъюгированный, свободный), попадающий в кровоток сразу после распада эритроцитов — он отличается токсическим действием; чрезмерное повышение его уровня в крови приводит к обострению недуга;
- прямой (связанный, конъюгированный), подвергнувшийся переработке в клетках печени — впоследствии выводится из кровотока естественным образом.
Гипербилирубинемия это относительно редкая патология, имеющая следующие основные формы:
- надпеченочную — возникает вследствие высокого уровня выделяющегося в кровь билирубина;
- печеночную — начинается в результате повреждения клеток печени;
- подпеченочную — сопровождается закупоркой желчных протоков, что вызывает застой желчи в печени.
Среди факторов, влияющих на появление данного состояния, могут быть проведение интенсивного гемолиза, продолжительный прием лекарственных средств, попадание в пищеварительный тракт или кровь отравляющих веществ.
Например, неконъюгированная гипербилирубинемия провоцируется отравлением больного ядами, некоторыми нарушениями в работе печени. Иногда ее диагностируют у младенцев с гемолитической болезнью. Повышаться уровень билирубина в крови может и во время беременности.
Причины конъюгационной гипербилирубинемии, или увеличения уровня прямого, конъюгированного билирубина в крови, вызываются теми или иными нарушениями здоровья, при которых затруднено выведение билирубина из организма. Конъюгационная форма возникает при токсических поражениях печени, гепатитах, механических закупорках желчных протоков. Часто болезненному состоянию способствуют печеночные камни.
Приводит к росту в крови прямого билирубина и чрезмерное увлечение противозачаточными таблетками или кортикостероидами, назначаемыми при терапии других болезней.
Транзиторная гипербилирубинемия распространена среди новорожденных в ранний послеродовой период (диагностируется у 60–70% младенцев вне зависимости от течения беременности). У маленьких пациентов данный вид желтухи объясняется естественными причинами — гемолиз эритроцитов из-за незрелости внутренних органов. Такое состояние вызывает слабая редукция пигментов желчи. Лечение, как правило, не требуется. При повышении билирубина в крови у мамы в период беременности врач принимает решение о необходимости терапии, исходя из выраженности симптомов и общего самочувствия роженицы.
В самом начале заболевания, при легком течении патологического процесса наблюдается нарушение функций ЦНС. Основными симптомами становятся невыраженная заторможенность, недомогание, вялость. Пациент быстро утомляется, чувствует себя разбитым. Печень, как правило, не увеличивается, при осмотре пациента болезненность отсутствует. Своевременное и адекватное лечение эффективно устраняет все симптомы, работоспособность пациента сохраняется.
Некоторые пациенты с легкой формой гипербилирубинемии вообще не чувствуют никаких проблем со здоровьем. Симптомы либо отсутствуют, либо слабо выражены. Только по анализу крови можно установить, что билирубин в крови увеличился.
Наиболее распространенные симптомы в самом начале патологического процесса: невыраженная желтушность — легкое пожелтение кожи, слизистых, склер глаз. Может усиливаться при физическом перенапряжении, стрессовых состояниях.
Прием спиртных напитков способствует резкому обострению состояния больного, появлению болей в эпигастральной области, ощущению горечи во рту. Нередко кал и моча темнеют.
Течение болезни при надпеченочной форме гипербилирубинемии сопровождается:
- приобретением кожными покровами, слизистой, глазными белками ярко-желтого оттенка;
- выраженным недомоганием, сонливостью;
- резко выделяющейся бледностью слизистой;
- окрашиванием кала и мочи в насыщенный темно-бурый цвет;
- депрессией, раздражительностью;
- потерей сознания, нарушениями со стороны ЦНС (больной говорит с затруднением, его зрение ухудшается).
При печеночной форме гиперибилирубинемии выделяются следующие симптомы:
- цвет кожи и слизистой не желтый, а скорее шафранный, с красноватым (а позднее с зеленоватым) оттенком (называют «красной желтухой»);
- чувство усталости;
- во рту присутствует ощущение горечи;
- умеренный зуд кожных покровов;
- легкий дискомфорт или слабые боли в области печени;
- появление изжоги (ощущения жжения в пищеводе);
- периодически появляется тошнота;
- темный цвет мочи.
Для подпеченочной формы гипербилирубинемии характерны следующие симптомы:
- пожелтение кожных покровов и глазных склер;
- выраженный зуд кожи;
- небольшой дискомфорт или легкая боль в области печени;
- кал бледно-коричневого или белого цвета, жирный;
- во рту явно чувствуется горький привкус;
- потеря веса;
- признаки гиповитаминоза.
Если есть подозрение на гипербилирубинемию, следует незамедлительно обратиться к специалисту, сдать необходимые анализы. Поставив диагноз, врач подберет адекватное лечение.
Одним из способов снижения билирубина в крови является соблюдение диеты. Больной должен больше лежать. При остром течении заболевания лечение в основном направлено на снижение токсического действия высокой концентрации билирубина. Такое токсическое воздействие уменьшают приемом определенных медикаментов с антиоксидантными свойствами (токоферола, ионола, аскорбата и пр.).
При тяжелом течении гипербилирубинемии лечение сопровождается введением в кровь глюкозы, в экстренных случаях врач может сделать выбор в пользу подкожных инъекций инсулина.
Специальной печеночной терапии данная форма заболевания не требует. Пациентам назначается курс витаминотерапии с приемом желчегонных препаратов. Необходимо снизить или вообще исключить физические нагрузки и стрессы.
Прогревание печени при любой форме гипербилирубинемии противопоказано.
Гипербилирубинемия у новорожденных обычно проходит сама, иногда назначается функциональная фототерапия. Свет в ультрафиолетовом спектре способствует ускорению выведения билирубина из организма младенца и совсем не опасен. Такое лечение практикуется только в условиях стационара. Но новорожденным, при нормальном течении беременности у мамы и отсутствии других негативных факторов, разрешают лечиться в домашних условиях, используя оптико-волоконное покрывало.
Фототерапию можно проводить в первые же дни после родов. Младенцу на глаза надевают повязку для защиты сетчатки от ожога. Малыш обычно спокойно переносит защитную маску, она его не пугает, так как во время беременности темнота для него была естественным состоянием. Лечение светооблучением проходят с короткими интервалами до возвращения уровня билирубина в крови к нормальным значениям.
Если причины недуга связаны с ухудшением иммунитета, назначается иммуномодулирующая терапия. При воспалительных процессах в печени, дискинезии желчного пузыря или воспалении кишечника доктор может назначить противовоспалительные лекарства.
Эти препараты призваны помочь иммунной системе справиться с патологией. Наследственная гипербилирубинемия не оказывает выраженного негативного влияния на качество жизни.
Следует успокоить пациентов, которым поставили данный диагноз. При соблюдении определенных условий и пройдя правильное лечение, они могут вполне рассчитывать на нормальную жизнь. Достаточно лишь придерживаться щадящей диеты, отказаться от алкоголя и воздерживаться от значительных физических нагрузок.
источник
Появление признаков метеоризма не спутаешь ни с чем. Мучительное чувство распирания в животе ставит человека в неловкое положение и вызывает непреодолимое желание уединиться. Но и это не всегда быстро приводит к облегчению. Неприятный симптом может выступать спутником довольно серьезных заболеваний вплоть до онкологических.
В нормальном состоянии кишечные петли занимают определенный им природой объем. Они тесно «упакованы» в брюшной полости, и степень их свободы совсем невелика, иначе мы бы постоянно ощущали шевеление своих кишок.
Неприятное чувство и даже сильные боли при скоплении газов вызывает избыточное давление в просвете кишок, которое длится достаточно долго. Строение кишечника таково, что газам необходимо проделать длительный извилистый путь, прежде чем они найдут исход. Давление может стать причиной сильного спазма, так как меняет объем и форму кишечника, «вынуждая» его находиться в неестественном, «нефизиологичном» положении. Особые интерорецепторы, которыми густо усеяны изнутри кишки, реагируют на это, посылая сигналы, которые ЦНС трансформирует в болевые ощущения разной интенсивности.
Поскольку кишечник содержит определенное количество слизи, мельчайшие пузырьки газа заполняют и ее, превращая в субстанцию, похожую на пену. Обволакивая кишечные стенки, пена препятствует кишечному пищеварению, синтезу множества полезных веществ и даже ряда витаминов, и выделительной функции кишечной стенки (так называемому обратному всасыванию воды, солей и холестерина).
Главными поставщиками газов выступают гнилостные и (или) бродильные процессы в желудке и кишечнике. Как правило, их вызывает задержка содержащей углеводы пищи, которая выступает питательной средой для деятельности микроорганизмов в замкнутом объеме толстой кишки. Причинами застойных явлений выступают:
- большой объем пищи, съеденной в один прием;
- дефекты или деформации стенок органов ЖКТ, затрудняющие ее продвижение;
- нарушения нервной регуляции работы пищеварительной системы (вследствие наркоза, иных расстройств вегетативной нервной системы);
- малая подвижность человека, зачастую приводящая к фатальным последствиям, особенно частым у лежачих больных;
- длительный стресс, неврозы;
- дефицит пищеварительных соков (желудочного, панкреатического, желчи).
Желудок является своеобразным пищеварительным камертоном, задающим «тональность» всех пищеварительных процессов, а желудочный сок — главным катализатором всех пищеварительных ферментов. Без адекватной подготовки пищи в желудке невозможно нормальное всасывание полезных веществ и в тонком, и в толстом кишечнике, поэтому колебания кислотности играют такое значение.
Большое скопление газов, помимо резких режущих болей в разных частях брюшины (так называемых колик), не только тормозит поступательное движение пищевой массы, но и приводит к ее уплотнению за счет усиленного (обратного) всасывания жидкости. Так возникает запор и связанные с ним осложнения. Это, как правило, геморрой и интоксикация организма (головные боли, немотивированная слабость, потеря аппетита и веса). По принципу обратной связи плотные каловые массы требуют больших мышечных усилий для эвакуации. Таким образом, причина и следствие проблемы меняются местами.
Выраженный метеоризм способствует повышению внутрибрюшного давления, создающего дополнительную нагрузку на все органы брюшной полости. Подпирая снизу желудок, кишечные газы могут спровоцировать изжогу, отрыжку с горьким или гнилостным привкусом, нарушить отток желчи.
Крупные скопления кишечных газов могут ограничить движения диафрагмы и легких и повлиять на работу сердца, вызывая одышку и боли в грудине.
В зависимости от формы «выразительных средств» метеоризм разделяют на:
- алиментарный, связанный с несбалансированным питанием, злоупотреблением углеводами, заглатыванием воздуха;
- механический, при нарушении поступательного движения пищи вдоль ЖКТ (по причине спаек, опухолей, рубцов, объемных каловых камней);
- динамический, связанный с длительным спазмом участков кишечника;
- атонический (антипод динамического), который вызван чрезмерным расслаблением мышечного слоя кишечника;
- психогенный, возникающий на почве длительных стрессовых ситуаций;
- ферментативный, связанный с недостатком или несвоевременным выделением пищеварительных соков;
- дисбиотический, при изменении состава бактериальной флоры или синдроме раздраженного кишечника;
- циркуляторный, при нарушении кровоснабжения кишок, провоцирующими выпадение части их функций и возникновение воспалительных очагов.
Ни одна из перечисленных форм не встречается в чистом виде. Как правило, метеоризм у конкретного человека представляет собой сочетание некоторых из них, а классификация приводится, чтобы дать представление о многообразии его органических причин.
Говоря о терапии метеоризма, надо понимать, является ли он следствием временных нарушений работы кишечника, связанных с приемом пищи, или симптомом определенного заболевания. Задача врача — определить это заболевание.
Выраженный метеоризм, принявший длительный характер, требует системного обследования. По его результатам врач определяет схему лечения. В ходе опроса пациента и обследования врач выясняет следующие аспекты:
- наличие хронических заболеваний;
- какова способность кишечника усваивать лактазу, глютен, есть ли непереносимость какой-нибудь группы продуктов, вероятность аллергических реакций;
- каков уровень секреции пищеварительных желез, состояние слизистых;
- каков характер питания и образ жизни пациента;
- выявляет сопутствующие симптомы, имеющие ключевое значение для постановки правильного диагноза.
Лечение метеоризма всегда комплексное и проводится с учетом возможных противопоказаний.
Ситуативную помощь при метеоризме может оказать эспумизан, самый безопасный и эффективный препарат, показанный даже младенцам. Он «схлопывает» пузырьки» газа, внедренные в кишечную слизь и способствует их быстрому и надежному выведению. Такое же действие оказывают боботик и дисфлатил.
Смекта является эффективным адсорбентом, предотвращающим всасывание токсинов, скопившихся в просвете кишок. Энтеросгель — его достойная альтернатива.
Но-шпа (или ее аналоги типа дротаверина) — доступный и надежный спазмолитик. Ее назначают при резких схваткообразных болях, так как только она не искажает клинической картины при возможных осложнениях.
Комбинированные средства, такие, как метеоспазмил, панкреофлат, включают необходимые ферменты, а линекс способствует нормализации бактериальной флоры кишечника.
В случае, когда причиной выраженного метеоризма является ферментная недостаточность, диета приобретает особое значение. Ее щадящий характер заключается в том, что пищу готовят способом, максимально облегчающим ее усваивание и скорейшую эвакуацию из кишечника. Температура блюд должна быть сравнима с температурой тела.
Примерный состав дневного рациона:
- нежирные кисломолочные продукты;
- вязкая крупяная каша;
- первое блюдо в виде супа-пюре на воде или разведенном бульоне;
- отварное или рубленое мясо, рыба;
- чай или кофе с молоком.
Потребление сладостей, мучного, хлеба из высокосортной муки, крахмалистых сладких овощей, жареной и жирной пищи резко ограничивают. Важно полное исключение из рациона продуктов, которые гарантированно вызовут метеоризм (бобовых, редиса, белокачанной капусты, пива, кваса и всех газированных напитков).
В отсутствие противопоказаний растительная клетчатка может стать настоящим спасением человека, страдающего от избыточного скопления газов. В меню нужно включать отрубной хлеб и отруби, которые следует запивать большим количеством воды либо добавлять в салаты, каши и все первые блюда.
Введенные в умеренном количестве пряности не только добавляют пище пикантность, но и снижают газообразование.
Самым простым и проверенным средством облегчить последствия вздутия является прием ветрогонных чаев, приобретенных в аптеке.
Их можно приготовить самостоятельно. Наиболее эффективны в плане борьбы с метеоризмом тысячелистник, шалфей и зверобой. Их смешивают в любом сочетании по 1 ч.л. и запаривают стаканом крутого кипятка. Остывший настой следует процедить и принимать в течение дня перед едой по 100 мл.
Аптечная ромашка получила широкое признание как противовоспалительное и обеззараживающее средство. Она успешно подавляет гнилостные процессы. Ее сухие цветки также можно заваривать как чай из расчета 1 ст.л. на стакан кипятка или добавлять в любую сухую смесь трав.
Растительная терапия обычно включает прием настоев семян укропа, кориандра, фенхеля или тмина. Эфирные масла в их составе — действенное средство быстро купировать приступ боли или тяжелого чувства распирания.
Обратите внимание! Эфирные масла очень нестойки, поэтому не следует кипятить растительное сырье, в котором они содержатся, а также заготавливать настои впрок.
Немедикаментозным способом самопомощи при метеоризме являются специальные физические упражнения, стимулирующие брюшное дыхание и слабую моторику кишечника — наклоны, скручивания корпуса, группировки, а также самомассаж и йога. Укрепление мышц брюшной стенки не только поддержит кишечник, но и поможет избавиться от животика.
Среди малоизвестных методов лечения метеоризма есть и средства физиотерапии. Они заключаются в безболезненной электростимуляции кишечных рецепторов с целью усиления моторики. Такие средства имеют противопоказания и не затрагивают основной причины метеоризма.
Важно! Проблема метеоризма очень сложна и требует квалифицированного подхода. Нетрадиционные методы лечения здесь не работают: оценить степень риска может только врач.
Общими для всех профилактическими мерами при выраженном метеоризме являются:
- ограничение углеводов;
- обеспечение регулярности стула;
- физическая активность;
- соблюдение режима дня.
Индивидуально подобранный режим дня не только разумно «форматирует» время труда и отдыха, но и программирует организм на рефлекторное выделение пищеварительных ферментов в определенные часы, облегчает своевременное засыпание.
К ограничению углеводов следует подходить избирательно и рационально, с оглядкой на симптомы, сопутствующие выраженному метеоризму. Глюкоза является незаменимым источником энергии, катализатором большинства обменных процессов, поэтому полный отказ от нее невозможен. Но она должна поступать в пищеварительный тракт между основными приемами пищи и не в виде «легких» сахаров, а в составе свежих овощей и фруктов.
Исподволь снижая пищеварительную способность кишечника, избыток газов приводит к снижению питательной ценности съеденной пищи, а значит, к медленному истощению сил организма, снижению его способности сопротивляться инфекциям и другим неблагоприятным внешним факторам.
источник
- Боль в животе
- Вздутие живота
- Головная боль
- Головокружение
- Жжение в области анального отверстия
- Запор
- Зуд в области анального отверстия
- Изжога
- Мышечная слабость
- Недомогание
- Одышка
- Отрыжка
- Понос
- Потеря аппетита
- Раздражительность
- Рвотные позывы
- Тошнота
- Тяжесть в животе
- Урчание в животе
- Чувство распирания в животе
Метеоризм – развитие такого состояния основывается на скоплении большого количества газов в ЖКТ. Зачастую это происходит на фоне их избыточного образования или недостаточного выведения из организма. Вызвать развитие подобного расстройства может широкий спектр предрасполагающих факторов, которые практически во всех случаях связаны с протеканием гастроэнтерологических проблем. Тем не менее есть категория источников, которая никак не связана с наличием того или иного недуга.
Повышенный метеоризм будет сопровождаться признаками того заболевания, которое его вызвало. Наиболее часто такими симптомами выступают боли в желудке, появление характерного урчания в кишечнике и увеличение размеров живота.
Чтобы выяснить источник такого проявления пациенту потребуется пройти широкий спектр инструментальных процедур, которые дополняются лабораторными исследованиями и мероприятиями первичной диагностики.
Тактика того, как лечить метеоризм напрямую зависит от этиологического фактора, но в подавляющем большинстве случаев достаточно консервативных способов терапии.
В международной классификации заболеваний подобному расстройству присвоено собственное значение. Код по МКБ-10 – R14.
В норме в кишечнике здорового взрослого человека содержится от 200 до 900 миллилитров газа. В сутки выделяется примерно до 500 миллилитров, а наиболее частыми местами скопления считается дно желудка и кишечник.
О метеоризме говорят в тех случаях, когда происходит избыточное скопление газов, при этом в петлях этого органа его объёмы могут достигать трёх литров. В таких ситуациях количество эпизодов его выделения через прямую кишку может достигать тридцати и более раз, в то время как в норме это должно происходить не более двадцати раз.
Стать причиной появления сильного метеоризма может большое количество провоцирующих факторов, отчего их принято разделять на патологические и физиологические.
Первая категория причин представлена типичными заболеваниями, при которых наблюдается выражение подобного признака. К ним стоит отнести:
- патологическое влияние гельминтов, простейших и паразитов;
- кишечную непроходимость;
- патологии органов пищеварительной системы – наиболее часто наблюдается метеоризм при гастрите любой природы, дуодените, панкреатите, колите, энтероколите и желчнокаменной болезни;
- неврозы и психоэмоциональные нагрузки;
- дисбактериоз кишечника;
- протекание кишечных инфекций в острой форме;
- развитие постхолецистэктомического синдрома – подобное состояние развивается после перенесённой пациентом операции по удалению желчного пузыря;
- хронические запоры;
- недостаточную выработку гормонов поджелудочной железы;
- непереносимость лактозы или глютена;
- образование опухолей или спаек в прямой кишке. Сюда также стоит отнести повышенное выделение газов при геморрое, поскольку на фоне такой болезни появляются новообразования в виде наружных или внутренних геморроидальных шишек;
- синдром раздражённого кишечника;
- онкологическое поражение ДПК или других органов ЖКТ;
- цирроз печени алкогольной природы;
- воспаление лёгких у детей;
- стеноз или туберкулёз кишечника;
- перитонит;
- воспалительный процесс в брюшине.
Физиологические причины метеоризма представлены:
- заглатыванием большого количества воздуха во время потребления пищи;
- нерациональным питанием, при котором основу меню человека составляют трудноусвояемые углеводы;
- бесконтрольным применением лекарственных препаратов, передозировка которыми приводит к возникновению подобного расстройства. Наиболее часто это происходит на фоне злоупотребления антибактериальными веществами;
- привычкой запивать пищу газированными напитками, не только сладкими, то также квасом, пивом и шампанским.
Очень часто происходит выражение подобного признака после еды, что обуславливается потреблением в пищу следующих ингредиентов:
- бобовые культуры;
- грибы и любые разновидности капусты;
- лук, чеснок и артишоки;
- редис, репа и редька;
- жирное молоко и кисломолочная продукция;
- груши и виноград, яблоки и персики;
- свежая выпечка и кондитерские изделия;
- цельнозерновые продукты;
- мороженое и твёрдый сыр;
- каши, за исключением рисовой.
Сюда также стоит отнести все продукты, обогащённые клетчаткой и крахмалом, поскольку они способствуют развитию процессов брожения в кишечнике.
Отдельно стоит отметить про причины метеоризма кишечника у женщин — любые гормональные нарушения приводят к повышенному газообразованию и вздутию живота, например, очень часто развивается подобное состояние во время климакса или в период вынашивания ребёнка. Более того, метеоризм у беременных наблюдается как на ранних, так и на поздних сроках внутриутробного развития плода.
Совершенно безобидным явлением считается появление подобного признака у грудничков – в таких случаях его возникновение связано с несовершенством детской пищеварительной системы. Однако стоит отметить, что это касается лишь тех ситуаций, когда отсутствуют дополнительные клинические признаки.
Метеоризм у детей старшего возраста формируется на фоне вышеуказанных причин или пристрастия к вредным привычкам, а именно выкуриванию сигарет.
На фоне того, что в подавляющем большинстве случаев метеоризм кишечника имеет патологическую природу, то естественно, что он не будет составлять полную картину протекания того или иного недуга.
Основными дополнительными симптомами принято считать:
- распирание и ощущение тяжести в животе;
- появление характерного урчания;
- газовую колику, которая представляет собой приступообразную боль, имеющую тип схваток;
- тошноту, дополняемую частыми рвотными позывами – лишь в некоторых случаях рвота приносит облегчение состояния. При тяжёлом протекании какого-либо гастроэнтерологического недуга в рвотных массах могут присутствовать патологические примеси;
- снижение аппетита или полное отвращение к пище, в особенности к жирным блюдам или молочной продукции;
- отрыжку и изжогу;
- вздутие живота или кишечника;
- нарушение ЧСС;
- расстройство сна;
- головные боли и головокружения;
- раздражительность и частую смену настроения;
- мышечную слабость;
- общее недомогание и снижение работоспособности;
- одышку не только при физической нагрузке, но и в состоянии покоя;
- расстройство акта дефекации, что может выражаться в обильной диарее или запорах, а также в чередовании подобных признаков;
- повышение температуры тела;
- зуд и жжение в области анального отверстия;
- приобретение вынужденного положения тела, чаще коленно-локтевого, для снижения интенсивности выраженности некоторых симптомов.
Пациентам необходимо учитывать, что вышеуказанная симптоматика, дополняющая выраженный метеоризм, является наиболее распространённой, что не исключает возможность присутствия иных клинических признаков.
В случаях возникновения одного или нескольких упомянутых выше симптомов необходимо проконсультироваться у гастроэнтеролога. Именно этот специалист сможет не только выяснить причину, но и определить, как избавиться от метеоризма у того или иного пациента.
Диагностирование основывается на комплексном подходе и включает в себя:
- изучение истории болезни пациента;
- анализ жизненного анамнеза человека – наравне с предыдущей манипуляцией, в некоторых случаях это позволит установить наиболее характерный этиологический фактор, будь то хроническое заболевание ЖКТ или непереносимость какого-либо продукта, отчего возникает метеоризм после еды;
- тщательный физикальный осмотр, который, прежде всего, направлен на пальпацию и перкуссию передней стенки брюшной полости. Помимо этого, включает в себя измерение температуры, АД и ЧСС. Иногда может понадобиться пальцевое исследование прямой кишки;
- детальный опрос больного – для выяснения того, какие признаки дополняют клиническую картину метеоризма;
- общеклинический и биохимический анализ крови – для поиска характерных особенностей, присущих протеканию воспалительного, инфекционного или иного патологического процесса;
- общий анализ мочи и микроскопическое изучение каловых масс;
- рентгенографию как с применением контрастного вещества, так и без него;
- гастроскопию и колоноскопию;
- ректороманоскопию и УЗИ;
- дуоденальное зондирование;
- биопсию – при подозрении на онкологию;
- КТ и МРТ.
После того как будут проведены все диагностические мероприятия и изучены их результаты, гастроэнтеролог либо направит пациента на обследование к другим специалистам из более узких областей медицины, либо приступит к устранению подобного расстройства у ребёнка или взрослого.
Причины и лечение метеоризма у взрослых или пациентов иной возрастной категории – это два фактора, напрямую зависящих друг от друга.
Если такое проявление было вызвано протеканием какой-либо болезни, то терапия будет носить индивидуальный характер, и может включать в себя как консервативные, так и хирургические методики.
В случаях появления метеоризма после еды или на фоне передозировки медикаментами специфического лечения не требуется. Достаточно лишь соблюдать правила питания, назначенные лечащим врачом, а также полностью отказаться от того или иного препарата.
Симптоматическая терапия, направленная лишь на ликвидацию такого симптома, может быть осуществлена при помощи:
- лекарственных средств, кроме тех, что вызвали подобный признак;
- народных средств медицины.
Наиболее эффективные препараты от метеоризма представлены:
- пеногасителями – «Эспумизан», «Антифлат Ланнахер», «Дисфлатил» и «Боботик»;
- энтеросорбентами – белый или чёрный активированный уголь, «Полифепан», «Смекта», «Неосмектин», «Энтегнин» и «Диосмектит»;
- спазмолитиками – «Но-Шпа», «Спазмол», «Бускопан», «Спазмонет» и др.;
- комбинированными веществами – «Панкреофлат», «Метеоспазмил» и «Пепфиз».
Лечение метеоризма народными средствами предполагает применение:
- имбиря и мяты;
- валерианы и фенхеля;
- укропной воды;
- семян моркови;
- мелиссы и чеснока;
- полыни и тмина.
Стоит отметить, что лечение метеоризма при беременности и у детей осуществляется под строгим контролем лечащего врача, поскольку не все медикаменты и нетрадиционные методики терапии разрешено использовать для пациентов таких категорий.
Для предупреждения появления повышенного газообразования и вздутия живота у мужчин и женщин, необходимо придерживаться следующих несложных правил:
- полностью отказаться от вредных привычек;
- свести к минимуму потребление продуктов, способствующих метеоризму;
- принимать только те лекарства, которые выписал клиницист;
- своевременно лечить заболевания, в клинической картине которых есть подобное проявление и не допускать их хронизации;
- регулярно проходить полное медицинское обследование.
Сам по себе постоянный метеоризм не является угрозой для жизни человека. Однако нередко избавившись от него, последующего лечения первопричинного фактора не происходит, что чревато развитием осложнений.
источник
Выраженный метеоризм характеризуется повышенным скоплением газов в кишечнике или желудке. Состояние может вызвать разные клинические расстройства, физические и эстетические неудобства. Проявляется болезнь флатуленцией и вздутием живота. При нормальном состоянии у взрослых лиц в пищеварительном тракте имеется около 0,9 л газа, который образуется в итоге жизнедеятельности микробов. За день из кишечника выходит около 0,7 л газов. При выраженном метеоризме показатель достигает до 2,5л и более.
Флатус – выброс из кишечника газа сопровождается сфинкетральным резонансом, чем обусловлен звук при флатуленции. Чрезмерная флатуленция является признаком нарушения органов жкт. Нарушение может сопровождаться тошнотой, распиранием в животе, отрыжкой, чувством тяжести, болевыми ощущениями, обильным выделением пищеварительных газов. Запор может чередоваться диареей.
В некоторых случаях выраженный метеоризм может стать причиной нарушения сердечного ритма, жжения в области сердца, раздражительности, общей слабости и бессонницы.
Лечение метеоризма проводится путем корректировки рациона питания. Применяют также поглощающие средства, эффективны также средства народной медицины.
Кишечные петли в нормальном состоянии занимают определенный объем. Они тесно расположены в брюшной полости, и степень их свободы невелика. При скоплении газов, которое выявляется чувством дискомфорта и даже сильными болями образуется избыточное давление в просвете кишок, которое длится достаточно долго. За счет строения кишечника, скопленные газы проделывают длительный и извилистый путь, пока находят исход. Давление в просвете кишок может вызвать спазм, поскольку под его влиянием меняются объем и форма кишечника, что приводит к нарушению его положения. Изнутри кишечник усеян специальными интерорецепторами, реагирующими на нефизиологическое положение кишечника посылающими сигналы, которые цнс превращает в болевые ощущения разной интенсивности.
Кишечник содержит определенное количество слизи, мельчайшие пузырьки газа заполняют и ее, превращая в субстанцию, напоминающую пену. Пена обволакивает стенки кишечника, таким образом перебивая кишечное пищеварение, синтез многих полезных элементов и витаминов, а также выделительную функцию кишечной стенки.
Метеоризм характеризуется выделением большого количества пищевых газов, однако, не считается самостоятельным заболеванием. При выраженном метеоризме происходит выделение около 3 л газов в день. Появляется болезнь у пациентов с патологиями в функционировании жкт.
Иногда признаки выраженного метеоризма появляются после застолья. Человек после обильной еды и использованного питья ощущает вздутие живота, резкую боль в желудке.
Причины возникновения выраженного метеоризма у взрослых разные. Патологическое состояние может возникнуть как под влиянием внешней среды, так и в результате нарушений пищеварительной системы.
К причинам развития метеоризма относятся:
- Нарушение ферментативной системы. Сбой синтезирования ферментов приводит к тому, что в участок жкт попадают частицы непереваренной еды. Это провоцирует брожение и гниение в желудке и, в конечном итоге, вздутие живота. Ферментативная недостаточность может быть последствием и неправильного питания.
- Дисбактериоз. При нормальном состоянии микрофлоры кишечника часть пищевых газов поглощается бактериями. Когда они отсутствуют, процесс поглощения не происходит, что приводит к метеоризму. Дисбактериоз в большинстве случаев появляется в результате нарушения режима питания.
- Послеоперационный период. Выраженный метеоризм часто появляется после хирургического вмешательства в полости живота. В основном наблюдается снижение моторики пищеварительных органов. В результате еда застаивается в желудке, вызывая вздутие. Запущенность состояния может привести к новой операции.
- Болезни пищеварительных органов. Патологические изменения, нарушение пищеварения, воспалительные процессы органов данной системы приводят к возникновению метеоризма.
- Нездоровое питание. Регулярное употребление тяжелой пищи, злоупотребление соленой, жирной и жареной едой может стать причиной появления метеоризма. Из рациона следует исключить продукты, вызывающие повышенное газообразование.
- Стрессовые состояния. Метеоризм может появиться в результате нервных расстройств. Для устранения патологии используют седативные препараты.
- Возрастной метеоризм. Проблема может быть обусловлена возрастом пациента (более 65 лет). Метеоризм возникает в результате атрофии мышц кишечника.
- Беременность. При пережатии кишечника маткой у многих женщин появляется метеоризм. Состояние приводит к замедлению процесса пищеварения, что негативно влияет на рост плода и на состояние самой беременной, поскольку через кровоток в организм не поступает необходимое количество витаминов и полезных веществ.
Метеоризм может развиваться на фоне разных заболеваний:
- Холецистита. Заболевание протекает сбоем функционирования дпк и нарушением оттока желчи.
- Гастрита. Симптомы гастрита проявляются в результате изменения кислотности желудочного сока. Нарушение приводит к сбою процесса расщепления белков.
- Панкреатита. Воспаление поджелудочной железы вызывает ферментативное нарушение, несварение еды и повышение газообразования в кишечнике.
- Дуоденита. Патология вызывает в кишечнике брожение, что приводит к появлению метеоризма.
- Колита. Нарушение микрофлоры кишечника приводит к патологическому состоянию.
- Кишечной непроходимости. Патологическое состояние появляется в результате нарушения двигательной активности органа. Причиной кишечной непроходимости у взрослых могут быть паразиты, новообразования, в отдельных случаях — инородные тела.
Метеоризм часто сопровождает синдром раздраженного кишечника, цирроз печени, стеноз, туберкулез кишечника, перитонит, энтерит и диверкулит. Патологическое скопление газов может быть вызвано бесконтрольным приемом лекарственных средств (антибактериальных препаратов), привычкой запивать еду газированными напитками, пивом.
Вздутие может появляться вследствие задержки, содержащей углеводы пищи, которая выступает питательной средой для жизнедеятельности микроорганизмов в замкнутом объеме толстой кишки. Причинами такого состояния могут стать переедание, дефекты или деформации стенок органов жкт, нарушение нервной регуляции жкт, ограниченная подвижность человека (особенно лежачих больных), нехватка пищеварительных соков.
У грудничков метеоризм может проявляться в результате несовершенства детской пищеварительной системы.
Патологическое скопление газов сопровождается резкими болевыми ощущениями в разных участках брюшины, тормозит поступление пищевой массы, а также приводит к ее уплотнению за счет обратного всасывания жидкости. В результате такого состояния возникают запоры и осложнения, связанные с ним. Больной начинает жаловаться на признаки интоксикации организма, в частности, на головные боли, слабость, потерю аппетита, снижение веса. Часто в результате хронических запоров возникает геморрой.
Выраженный метеоризм приводит к повышению внутрибрюшного давления, что чревато появлением нагрузки на все органы брюшной полости. Подпирая снизу желудок, кишечные газы вызывают изжогу с горьким или гнилостным привкусом, нарушается отток желчи.
Массивные скопления кишечных газов часто снижают двигательную функцию диафрагмы и легких, нарушая работу сердца, что выявляется одышкой и болью в грудной клетке.
Вздутие и повышенное газообразование могут выявляться также:
- Распиранием и чувством тяжести в животе;
- Появлением специфического урчания;
- Газовой коликой;
- Тошнотой и рвотными позывами. При тяжелом течении заболевания в рвотных массах могут появиться примеси слизи или крови;
- Снижением аппетита или отвращением к еде, особенно к молочным изделиям и жирным блюдам;
- Отрыжкой и изжогой;
- Нарушением частоты сердечного пульса;
- Головными болями, головокружением, нарушением сна;
- Раздражительностью и частой сменой настроения;
- Мышечной слабостью, снижением трудоспособности;
- Нарушением акта дефекации;
- Повышением температуры тела;
- Зудом и жжением в зоне заднего прохода;
- Вынужденной позой, чаще коленно–локтевой, для снижения интенсивности и выраженности определенных симптомов.
Реакции химических веществ в совокупности с бактериальным метаболизмом приводят к образованию газа внутри просвета кишечника.
Начальное формирование химического вещества, входящего в состав кишечного газа, происходит в верхних участках тонкого кишечника при взаимодействии желудочного сока и щелочной среды кишечника. Образованное соединение приводит к выделению углекислого газа. Часть углекислого газа всасывается в сосуды, а оставшаяся часть поступает в толстый кишечник, откуда эвакуируется через анус.
Жизнедеятельность бактерий, обитающих в толстом кишечнике, также обеспечивает выделение различных веществ, которые участвуют в образовании кишечного газа. К таким веществам относятся водород, метан, аммиак, сероводород, меркаптан и углекислый газ.
Дополнительное соединение веществ, участвующее в газообразовании, появляется в случае поступления неусвоенной пищи в толстый кишечник. В результате образуются индол, скатол, соединения которых становятся причиной неприятного запаха при флатуленции.
Метеоризм в кишечнике проявляется сильными распирающими болями в области живота, которые внезапно появляются и также внезапно исчезают. Болевые ощущения появляются в желудке, фиксируется увеличенные газоотведения. У мужчин и женщин признаки идентичны.
Возникшая боль исчезает с отхождением газов. Возможно, чередование диареи и запора, появление тошноты, мигрени, бессонницы, слабости, снижение аппетита.
Для лечения патологии используются спазмолитики, при инфекциях в кишечнике, сопровождающихся метеоризмом, назначают ацилак, линекс, хелак форте.
Когда метеоризм появляется в результате недостаточности желчной секреции, по причине нарушений в работе печени, состояние определяют, как выраженный метеоризм печени.
Повышенное газообразование часто проявляется при циррозе, когда пораженный орган не в состоянии секретировать желчь должным образом. Дефицит желчи приводит к неполному усвоению жиров, чем и объясняется появление метеоризма после еды.
Заболевание протекает специфичной симптоматикой:
- Портальной гипертензией;
- Варикозным расширением вен пищевода;
- Кожным зудом;
- Слабостью, снижением трудоспособности;
- Увеличением органа в размерах;
- Повышением температуры тела;
- Тошнотой, рвотой;
- Чувством горечи во рту;
- Желтушностью кожи и слизистой;
- Болями в суставах;
- Метеоризмом.
Выраженный метеоризм у взрослых в большинстве случаев проявляется в результате нарушений пищеварительного тракта или заболеваний органов жкт. Метеоризм у взрослых развивается также в итоге неправильного питания, использования газированных напитков, алкоголя, вследствие переедания, при перестройке гормонального баланса, на фоне возрастных изменений.
Состояние, вызванное нарушением питания, нормализуется путем корректировки рациона. При развитии повышенного газообразования по причине инфекции кишечника или поражения органов пищеварительной системы лечение начинают с устранения причины появления метеоризма, после состояние стабилизируют диетой, приемом бифидобактерий, прокинетиков, пробиотиков.
Метеоризм у детей отличается от патологического состояния, развивающегося у взрослых.
Основными симптомами выраженного метеоризма у детей являются ощущение тяжести и появление внутреннего давления в животе, спастические боли и увеличение размера живота. Состояние выявляется также икотой, неприятной отрыжкой, повышенным потоотделением. При успешном отхождении газов все перечисленные симптомы перестают беспокоить.
Когда повышенное газообразование начинает беспокоить грудничка, малыш во время кишечных колик капризничает, подергивает ножками, беспрестанно плачет. Иногда появление метеоризма связано с недавним кормлением, причем чаще всего это происходит вечером или ночью.
Метеоризм у месячного ребенка — довольно частое явление. Примерно от рождения до 5 месяцев пищеварительный тракт ребенка приспосабливается к перевариванию пищи. За этот период формируется кишечная микрофлора, стабилизируется процесс выработки ферментов. Очень часто несовершенная система пищеварения не справляется с патогенной флорой, что приводит к развитию дисбактериоза с повышенным газообразованием и кишечными спазмами.
У детей грудного возраста часто причиной появления повышенного газообразования становится заглатывание воздуха в период кормления.
Для предупреждения скопления газов в кишечнике необходимо после кормления придать ему вертикальное положение до отрыгивания скопившегося воздуха. Обычно это происходит в течение 20 минут.
У ребенка, которого кормят материнским молоком, метеоризм может появиться в результате нарушения рациона мамы. Некоторые компоненты, входящие в состав продуктов, вместе с молоком, попадают в организм малыша, вызывая колики и газы.
Причиной повышенного газообразования у малыша, получающего искусственное питание, являются:
- Некачественная смесь, несоответствие использованной смеси возрасту ребенка или непереносимость организма данной смеси;
- Непереносимость лактозы.
В таких случаях педиатр рекомендует заменить смесь на другую.
Метеоризм у годовалого ребенка не связан с несовершенством пищеварительного тракта и стабилизацией ферментальной активности организма. На данном этапе жизни у ребенка увеличивается объем желудка и развивается кишечник.
Повышенное газообразование в этом возрасте связано с погрешностями питания, когда ребенок дегустирует взрослую еду, или малой двигательной активностью и эмоциональной возбудимостью.
Метеоризм у детей в возрасте 3 лет возникает довольно редко. Появление газов у ребенка в основном связано с употреблением большого количества сладкого, фруктов. Метеоризм у ребенка данной возрастной категории может появиться также в результате сочетания углеводистой и белковой пищи. Другими причинами появления скопления газов в кишечнике у ребенка являются дисбактериоз или другие недуги жкт. Диагностированием и назначением лечения должен заниматься врач.
Метеоризм у детей 5 лет появляется в основном в процессе расширения рациона питания. Составить детское меню необходимо с учетом разрешенных и запрещенных детям продуктов питания. Режим принятия еды должен быть четким, ребенку необходимо обеспечить 5-разовое питание с нормальными порциями, переедание и перекусы между приемами еды вредны для здоровья.
У детей 6-10 лет особое значение имеет психологический фактор. Именно на этот период приходится детский возрастной кризис. Дети в этот момент особенно подвержены неврозам, которые влияют на функционирование пищеварительного тракта.
Метеоризм у детей в возрасте 8 и 10 лет часто связано с нарушением режима питания, чрезмерным употреблением чипсов, бургеров, газировки.
Повышенное газообразование, развивающееся в результате воспаления поджелудочной железы (панкреатит), приводит к патологическим изменениям органа, проявляющимся отеком и деформацией железы.
Нормальная ткань поджелудочной железы замещается фиброзной, которая практически не содержит живых клеток. Структурные изменения в органе приводят к снижению секреции пищеварительных ферментов, в состав которых входит панкреатический сок. Нехватка панкреатического сока провоцирует торможение расщепления и переваривания еды, в результате чего появляется выраженный метеоризм.
Патологическое состояние выявляется:
- Болями в эпигастральной зоне;
- Икотой, отрыжкой;
- Тошнотой, рвотой;
- Запором или поносом;
- Вздутием живота;
- Флатуленцией.
В зависимости от механизма развития заболевания выделяют определенные формы повышенного газообразования:
- Алиментарная. Развитие патологического состояния связано с нерациональным питанием, когда в ежедневном меню преобладают углеводы, а также с заглатыванием воздуха.
- Механическая. Проявляется вследствие механических нарушений выделительной функции кишечника. Нарушение прохождения пищевого комка может быть обусловлено наличием спаек, опухолей, рубцов, крупных каловых камней.
- Динамическая. Возникает данная форма патологии в итоге продолжительного спазма участков кишечника.
- Атоническая. Является антиподом динамического вида и проявляется в результате чрезмерного расслабления мышечного слоя кишечника.
- Психогенная. Возникает этот вид метеоризма на фоне длительных стрессовых состояний, в большинстве случаев у лиц с повышенной психоэмоциональной реакцией.
- Ферментативная. Скопление газов фиксируется в результате дефицита или несвоевременного выделения пищеварительных соков.
- Дисбиотическая. Проявляется данная форма патологии при изменении состава бактериальной флоры или на фоне синдрома раздраженного кишечника.
- Дигестивная. Метеоризм проявляется вследствие нарушения процесса пищеварения.
- Высотная. Повышенное газообразование связано с низким атмосферным давлением.
- Циркуляторная. Данная форма развивается в результате нарушения кровоснабжения кишок, что приводит к потере части их функций и образованию воспалительных очагов.
Лечение выраженного метеоризма проводится после диагноза. Врач начинает осмотр с личной беседы с больным для уточнения клинической картины. При простукивании живота фиксируется усиление тимпанического звука. С целью точного диагностирования назначаются:
- h2 — дыхательный тест, для определения аномального роста бактерий, гиполактазии;
- Анализы крови, мочи, для уточнения наличия воспалительных процессов;
- Анализ кала, при нарушении пищеварительного тракта с помощью микроскопического исследования обнаруживаются йодофильная флора, мышечные волокна, соединительная ткань и крахмальные зерна;
- УЗИ, мрт для диагностирования заболеваний внутренних органов;
- Консультации психиатра, кардиолога, инфекциониста, пульмонолога (при необходимости);
- Определение функции всасывания, в частности, тест с d-ксилозой, а также определение жира в каловых массах.
Диагностирование позволяет выяснить наличие хронических заболеваний, степень усвояемости кишечником лактозы, глютена, аллергические реакции на определенные продукты, уровень секреции пищеварительных желез, оценивать состояние слизистых оболочек органов жкт.
Лечение выраженного метеоризма организуется поэтапно. Проводится лечение заболеваний, вызывающих метеоризм, назначается диета. После проводится терапевтический курс, направленный на лечение нарушений биоценоза кишечника, восстановление двигательных нарушений и устранение скопления газов из кишечного просвета.
Применение лекарственных средств для лечения метеоризма необходимо, в курс лечения включают следующие препараты:
- Эспумизан. Способствует выводу газов из кишечника. Разрешается применять как для лечения взрослых, так и для детей;
- Мотилиум. Лекарственное средство устраняет процессы брожения в организме. Назначается в форме таблеток и суспензий;
- Энтеросгель. Средство впитывает в себя все бактерии, вирусы, газы, которые вызывают нарушение функциональности пищеварительного тракта;
- Боботик. Препарат выводит из организма излишние газовые скопления и нормализует перистальтику кишечника;
- Дюфалак. Средство оказывает слабительное воздействие, активизирует перистальтику, поддерживает размножение полезных бактерий в кишечнике. Допускается применение для лечения детей;
- Линекс. Препарат способствует выводу газов из организма. Прием медикамента имеет профилактическое значение (предупреждает развитие дисбактериоза);
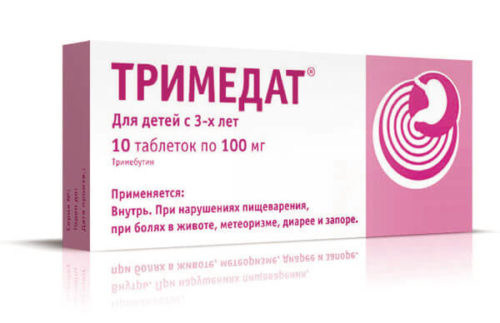
- Тримедат. Медикамент нормализует функционирование жкт и физиологию кишечника.
Для лечения метеоризма используются поглощающие средства, как белая глина, активированный уголь в больших дозах, полифепан, полисорб, диметикон.
Диета при метеоризме является неотъемлемой частью терапевтического курса лечения. Особое значение приобретает разработка специальной системы питания при ферментативной недостаточности.
Диета, назначенная при метеоризме, имеет щадящий характер. Требуется использование пищи в отварном, тушеном и запеченном виде, что позволяет облегчить ее усвоение и быструю эвакуацию из кишечника. Вся принятая еда должна быть теплой, но не горячей или холодной.
В меню рекомендуется включить нежирные виды кисломолочных изделий, слизистые каши из разных круп, супов – пюре на воде или на разведенном водой бульоне, отварное или рубленое диетическое мясо, нежирные сорта рыбы в отварном виде, чай или кофе с молоком.
Необходимо ограничить использование сладостей, мучного, белого хлеба, крахмалистых сладких овощей, жирной и жареной пищи. Запрещается употребление продуктов, вызывающих метеоризм, в частности, бобовых, редиса, белокочанной капусты. Не допускается использование газированных напитков, пива, кваса.
Если не имеются противопоказания, связанные с сопутствующими заболеваниями, рекомендуется использование отрубного хлеба и отрубей, которые можно добавить в салаты, каши и все первые блюда. Растительная клетчатка помогает избавиться от избыточного скопления газов и нормализовать процесс пищеварения. Принимать еду нужно несколько раз в день, маленькими порциями, что предотвратит появление метеоризма и поможет восстановить нормальное состояние пищеварительного тракта.
Народные способы довольно эффективны для лечения выраженного метеоризма. Ветрогонным воздействием обладают многие целебные растения и травы.
Требуется взять 1ст. Л. Цветков ромашки и залить 200 мл кипятка. Полученный состав нужно настаивать 30 минут. Принимать следует по 100 мл перед едой два раза в день.
Эффективны также клизмы с отваром ромашки. В 2 л воды добавляют стакан отвара ромашки. Повторять клизмы следует 3 дня подряд. Повторить процедуру разрешается раз в 3 месяца.
Зелень петрушки следует залить кипятком и настаивать в течение 8 часов. После следует смешать полученный настой с минеральной водой в пропорции 1: 3. Принимают настой на голодный желудок по полстакана за прием.
Кислое яблоко, чернослив и курагу нужно тушить в кукурузном масле 10 минут. Затем в состав следует добавить потертую на терке свеклу и 1 ст. Л. Сахара. Доведя до кипения, смесь снимают с огня, ждут, пока остынет. Полученную массу разливают в банку и хранят в холодильнике. Употреблять нужно по 2ст. Л. Во время завтрака.
100 г очищенных грецких или кедровых орехов и один небольшой лимон вместе с кожурой нужно измельчить в блендере. В полученный смесь следует добавить 30 г глины и немного меда, хорошо смешать. Полученную массу можно долго хранить в холодильнике, употреблять следует по 1ст. Л. Перед едой, 2 раза за сутки.
2 чайные ложки семян укропа нужно заливать 200 мл кипятка и настаивать полученный состав в течение 30 минут. Принимать напиток нужно после фильтрования, в три приема за день.
К нетрадиционным способам лечения относятся как рецепты народной медицины, так и дыхательные упражнения, йога, цель которых — предупреждение нарушений пищеварения и устранение избыточного газообразования.
- Для снятия вздутия живота и устранения газов полезно использование чая, приготовленного специальным рецептом. Нужно взять пакетик зелёного чая, 1 ст. Л. Цветков ромашки и щепотку чабреца. Состав следует залить кипятком и настаивать 10 минут. Принимать нужно в теплом виде, не горячем.
- Полезен также имбирный чай, который снимает спазмы, повышает иммунитет и предупреждает скопление газов в кишечнике. Используют также чаи из лаврового листа, перечной мяты, которые имеют идентичный с имбирным чаем эффект.
- Для снятия вздутия и газов полезен лимон. При выраженном метеоризме советуется употреблять лимонную кожуру, чтобы в кишечнике образовалось меньше газов.
- К способам нетрадиционной медицины относятся и упражнения для снятия вздутия живота. Выполнять их можно ежедневно, в качестве профилактики или в случае скопления газа, для облегчения состояния.
- Первое упражнение заключается в подтягивании бедер к туловищу. Ноги при этом обхватываются руками. Рекомендуется полежать в такой позе 1-2 минуты и делать упражнение несколько раз в день. Помогает нормализовать моторику желудка.
- Второе упражнение выполняется лежа на полу. Требуется сгибать ноги в коленях, ладони должны быть на животе. При вдохе нужно сдержать дыхание несколько секунд (около 7 секунд) ладонями осуществляя за это время поглаживающие движения навстречу друг другу. При вдохе следует ослаблять нажим и выдувать живот. При выдохе нужно несильно вдавливать область кишечника руками. Повторять упражнение нужно 5 – 7 раз. Советуется сочетать лечебную гимнастику с использованием целебного чая или отвара из лекарственных трав.
Для предупреждения развития метеоризма нужно корректировать рацион и питаться согласно режиму дня. В меню нужно ограничить количество углеводов. В рационе должны присутствовать свежие овощи и фрукты, если имеются конкретные противопоказания к употреблению их в свежем виде, рекомендуется использовать овощные или фруктовые пюре, супы. Необходимо следить за регулярность стула, используя для этого как народные средства, так и лекарственные препараты. Часто скопление газов в кишечнике связано с малоподвижным образом жизни. За день необходимо обеспечить организму определенную физическую активность. Полезны прогулки, ходьба, велосипедный спорт и плаванье.
Для предупреждения развития метеоризма и нарушения пищеварительного тракта необходимо своевременно лечить заболевания органов пищеварительной системы, соблюдать правила сбалансированного питания и сокращать количество продуктов, вызывающих газообразование. Двигательная активность и правильное сочетание отдыха и труда также направлены на предупреждение патологических состояний, связанных с процессом пищеварения.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о выраженном метеоризме в комментариях, это также будет полезно другим пользователям сайта.
Болею гастритом уже давно. Периодически возникают проблемы с пищеварением, особенно когда ем в спешке или нервничаю. Использую для облегчения состояния эспумизан. Быстро снимает газы, помогает за короткий счет вернуться к работе и повседневной жизни.
У меня метеоризм появляется на фоне обострения холецистита. Нарушается процесс пищеварения, что и приводит к скоплению газов в кишечнике. Состояние довольно неприятное, к болям и симптомам основной болезни плюсуются вздутие живота, распирание. Для предупреждения патологии соблюдаю строгую диету, из рациона исключила все продукты, вызывающие газы. Питаюсь дробно, маленькими порциями. Принимаю отвар ромашки, помогает и чай с перечной мятой.
источник