Согласно исследованию инфекция вируса гепатита B (ВГВ) является основной причиной первичного рака печени и связанной с ней смертности во всём мире. Исследование из северного Китая, опубликованное в Международном журнале инфекционных заболеваний, показывает, что влияние ВГВ может быть даже недооценено в некоторых регионах.
Кристина Фитцморис (Вашингтонский университет, Сиэтл, США) и другие участники исследования рака молочной железы в рамках исследования «Глобальное исследование проблем заболеваний» исследовали данные из реестров смертей и рака из 195 стран и обнаружили, что было зарегистрировано 854 000 случаев заболевания раком печени и 810 000 смертей в 2015 году.
Инфекция ВГВ была основной причиной рака печени, на который приходилось 32% случаев, за ним следует алкоголь (29%), вирус гепатита С (ВГС, 23%) и другие этиологии, включая неалкогольный стеатогепатит и афлатоксины (16%).
Такая же картина наблюдалась при смертности от рака печени, при этом ВГВ составлял 33% смертей, алкоголь 30%, ВГС 21% и другие причины 16%, что объясняло оставшуюся смерть.
Наблюдались заметные различия между регионами и странами в отношении вклада инфекции ВГВ в смертность от рака печени. Например, только 6% смертей в Южной Латинской Америке можно отнести к ВГВ по сравнению с 45% в Западной Африке к югу от Сахары и в Андской Латинской Америке. По странам доля смертей от рака печени, связанных с ВГВ, варьировалась от 4% в Мексике до 60% в Гамбии.
Аналогичные вариации наблюдались и для других этиологических факторов, включенных в исследование.
Исследователи также сравнили случаи заболевания печени в период с 1995 по 2015 год, обнаружив увеличение количества на 75%, главным образом, из-за изменения возраста и размеров населения.
В заключение, Фитцморис и др. пишут, что их результаты показывают, что «большинство случаев рака печени можно предотвратить путем вакцинации, противовирусного лечения, безопасного переливания крови и инъекций, а также сокращение чрезмерного употребления алкоголя».
Второе исследование касалось аналогичной проблемы, но основное внимание было уделено влиянию только вирусных этиологических факторов на первичный рак печени в северных районах Китая.
Команда из Китайской академии медицинских наук и Медицинского колледжа Пекинского союза в Пекине определила 2172 пациентов, получивших гистологически подтвержденный диагноз первичного рака печени в их учреждении в период с 2003 по 2014 год. Большинство (83,9%) имели гепатоцеллюлярную карциному (ГЦК).
Большинство (86,0%) пациентов 1823 с ГЦК имели положительный ответ на серологические маркеры, обозначающие ВГВ-инфекцию, в частности положительный или отрицательный характер поверхностного антигена гепатита B (HBsAg) наряду с наличием антител против основного антигена ВГВ (анти-HBc). Только 2,5% случаев имели серологические признаки заражения только ВГС, в то время как у 6,7% были выявлены коинфекция и 4,8% — отрицательный результат для серологических маркеров ВГВ или ВГС.
Существенная доля пациентов с ГЦК была анти-HBc-положительной в отсутствие HBsAg, у 18,2% и 70,3% из них имели обнаруживаемую ДНК ВГВ сыворотки, что свидетельствует об активной репликации ВГВ и скрытой инфекции, говорят Чунфенг Ку и со-исследователи.
Они указывают, что в целом ВГВ-инфекция является основным этиологическим фактором по крайней мере на 85-90% случаев ГЦК, что говорит о том, что «вклад ВГВ-инфекции в ГЦК в Китае ранее был недооценен, скорее всего, из-за непризнанного статуса скрытого ВГВ инфекции среди HBsAg-отрицательных случаев ГЦК».
Ку и другие исследователи говорят, что с момента начала универсальной вакцинации от ВГВ в 2002 году серопревалентность HBsAg снизилась до менее 1% у детей младже 5 лет.
Но, как показали исследования, большинство взрослых китайцев не были вакцинированы от ВГВ в младенчестве. Следовательно «эффект антивирусной терапии при уменьшении заболеваемости раком печени среди населения в целом, особенно ГЦК, следует тщательно отслеживать».
источник
В последние десятилетия на вирусные гепатиты приходится основная часть проблем общественного здравоохранения во всем мире. Повышенный интерес к изучению вопросов профилактики, диагностики и терапии вирусных гепатитов В, С, D обусловлен их широким убиквитарным распространением, преимущественно поражением лиц трудоспособного возраста, разнообразием клинических форм, прогрессирующим хроническим течением с исходом в цирроз печени и гепатоцеллюлярную карциному, значительными расходами государства на лечение, а также огромным ущербом, наносимым экономике стран в целом. Глобальное бремя болезни, вызываемой вирусами гепатитов В и С, а также раком и циррозом печени, является высоким (около 2,7% всех случаев смерти) и, согласно прогнозам, станет наиболее вероятной причиной смерти в последующие десятилетия.
По оценкам Всемирной организации здравоохранения (ВОЗ), «тихая эпидемия» вирусных гепатитов захватывает большую часть населения земного шара. По современным данным, в мире насчитывается около двух миллиардов человек, инфицированных вирусом гепатита В, из которых более 350 млн человек имеют хронические (длительные) инфекции печени и от 500 до 700 тыс. человек ежегодно умирают от острых или хронических последствий гепатита В.
Ежегодно 3-4 млн человек инфицируются вирусом гепатита С, около 130-170 млн человек хронически инфицированы. Более 350 тыс. человек ежегодно умирают от заболеваний печени, связанных с вирусом гепатита С. В мире число людей, инфицированных ВИЧ-инфекцией, оценивается в 34 млн человек, что значительно уступает данным по распространенности вирусных гепатитов.
Распространенность вирусного гепатита В существенно колеблется в различных странах от 0,1 до 20%, выделяют высокоэндемичные (более 8% HBsAg-позитивных), умеренно эндемичные (2-7% HBsAg-позитивных) и низкоэндемичные регионы (менее 2% HBsAg-позитивных). В число стран с высокими показателями HBV хронической инфекции входят Китай и другие страны Восточной и Юго-Восточной Азии, район Амазонки, южные части Восточной и Центральной Европы. Большинство жителей этих регионов приобретают HBV-инфекцию в детстве. Умеренно эндемичные регионы – это страны Ближнего Востока и Индийского субконтинента, Российская Федерация, Казахстан. В Западной Европе и Северной Америке хронически инфицировано менее 1% населения.
Вирусный гепатит С в отличие от вирусного гепатита В гиперэндемичен для всех территорий. Наиболее высокая распространенность вирусного гепатита С регистрируется в Египте, Пакистане и Китае.
Вероятность хронизации вирусного гепатита В зависит от возраста, в котором человек был инфицирован. Риск перехода острой HBV-инфекции в хроническую форму с возрастом снижается: у детей, инфицированных в течение первого года жизни, он составляет 90%, при заражении в возрасте от одного года до четырех лет – 30-50%, а при инфицировании взрослых – менее 10%.
В отличие от вирусного гепатита В, процент перехода острой HСV-инфекции в хронический вариант у взрослого населения составляет 90%.
Возможность перехода заболевания в хроническое не зависит от того, является инфекция манифестной или бессимптомной.
15-25% риску преждевременной смерти от цирроза и рака печени подвержены лица с хронической вирусной инфекцией В и С. При коинфекции вирусами гепатитов D и В (когда оба вируса попадают в организм) развивается тяжелый вирусный гепатит с высокой вероятностью развития острой печеночной недостаточности, хронический вирусный гепатит D наблюдается в 5-10% случаев. При суперинфицировании HDV (когда дельта-вирус наслаивается на уже существующую в организме хроническую HBV-инфекцию) ухудшается течение хронической HBV-инфекции, быстрее развивается цирроз и рак печени, хронический гепатит D возникает в 90% случаев. Установлено, что при хроническом дельта-гепатите гепатоцеллюлярная карцинома развивается в три раза чаще.
На современном этапе главенствующая роль в развитии первичного рака печени отводится гепатотропным вирусным агентам. В структуре онкологической заболеваемости первичный рак печени занимает 6 место, а в реестре онкологических смертей – находится на 3 месте. Первичный рак печени – смертельное заболевание, соотношение заболевших к умершим 0,95. 90% первичного рака печени составляет гепатоцеллюлярный рак (ГЦР).
Гепатоцеллюлярная карцинома (ГЦК) занимает пятое место по частоте среди мужчин и восьмое – среди женщин. Ежегодно в мире регистрируется от 0,5 до 1 млн новых случаев. Наибольшая заболеваемость и смертность отмечены в странах Африки и Юго-Восточной Азии. В эпидемиологических исследованиях было установлено зеркальное совпадение зон, эндемичных по вирусному гепатиту В и гепатоцеллюлярной карциноме. 75-80% всех гепатоцеллюлярных карцином имеют «вирусный» характер, причем 50-55% приходится на долю HBV-инфекции, а 25-30% – HCV-инфекции.
Взаимосвязь между латентно протекающим HBV и раком печени впервые предположили в ходе эпидемиологических исследований, выполненных в 80-х гг. минувшего столетия, и впоследствии широко подтвердили современными чувствительными молекулярными методами. Эксперименты на животных моделях продемонстрировали, что и у лесных сурков, белок, зараженных вирусами гепатита, риск развития карциномы вырос после очевидного клиренса вируса.
Антитела к HCV обнаруживаются от 20 до 75% у больных ГЦР в разных странах. Более чем в 12 раз повышен риск развития карциномы у лиц, инфицированных вирусом гепатита С. Годичный риск развития ГЦР среди вирусоносителей вируса гепатита С варьирует от 2,5 до 8,9%. Вирус гепатита С обозначен как канцерогенный фактор 1 класса экспертами Международного агентства по изучению рака в Лионе.
Вирус гепатита В является ДНК-содержащим вирусом, обладает способностью интегрироваться в геном клетки хозяина, вследствие чего происходит дезорганизация и перестройка ДНК гепатоцитов, что лежит в основе развития опухоли. Генетический материал вируса сохраняется в виде свободных эписом, проявляющих способность к транскрпиции и репликации. Эти плазмиды можно обнаружить и в клетках опухоли печени. Кроме того, пожизненное персистирование вируса обычно вызывает в ткани печени только умеренные некровоспалительные изменения.
Установлено, что развитие опухоли при HBV-инфекции наблюдается не только на фоне цирротических изменений (в 75% случаев), но и у пациентов с хроническим вирусным гепатитом В. Полагают, что латентно протекающая HBV-инфекция способствует более быстрому прогрессированию в цирроз любого хронического заболевания печени у HBsAg-отрицательных пациентов и развитию рака на этом фоне. HBV-инфекция отнесена к группе опасных для человека кацерогенных факторов и занимает второе место после табакокурения.
При вирусном гепатите С развитие гепатоцеллюлярной карциномы возникает в результате воспалительно-регенераторных процессов на фоне цирротической трансформации печени (не менее чем в 97% случаев). При коинфекции HBV и HCV риск гепатоцеллюлярной карциномы возрастает, в опухолевой транформации играют роль межвирусные взаимодействия. Инициирующим фактором является вирус гепатита В, который нарушает генную структуру гепатоцита, а вирус гепатита С выполняет функцию промоутера, который поддерживает некрозы и регенерацию гепатоцитов.
В развитии гепатоцеллюлярной карциномы важное значение отводится алкогольной болезни печени. Большинство авторов связывают формирование гепатоцеллюлярного рака у пациентов с алкогольной болезнью печени с высоким процентом инфицированности гепатотропными вирусами. Наличие цирроза печени, независимо от этиологии, является существенным фактором риска развития гепатоцеллюлярной карциномы. Факторы внешней среды, такие как прием оральных контрацептивов, анаболических стероидов, курение, афлатоксин, также способствуют развитию рака печени и являются коканцерогенами вирусов В, С.
Учитывая вышеизложенное, важными аспектами в предупреждении развития гепатоцеллюлярной карциномы имеют профилактические мероприятия и раннее выявление рака среди лиц, относящихся к группе риска.
Профилактика развития гепатоцеллюлярного рака в первую очередь предполагает обязательную вакцинацию от вирусного гепатита В. По мнению ряда авторов, проведение вакцинации против HBV-инфекции в высокоэндемичных регионах обусловило снижение частоты гепатоцеллюлярного рака. Известно, что вакцинация детей на Тайване привела к достоверному снижению заболеваемости гепатоцеллюлярного рака, обусловленного HBV.
На территории Республики Казахстан осуществляется обязательная вакцинация от вирусного гепатита В с 1998 г. Рекомбинантные вакцины обеспечивают выработку защитного титра антител (a/HbsAg) у 95% детей и 90% взрослых. Протективный уровень антител (более 10 МЕ/мл) сохраняется в течение 15 лет у половины вакцинированных. Вакцина от гепатита В защищает и от гепатита дельта (D), поскольку вирус гепатита D не способен размножаться без вируса гепатита В.
Особую актуальность в профилактике гепатоцеллюлярного рака приобретает ранняя диагностика вирусных гепатотропных инфекций и проведение противовирусной терапии, что обеспечивает снижение риска развития опухолевого процесса. Диагностика вирусных гепатитов основывается на проведении иммуноферментного анализа и полимеразной цепной реакции.
Современная противовирусная терапия преследует следующие цели: прекращение репликации и/или эрадикация HBV, HCV; предупреждение прогрессирования поражения печени (цирроза печени, развития гепатоцеллюлярной карциномы), увеличение продолжительности жизни.
В этиотропной терапии HCV-инфекции используют комбинацию пегилированного интерферона-α и синтетических нуклеозидов (ингибиторы обратной транскриптазы), в случаях HBV-инфекции применяют синтетические нуклеозиды или их комбинацию с пегилированным интерфероном-α.
Для ранней диагностики гепатоцеллюлярной карциномы мировым сообществом гепатологов принят стандарт скринингового обследования пациентов, угрожаемых по развитию рака. Стандарт включает проведение ультразвукового исследования печени с определением 1 раз в 6 месяцев уровня сывороточного α-фетопротеина. Следует учесть, что концентрация α-фетопротеина может быть нормальной на ранних стадиях гепатоцеллюлярной карциномы. В тоже время при выраженной активности печеночного процесса и активной репарации поврежденной печеночной ткани может отмечаться преходящее повышение уровня α-фетопротеина в сыворотке крови, снижающееся до нормальных цифр при купировании активности воспаления (острый вирусный гепатит, фульминантный гепатит, обострение хронического гепатита или цирроза печени).
В заключение важно подчеркнуть необходимость ранней диагностики, терапии и профилактики вирусных гепатитов с целью предупреждения развития гепатоцеллюлярной карциномы.
источник
Рак при гепатите – частое явление. Воспаление печени при длительном течении заболевания и отсутствии должной терапии нередко приводит к злокачественному перерождению тканей. Нередко появлению опухоли предшествует цирроз, который затем переходит в онкологию. Раком болеют преимущественно мужчины старше 50 лет. Данное состояние часто выявляется на поздних стадиях и плохо поддается лечению.
Гепатитом называется диффузное воспаление тканей печени вирусной или токсической природы. Выделяют энтеральные (гепатит A и E), токсические и гепатиты преимущественно с парентеральным механизмом (B, С и D). Заражению и воспалению печени способствуют:
- хронический алкоголизм;
- воздействие на печень токсических веществ;
- бесконтрольный прием медикаментов;
- пользование одним шприцом при введении инъекционных наркотических средств;
- нанесение татуировок и прокалывание пирсинга при несоблюдении стерильности;
- незащищенные половые связи;
- переливание крови.
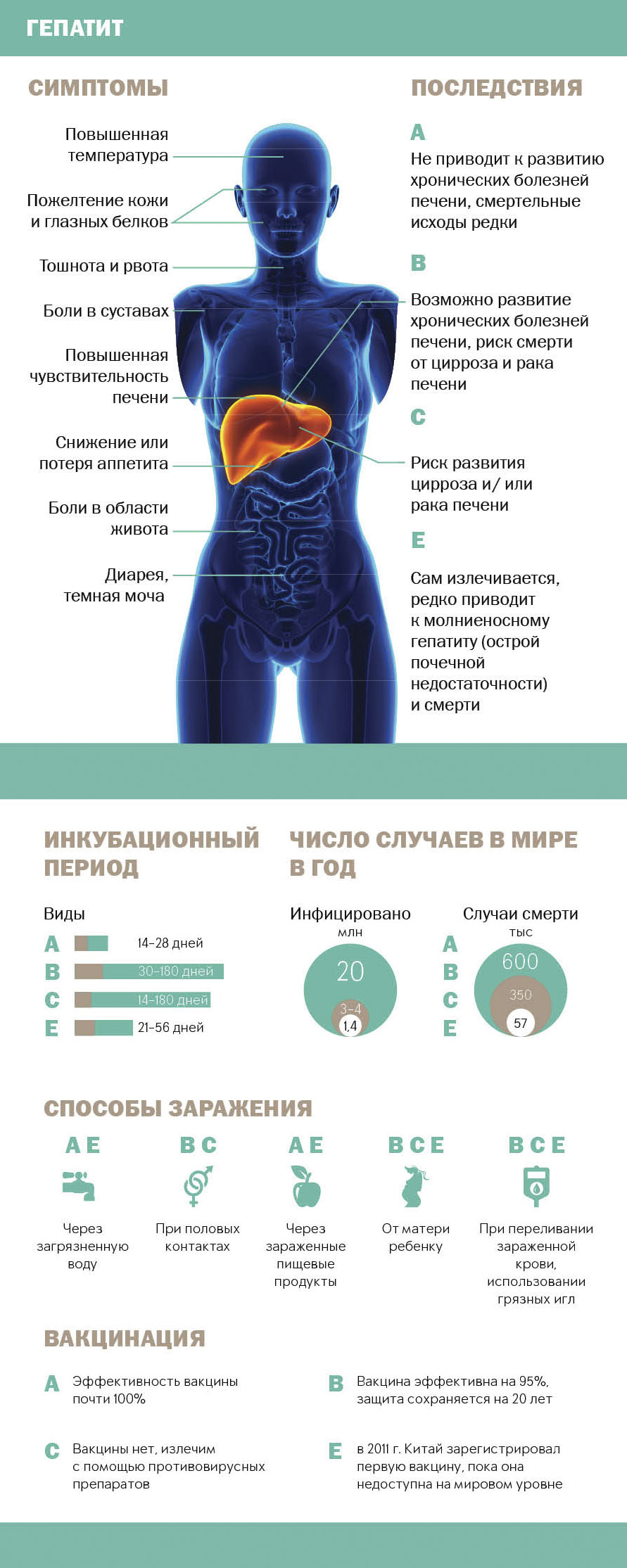
Данная патология проявляется:
- тупой болью в подреберье справа;
- желтухой;
- увеличением живота;
- кожным зудом;
- сосудистыми звездочками на коже;
- потемнением мочи;
- покраснением ладоней;
- частыми кровотечениями;
- признаками портальной гипертензии;
- изменением пальцев.
Раком печени называется злокачественная опухоль. Чаще развиваются гепатокарцинома и холангиокарцинома. При раке в тканях печени появляются атипичные клетки, склонные к бесконтрольному делению. На поздних стадиях они разносятся по организму, образуя вторичные (метастатические) опухоли. При раке прогноз наименее благоприятный, в отличие от гепатита и цирроза.
Риск развития рака резко возрастает при наличии у человека гепатита B или C. У 80% больных раком в организме обнаруживается вирус гепатита. Малигнизация чаще всего развивается в течение 20 лет с момента воспаления печени. Способствуют этому несоблюдение рекомендаций врача, диеты и ведение нездорового образа жизни. Фактором риска является пожилой возраст. Рак развивается через 8-10 лет с начала цирроза.
Заболевание протекает в 4 стадии:
- При раке I стадии новообразование может быть любого диаметра. Оно не затрагивает соседние органы и находится в пределах печени. Метастазы в регионарных лимфоузлах и других органах отсутствуют.
- При раке II стадии опухолей может быть несколько. Их диаметр менее 5 см. Метастазы не определяются.
- На III стадии возможно наличие нескольких новообразований. В зависимости от подстадии (A, B или C) они могут прорастать в сосуды и другие органы. Метастазы отсутствуют.
- IV стадия отличается поражением лимфатических узлов и отдаленными метастатическими очагами. Последние появляются в поджелудочной железе, легких, сальнике, костях, позвоночнике, плевре, брюшине, почках и других органах. Терапия на этой стадии малоэффективна.
При наличии симптомов рака следует обратиться к врачу. Чтобы обнаружить злокачественную опухоль понадобятся:
- Опрос.
- Пальпация, перкуссия и выслушивание.
- Внешний осмотр. При осмотре часто выявляется желтушность кожных покровов.
- Общий анализ крови.
- Биохимический анализ. При гепатоцеллюлярной карциноме или другой форме рака наблюдаются повышение уровня ферментов печени (трансаминаз), билирубина и щелочной фосфатазы.
- Анализ на онкомаркеры. При этой патологии повышается концентрация в крови альфа-фетопротеина.
- Коагулограмма.
- Общий анализ мочи.
- КТ и МРТ. Наиболее точные исследования. С их помощью можно определить величину, локализацию и тип опухоли, а также выявить метастатические очаги.
- Прицельная биопсия. Необходима для уточнения морфологического диагноза (гистологического типа опухоли).
- Цитологический и гистологический анализы.
- УЗИ.
- Спленопортография (контрастное исследование сосудов печени и селезенки).
- Лапароскопия.
- Сцинтиграфия.
Дифференциальная диагностика проводится с гепатитом, циррозом, доброкачественными опухолями, кистами, эхинококкозом, патологией желчного пузыря и поджелудочной железы.
Для снижения риска развития данной злокачественной патологии требуется:
- своевременно лечить заболевания печени (гепатит и цирроз);
- отказаться от употребления алкоголя;
- вести здоровый образ жизни;
- полноценно питаться;
- исключить контакт с химикатами и канцерогенными соединениями.
При выявленной опухоли следует придерживаться рекомендаций врача по лечению. В противном случае возможен неблагоприятный прогноз. Повысить длительность жизни можно посредством своевременной операции, химиотерапии или облучения.
При наличии хронического вирусного гепатита B или C необходимо:
- Соблюдать диету №5. Больным нужно отказаться от соленой, жареной и жирной пищи, консервов, обогатить рацион пектином и клетчаткой, содержащимися в овощах, ягодах и фруктах.
- Отказаться от алкоголя.
- Принимать противовирусные средства и производные интерферона. Наиболее часто используются Виферон, Интрон А, Альтевир, Лайфферон, Роферон-А, Рибавирин, Ребетол и Триворин.
- Принимать желчегонные (препараты урсодезоксихолевой кислоты) и гепатопротекторы (Эссливер, Гептрал, Карсил, Гепабене, Лив-52).
Дополнительно может проводиться инфузионная терапия, назначаться ферменты, витамины, антигистаминные средства, обезболивающие и иммуномодуляторы.
Возможны щадящие вмешательства (эмболизация сосудов и абляция). При эмболизации вводятся препараты, которые нарушают кровоснабжение раковой опухоли. Данный метод лечения применяется при новообразованиях величиной до 5 см.
Абляция представляет собой разрушение опухоли при помощи спирта. Возможно использование азота и радиоволн.
Эффективным методом терапии является применение противоопухолевых средств. К ним относятся 5-Фторурацил-Эбеве, Сорафениб-Натив и Нексавар. Данные лекарства используются в форме таблеток для приема внутрь и концентрата (5-Фторурацил-Эбеве) для инфузий.
Химиотерапия эффективна в комбинации с другими методами лечения. Как самостоятельный метод терапии она применяется при неоперабельных опухолях.
Лучевая терапия при печеночном раке применяется редко ввиду слабой эффективности. Дополнительно при раке могут применяться народные средства. К ним относятся настойка чистотела, болиголов, чага, прополис и овсяный отвар.
Важным аспектом лечения при раке является питание. Рекомендуется:
- не переедать;
- разделить суточный рацион на 4-6 приемов;
- обогатить рацион фруктами, овощами, злаками, зеленью и молочными продуктами;
- отказаться от шоколада и других кондитерских изделий;
- пить компоты, травяной чай, минеральную воду, настой шиповника, натуральные морсы и соки;
- отказаться от жирного мяса и рыбы, копченостей, маринадов и острой пищи.
Прогноз при данной патологии относительной неблагоприятный. После операции пятилетняя выживаемость составляет 10-20%. При неоперабельной опухоли большинство больных умирает в первые полгода.
источник
Онкологические заболевания – это страшный диагноз для любого человека. Без грамотного лечения избавиться от проблемы невозможно. Рак печени не является исключением. Он полностью разрушает соответствующий орган, вследствие чего наступает смерть. К сожалению, в последнее время от этого недуга умирает довольно много человек. Медики констатируют рак печени все чаще и чаще. Почему так происходит? Некоторые специалисты выявили взаимосвязь между массовым распространением гепатитов в хронической форме.
Как гепатит влияет на развитие рака печени?
Могут ли инфицированному гепатитом С пациенту поставить еще один диагноз «рак»? Безусловно, это возможно и встречается не так уж и редко. В случае перехода гепатита С в цирроз печени риски развития онкологического заболевания увеличиваются. Трудно сказать, сколько пациентов приобрело онкологию вследствие развития вируса гепатита С.
Известно одно, гепатит С выявляется у 80% пациентов с раком печени. Также у них встречается гепатит В или оба вируса одновременно. Тандем двух гепатитов – довольно распространенное явление среди раковых больных, поэтому сложно выявить, какой именно вирус способствовал развитию самого худшего сценария. По некоторым данным, приблизительно в 10% случаев онкология появляется из-за «ласкового убийцы». Так ли это на самом деле, сказать сложно.
Почему этой проблеме уделяют так много внимания?
В рейтинге онкологических заболеваний по частоте диагностирования рак печени занимает следующие места:
- У мужчин – пятое;
- У женщин – восьмое.
Приблизительно 80% пациентов с гепатитами В и С становятся обладателями злокачественной опухоли в течение 20-25 лет. Лечить такое состояние крайне сложно, поэтому надо всеми силами стараться предотвратить такие события.
Цирроз печени: что это такое?
Негласный союз между гепатитами В или С с циррозом печени увеличивает на 15-20% риск развития рака. Согласно мировой статистике, ежегодно в мире выявляет приблизительно 500 миллионов новых случаев инфицирования вирусными гепатитами. Рак печени становится причиной летального исхода среди 250 миллионов человек за один год. Это удручающие факты, которые заставляют задуматься прямо сейчас.
Злокачественные образования выявляются и при воздействии других канцерогенов. Что касается гепатитов, то они занимают второе место по значимости причин, согласитесь, это печально, если учитывать широкое распространение в нынешнее время вируса HCV.
Как обстоят дела с лечением?
При онкологических заболеваниях медики используют комплексный подход – это хирургическое и химиотерапевтическое лечения. Рак печени сложно поддается лечению. Даже если полностью удалить опухоль, говорить о полном выздоровлении слишком рано. Ремиссия – это труднодостижимая цель для таких больных.
Лучевая терапия – это метод, к которому прибегают в редких ситуациях. Обусловлено это тем, что данный способ приводит к более быстрому разрушению клеток печени по сравнению с самой опухолью. Диагностику рака следует доверить профессионалом. Также важно найти специалиста, который сможет подобрать подходящую схему терапию с заболеванием. Для этого необходимо быть настоящим знатоком врачебного дела.
В настоящее время от вируса гепатита В есть вакцина, эффективность которой не стоит игнорировать. Препараты от гепатита С из Индии позволяют вылечить соответствующий вирус. Что касается онкологии, то тут обстоят дела намного хуже. Важно не допустить его развития, поскольку вылечить будет уж очень сложно.
источник
Предлагаем ознакомится со статьей на тему: «Исследование: Смертность от рака печени почти удвоилась с 1990-х годов, виноват гепатит» на нашем сайте, посвященному лечению печени.
Сообщая пациенту о том, что у него обнаружен гепатит C, врач также может упомянуть, что это заболевание повышает риск рака печени. Естественно, у больного возникает беспокойство и много вопросов. Из этой статьи вы получите основную и самую важную информацию о том, каким образом гепатит C связан с раком печени, каковы риски, и что можно сделать для их снижения.
Нет, далеко не у всех. Например, гепатитом C страдают более 3-х миллионов американцев. Рак печени возник только у 5% из них.
Риски повышаются, если в печени развивается рубцовый процесс — цирроз. Он возникает примерно у 20% больных на фоне длительного течения вирусного гепатита C.
С момента постановки диагноза вирусного гепатита до развития цирроза может пройти 20 лет и больше. В течение этого времени клетки печени постепенно замещаются рубцовой тканью.
По мере роста рубцов печень пытается сама себя «вылечить» — в ней образуются новые клетки. Но это может повышать риск развития рака. Чем больше новых клеток создает печень, тем выше вероятность того, что возникнут негативные изменения и мутации. В результате измененные клетки дадут начало росту злокачественной опухоли.
Однако, рак возникает не у всех больных с циррозом печени, а только у 20% из них.
В первую очередь стоит отказаться от алкоголя. Этиловый спирт усиливает повреждения печени, вызванные гепатитом C, поэтому цирроз разовьется быстрее.
Курение повышает риск рака печени даже у людей, которые не болеют гепатитом C. Одно из недавних исследований показало, что курильщики и люди, бросившие курить, имеют в 2 раза более высокий риск рака печени по сравнению с теми, кто никогда не курили.
Некоторые обезболивающие (ацетаминофен, ибупрофен, напроксен), снотворные и транквилизаторы могут приводить к повреждениям печени. Перед тем как начинать принимать какой-либо препарат, обязательно проконсультируйтесь с врачом.
Вирусы гепатита C могут иметь разное генетическое строение (генотип). Люди, у которых заболевание вызвано вирусом с генотипом 1b, имеют почти в два раза более высокий риск рака печени по сравнению с другими больными. Генотип вируса можно определить при помощи специальных анализов.
Для обнаружения опухолей печени на ранних стадиях применяют ультразвуковое исследование, анализы крови на онкомаркеры и другие виды диагностики. Спросите своего врача, как часто и в каком объеме вам нужно проходить скрининг.
В нашем Центре лечения первичных и метастатических опухолей печени применяются наиболее современные диагностические и лечебные методики. Очень важно выявить опухоль на ранней стадии и сразу приступать к лечению — это значительно повышает шансы на успешную борьбу с раком.
Получите консультацию по телефону
или направьте запрос через
- Симптомы рака печени
- Причины рака печени
- Стадии и степени рака печени
- Метастазы рака печени
- Диагностика рака печени
- Лечение рака печени
- Диета при раке печени
- Лечение рака печени народными средствами
Рак печени представляет собой злокачественное образование, которое является следствием процесса превращения гепатоцитов в клетки опухоли. Этот вид заболевания называется гепатоцеллюлярной карциномой или первичным раком. Он обнаружен лишь у 3-5% всех пациентов, у которых была найдена злокачественная опухоль печени. Наиболее распространена такая разновидность заболевания, как вторичный рак. Изначально злокачественной опухоли в этом случае подвержены другие органы и ткани. Чаще всего она образуется в желудке, яичниках, толстой кишке, матке, легких, почках, молочных железах. Но с током крови клетки распространяются по организму и приводят к образованию рака печени. Его также нередко называют метастатическим.
Помимо гепатоцеллюлярной карциномы выделяют следующие виды рака печени:
Холангиоцеллюлярный. Он встречается достаточно редко по сравнению с другими видами и связан с мутацией клеток эпителиальной ткани желчных протоков. На ранних этапах заболевание диагностировать трудно, пациенты не испытывают болей или дискомфорта. Поэтому холангиоцеллюлярный рак печени чаще всего выявляется слишком поздно, когда операция уже не даёт положительных результатов.
Гепатохолангиоцеллюлярная карциома. Этот вид сочетает черты холангиоцеллюлярного рака и гепатоцеллюлярной карциномы. Симптомы и внешние проявления заболевания такие же, как и в случае с первичным раком.
Фиброламеллярная карцинома. Характерна для людей в возрасте до 35 лет, в том числе этот вид рака встречается у детей. Определить его можно по болям с правой стороны под ребрами. Вовремя диагностированная фиброламеллярная карцинома лечится посредством пересадки тканей печени, а также с помощью резекции.
Цистаденокарцинома. В медицине случаи данного вида рака печени считаются редкими. В большей степени цистаденокарциноме подвержены женщины, хотя она встречается и среди мужчин. Развитие заболевание сопровождается ощутимыми болями в нижней части живота, пациент быстро теряет вес. При обследовании заметна опухоль больших размеров, по строению напоминающая кисту. Это связано с тем, что цистаденокарцинома в некоторых случаях образуется из врожденной кисты или доброкачественной цистаденомы.
Эпителиоидная гемангиоэндотелиома. Она является наименее злокачественной по сравнению со всеми остальными опухолями печени, а также медленнее развивается. Как и другие виды данного заболевания, основной симптом эпителиоидной гемангиоэндотелиомы – боли в животе. Велика вероятность распространения метастаз по организму, поэтому важна диагностика на ранних этапах.
Ангиосаркома. Раком печени этого вида страдают люди пожилого возраста. Наиболее велика вероятность его развития у тех, кто подвергался воздействию таких веществ, как мышьяк, винилхлорид и некоторых других химических соединений. Опухоль при ангиосаркоме распространяется по всему органу из кровеносных сосудов. Аналогично происходит процесс образования гемангиосаркомы. При этом развитие заболевание проходит очень быстро: пациент постоянно испытывает слабость, теряет аппетит и вес. Справиться с ангиосаркомой трудно, она практически не операбельна. В большинстве случаев удается лишь замедлить темпы развития этого рака печени.
Гепатобластома. Такая опухоль образуется у маленьких детей в возрасте до 4 лет. У ребенка происходит ускоренное половое развитие вследствие выработки особых гормонов, снижается вес, но при этом увеличивается живот. В редких случаях гепатобластома встречается у пациентов в зрелом возрасте.
Недифференцированная саркома. Этот вид рака печени с трудом поддается лечению. Опухоль образуется и развивается очень быстро. У пациента при этом наблюдается лихорадка и жар, резко может повыситься уровень сахара в крови. Опухоль может распространяться на соседние органы. Недифференцированная саркома чаще встречается у детей, чем у взрослых.
Продолжительность жизни при раке печени
Вероятность благоприятного исхода при раке печени гораздо ниже, чем в случаях с другими злокачественными опухолями. Причина этого – поздняя диагностика заболевания. Симптомы рака печени сходны со многими другими заболеваниями, а лечение в первую очередь назначается на основе их. Поэтому опухоль оказывается обнаружена слишком поздно. Первичный рак печени встречается редко, чаще – вторичный, когда орган поражен метастазами. Сама опухоль образуется в других тканях. Это ещё одна причина, по которой сложно диагностировать рак печени.
Поэтому продолжительность жизни пациента сокращается до нескольких лет, а иногда и месяцев. Она также во многом зависит от вида опухоли. С фиброламеллярной карциномой пациенты живут от 2 до 5 лет, а в некоторых случаях и дольше. Например, если метастазы ещё не охватили другие органы. Продолжительность жизни при гепатобластоме и цистаденокарциноме достигает 5 лет при условии успешной резекции печени, а при ангиосаркоме – всего 2 года после возникновения опухоли. Самый неблагоприятный прогноз у пациентов с недифференцированной саркомой печени. Заболевание прогрессирует крайне быстро, поэтому продолжительность жизни составляет всего несколько месяцев.
Все раковые опухоли печени можно классифицировать на операбельные и неоперабельные. В первом случае продолжительность жизни после хирургического вмешательства достигает нескольких лет, а во втором – всего 4 месяца. Большое значение при этом имеет наличие сопутствующих заболеваний, стадия рака печени, назначенное лечение и даже психологическое состояние пациента. Оптимистичный настрой способствует эффективному действию медицинских процедур и препаратов.
По теме: Селен продлевает жизнь онкобольным в 2 раза!
Общее ухудшение состояния пациента. Больные с раковыми опухолями печени быстро теряют вес. У маленьких детей даже возможна анорексия. Пропадает аппетит, быстро появляется усталость, повышается утомляемость.
Пищеварительные расстройства. Они становятся причиной потери веса, характерной при раке печени. Пищеварительные расстройства проявляются в форме поноса, тошноты, переходящей в рвоту, повышенном газообразовании.
Боли в области живота. Этот симптом наблюдается у большей части пациентов с раком печени. На ранних стадиях развития опухоли боль проявляется справа под ребрами только при физических нагрузках, например, беге или ходьбе, поднятии тяжестей. Постепенно дискомфорт ощущается и в спокойном состоянии. Живот при этом за счет роста опухоли увеличивается в объеме. По этому признаку больные могут самостоятельно предположить наличие рака печени.
Повышение температуры тела. Она достигает 38 градусов и держится на этом уровне. Причиной увеличения температуры тела становится интоксикация организма.
Желтуха. Опухоль препятствует перемещению желчи из протоков печени в кишечник. В результате её продукты попадают в кровь, и развивается желтуха. Определить её можно по пятнам на коже характерного желтого цвета. Такой же оттенок приобретают и белки глаз больного. Цвет мочи становится насыщеннее, а кала – напротив светлее.
Асцит. Живот при раке печени может увеличиваться в объёме не только из-за самой опухоли, но и в результате скопления жидкости в брюшной полости. Причина этого – блокировка раковыми клетками её вывода. Они также вызывают раздражение слизистой оболочки брюшной полости, что также приводит к скоплению в ней жидкости.
Носовое или внутреннее кровотечение.
Хронический вирусный гепатит. При попадании в организм возбудителя этой инфекции в большинстве случаев происходит развитие заболевания. В результате возможно полное выздоровление, однако в некоторых случаях вирусный гепатит приобретает хронический характер. По мнению врачей, это связано с состоянием иммунитета пациента. При гепатите возбудитель инфекции – вирус развивается в печени. В случае с хроническим заболеванием возможны различные осложнения, среди которых гепатоцеллюлярная карцинома.
Вредные привычки. Алкоголь и табак губительны для печени, так как повреждают клетки органа. В сочетании они приводят к появлению злокачественных опухолей, что было доказано на основе исследований. При злоупотреблении алкоголем и табаком наиболее велик риск развития гепатоцеллюлярного рака печени. Заболевание гепатитом при этом усиливает вероятность опухоли.
Гемохроматоз. Данным термином обозначают состояние организма, когда содержание в нем железа и его соединений превышает допустимую норму. Гемохроматоз передается по наследству, поэтому если кто-то из родственников перенес его, следует обратить на это внимание. Заболевание приводит к возникновению проблем в работе печени, а в итоге – к циррозу или раку. Предотвратить эти серьезные осложнения можно, если выявить гемохроматоз и вовремя начать его лечение.
Цирроз печени. Основная причина этого заболевания – злоупотребление алкоголем. В сочетании с вирусным гепатитом приводит к циррозу, который способствует образованию злокачественной опухоли. Само заболевание не считается онкологическим и проявляется в неправильной работе печени, а также деформировании её тканей. Но так как оно является фактором, способствующим развитию гепатоцеллюлярной карциномы, каждые полгода пациенты проходят обследование, на основе которого определяют наличие раковых клеток.
Сифилис. Это заболевание является вирусным и приводит к повреждению клеток печени. Желтуха – один из симптомов сифилиса. Активное разрушение печени в ходе течения болезни приводит к образованию раковых опухолей.
Желчнокаменная болезнь. Камни, образующиеся в желчных протоках, препятствуют выведению желчи из пузыря. Это становится причиной не только сильных болей пациента, но и таких серьезных осложнений, как рак печени. Чтобы избежать образования опухоли, необходимо избавиться от камней. Возможно это только с помощью хирургической операции.
Сахарный диабет. Больные с повышенным содержанием глюкозы в крови имеют большую вероятность появления злокачественной опухоли печени. Риск возрастает, если заболевание сопряжено с другими факторами: алкоголизмом, курением, вирусным гепатитом и циррозом. Сахарный диабет способствует накоплению липидов, которые и вызывают серьезные повреждения печени, такие как рак.
Анаболические стероиды. Эти препараты используются для ускоренного роста мышечной ткани и действуют по типу мужских гормонов – дигидротестостерона и тестостерона. Анаболические стероиды благодаря данному свойству давно применяются в бодибилдинге. Однако было выявлено их пагубное влияние на организм. Усвоение анаболических стероидов протекает в печени, которая при этом испытывает сильную нагрузку. При приеме данных препаратов могут образовываться как доброкачественные, так и злокачественные опухоли. Первые после курса стероидов рассасываются, а вторые напротив прогрессируют.
Генетическая предрасположенность. Опасность возникновения рака печени возрастает у пациентов, в семье которых уже есть случаи заболевания. В этом случае регулярные обследования на предмет наличия клеток опухоли должны проводиться чаще.
Паразиты. На основе практических исследований было выявлено, что такой паразит, как описторх, обитающий в речной рыбе, приводит к раку печени. Он способен долгое время жить вне своей привычной среды. Заражена им большая часть рыбы семейства карповых. Описторх, поражающий печень и другие органы, приводит к образованию злокачественных клеток и развитию холангиокарциномы.
Воздействие химических веществ. Наиболее опасными считаются мышьяк и радий. Они способствуют развитию гемангиосаркомы и ангиосаркомы. Причинами их возникновения также может стать винилхлорид и торий.
Афлатоксин В1. Соя, рис, зерно, пшеница, хранящиеся во влажной и теплой среде, содержат особый вид грибов. Афлатоксин В1 является продуктом их жизнедеятельности и способен вызывать генные мутации, которые приводят к развитию рака печени.
Противозачаточные препараты. Они содержат эстроген – особый женский гормон и способствуют образованию доброкачественных опухолей, которые в некоторых случаях превращаются в злокачественные.
Смотрите также: Другие заболевания печени и методы её восстановления
Стадии и степени рака печени Рак печени I степени
На этом этапе заболевания опухоль только образовалась и не успела проникнуть в сосуды. Её размер может варьироваться. Но в целом опухоль I стадии поражает не более четверти печени. Во многом поэтому так сложно диагностировать рак на этом этапе. Все симптомы выражены слабо, пациент может жаловаться на слабость, быструю утомляемость. Кроме того, злокачественная опухоль I степени не препятствует нормальной работе печени. Она зачастую обнаруживается при подозрениях на наличие иных заболеваний. Но в ходе обследования подтверждается рак.
Если удалось диагностировать заболевание на I этапе – это большая удача. Лечение будет наиболее эффективным и больше вероятность положительной динамики. Поэтому пациентам, попадающим в группу риска, например, больным вирусным гепатитом, злоупотребляющим алкоголем, курящим, рекомендуется как можно чаще проходить обследование, позволяющее обнаружить раковые клетки печени.
На этом этапе опухоль увеличивается в размерах и проникает в кровеносные сосуды. Симптомы заболевания выражены сильнее. Пациент может периодически испытывать боли в области живота при физических нагрузках. Злокачественная опухоль принимает разные формы.
Он подразделяется на несколько стадий. Первая из них обозначается в медицине 3А и подразумевает, что опухоль успела затронуть печеночную или воротную вену. Злокачественных образований на этом этапе может быть несколько, каждое из них при этом имеет значительные размеры. Благодаря этому специалист может диагностировать рак печени, проведя осмотр. Ведь большая опухоль приводит к уплотнениям, заметным внешне.
На стадии 3В происходит соединение клеток злокачественного образования с органами, расположенными рядом с печенью. Исключение составляет только мочевой пузырь. Возможен также и другой вариант, когда опухоль прикрепляется к внешней оболочке печени.
Если злокачественные клетки поразили не только сам орган, но и лимфатические узлы, это свидетельствует о том, что наступила стадия 3С. При этом опухоль затрагивает и другие органы организма.
Эта стадия считается самой тяжелой среди всех возможных. Опухоль уже успела не только поразить большую часть печени, но и распространилась метастазами по всему организму, поразив и другие органы. Происходит это через кровоток.
Максимальная продолжительность жизни пациентов с раком печени IV степени – 5 лет. Однако такие случаи встречаются редко. Чаще всего при быстром прогрессировании заболевания летальный исход наступает спустя несколько месяцев.
Эффективное лечение рака печени на этом этапе уже практически невозможно. Врачи стараются лишь продлить жизнь пациента, поддерживая функционирование систем организма дольше и замедляя разрастание клеток злокачественной опухоли, которое происходит бесконтрольно. Для этого используются химиотерапия и лучевая терапия. Хирургическое вмешательство на IV стадии рака уже бессмысленно.
Диагностируется он нередко при первичном обращении пациента к врачу. Связано это с бессимптомным протеканием развития опухоли. Она начинает беспокоить больного только на последних стадиях, когда помочь ему уже невозможно.
По теме: Иммунитет на 243% – новое поколение иммуномодулирующих средств
Метастазирование – это появление очагов развития злокачественной опухоли. Распространение её клеток происходит с током крови и лимфы. Их количество постоянно увеличивается, и вскоре метастазы, как и опухоль, начинают увеличиваться в размерах.
Вторичный рак печени наиболее распространен. Опухоль образуется в области желудка, молочных желез, легких, поджелудочной железы, а затем происходит метастазирование в печень. Происходит это из-за интенсивного кровообращения в этом органе. Кровь поступает в печень как по артериальной, так и по портальной системе, то есть через воротную вену. В случаях первичного рака, когда опухоль образуется в печени, её метастазы могут поразить головной мозг, сердце, почки и позвоночник.
Некоторые выводы врач может сделать на основе ощущений больного и визуального осмотра. Пальпация позволяет определить наличие асцита и увеличения живота, что является одним из симптомов рака печени. Анализ крови таких больных обычно показывает повышенный уровень уробилина и билирубина.
Ультразвуковое исследование позволяет получить подробные сведения о наличии и строении опухоли, определить её размеры и её злокачественность. УЗИ предоставляет возможность проводить пункцию, не нарушая кожных покровов. Так врач может отличить рак печени от других заболеваний со схожими симптомами.
Еще один метод диагностики в этом случае – компьютерная томография. Перед проведением процедуры пациент принимает пероральное контрастное вещество. Оно усиливает контуры органов, поэтому врач сможет четко увидеть границы и форму опухоли. С помощью компьютерной томографии определяется не только степень поражения печени, но и расположенных рядом с ней кровеносных сосудов.
Во время магнитно-резонансной томографии пациент помещается в узкую трубу, в которой излучаются радиоволны. Их поглощают ткани тела, в результате чего на компьютере можно увидеть злокачественные образования.
Несмотря на обилие различных методов диагностики, самым точным из них является биопсия. Она подразумевает забор образца тканей, изучение которого позволяет определить наличие клеток злокачественной опухоли печени в организме.
Лечение рака печени назначается в зависимости от характера опухоли, стадии заболевания и индивидуальных особенностей организма пациента.
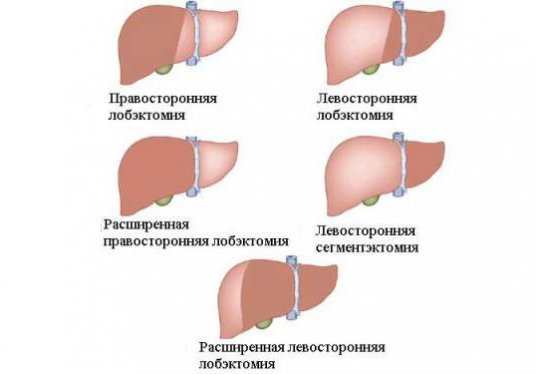
На ранних этапах эффективны хирургические методы:
Если опухоль обнаружена на I стадии, то возможно удаление части печени – резекция. При этом сохраняется большая часть органа, а злокачественное образование ликвидируется полностью.
При гемигепатоэктомии хирург удаляет половину печени, пораженную опухолью. Оставшаяся часть органа некоторое время выполняет все функции, а затем печень восстанавливается до прежних размеров.
До проведения операции или при непереносимости пациентом общего наркоза, что делает невозможным хирургическое вмешательство, используется радиочастотная абляция. Эта процедура заключается в уничтожении клеток раковой опухоли печени с помощью радиоволн. Для достижения лучшего результата она проводится несколько раз.
Химиотерапия при раке печени
Для борьбы с раковыми клетками используется ряд химических препаратов. Однако за счет быстрого привыкания они теряют свою эффективность. Чтобы избежать этого, используется особый метод – инфузия, которая осуществляется через печеночную артерию. Таким образом химический препарат попадает ко всем клеткам печени и при этом не действует на другие ткани и органы. Среди побочных эффектов химиотерапии чаще всего отмечают тошноту, переходящую в рвоту, кровотечение, выпадение волос и общее недомогание.
Для снижения последствий антибиотиков и увеличения их эффективности, следует применять специальная ферментные препараты, например, вобэнзим.
По теме: Японские учёные создали клетки, убивающие рак
Питание играет важную роль при борьбе с таким серьезным заболеванием, как рак. Оно должно быть максимально сбалансированным и при этом не перегружать печень. Есть рекомендуется маленькими порциями как можно чаще.
Все продукты условно можно разделить на три группы. В первую попадают те, которые считаются полезными для больных раком печени. К ним относятся молочные продукты, злаковые, морковный и свекольный сок, большинство фруктов и овощей, рис, гречка, пшено. Из круп можно готовить супы, которые очень питательны, но при этом легко перевариваются. Морковный сок положительно влияет на работу печени.
В ограниченных количествах можно употреблять продукты, которые относятся ко второй группе. Среди них оказались овощные и фруктовые соки, творог и сливочное масло, чай, яйца и масло. У пациентов с раком печени часто наблюдается белковая недостаточность. Чтобы восполнить недостаток этого важного элемента, необходимо употреблять мясо и рыбу. Предпочтение стоит отдать нежирным сортам, например, телятине, курятине, треске, судаку. Сельдь позволит усилить аппетит, как и квашеная капуста. Это особенно важно для больных с раковыми опухолями, у которых в большинстве случаев отсутствует аппетит.
К третьей группе относятся все вредные для пациентов продукты. Это алкоголь, кофе, газированные напитки, маргарин, сахар, жирное мясо. Следует отказаться от любых продуктов, при приготовлении которых использовались консерванты и усилители вкуса, острые специи и другие добавки.
Блюда должны быть приготовлены на пару или в духовке. Продукты можно варить, тушить, но нельзя ничего жарить на масле, чтобы не создавать дополнительную нагрузку печени. Тем, кто не может отказаться от жирных сладостей – тортов, пирожных, можно заменить их пастилой, зефиром или мармеладом. Однако употреблять такую пищу в небольших количествах и не слишком часто. При появлении отеков необходимо сократить употребление воды и отказаться от соли. Если у пациента наблюдается рвота, наоборот, следует увеличить количество выпиваемой жидкости.
Лечение рака печени народными средствами
Использование народных средств необходимо сочетать с традиционными методами лечения. Рак печени – серьезное заболевание, справиться с которым без помощи химических препаратов практически невозможно.
Но улучшить эффект от них можно с помощью народных средств.
Ежедневно перед едой можно принимать отвар из овса. Для его приготовления зерна заливают водой и варят на медленном огне, а затем процеживают.
Полезен при лечении рака печени и арбузный сок. Пить его необходимо несколько раз в день с ложкой меда. Можно заменить арбузный сок на березовый, выпивая ежедневно 2 стакана.
Прополис можно есть за 40-60 минут до еды не менее 3 раз в день. В качестве альтернативы используется также масло из него. Его смешивают с кипящим сливочным маслом и держат на медленном огне около получаса, помешивая. Полученную смесь употреблять несколько раз в день по столовой ложке.
Также: Редкие рецепты народной медицины, применяемые при раке
Автор статьи: Быков Евгений Павлович, врач-онколог
По данным множества исследований, инфекция вирусом гепатита C достоверно сопряжена с повышением риска рака печени.
Распространение вируса гепатита C влияет на рост заболеваемости данным злокачественным новообразованием, наблюдаемый в течение последних 10 лет. Это касается преимущественно стран Западной Европы, где у 70% больных раком печени в крови выявляют антитела к вирусу гепатита C. Средний срок развития опухоли с момента заражения составляет около 30 лет. Именно поэтому, несмотря на снижение в последнее время заболеваемости вирусным воспалением печени благодаря внедрению мер повышенного контроля компонентов крови, в течение ближайших 20 лет заболеваемость раком печени увеличится на 60-120%.
Исследования типа «случай-контроль» показали, что при заражении вирусом гепатита C риск развития рака печени возрастает в 17 раз. Как и в случае с вирусным гепатитом B, риск появления новообразования коррелирует с тяжестью течения гепатита, возрастом и полом пациента, а также с длительностью заболевания. Ежегодно у лиц с высокой активностью аланиновой аминотрансферазы (АЛТ) в крови и отсутствием достоверного подтверждения носительства вируса гепатита частота развития рака печени составляет 0,4%, а при наличии цирроза варьирует от 3 до 8%. Больные с высокой сывороточной активностью печёночных трансаминаз входят в группу риска по циррозу печени и печёночно-клеточного рака. Влияние генотипа вируса гепатита на развитие печёночно-клеточного рака остаётся спорным. При заражении вирусным гепатитом C развитие опухоли у лиц до 40 лет при отсутствии кофакторов — весьма редкое явление. Впоследствии заболеваемость линейно возрастает (в странах Западной Европы), достигая максимума среди лиц 70-75 лет. Развитию рака печени способствуют также высокий индекс массы тела, приём алкоголя, гепатит B или ВИЧ-ассоциированные инфекции. Указанные факторы ускоряют развитие цирроза и рака печени при гепатите. Отчасти это объясняет эпидемиологическую и клиническую гетерогенность опухоли. В странах Европы и США среди ВИЧ-положительных лиц распространённость вируса C составляет 35%. Еще выше этот показатель среди наркоманов. В данной ситуации цирроз и печёночно-клеточный рак развиваются на 15-20 лет раньше, чем при наличии только вируса C.
Механизм развития рака печени при гепатите до настоящего времени не вполне ясен. Обнаружена репликация вирусной РНК и экспрессия вирус-специфических протеинов в поражённых гепатоцитах, однако интеграция генома вируса в хромосомную ДНК человека не зафиксирована. Более того, у большинства больных вирусный гепатит приводит к циррозу. Это свидетельствует, что именно развитие цирроза является ключевым моментом в возникновении злокачественного новообразования. Однако гепатит C-ассоциированный печёночно-клеточный рак выявляют и при отсутствии цирроза, хотя таких случаев намного меньше, чем при гепатите B. Это может указывать на наличие мутагенного эффекта; в качестве предполагаемого онкогена рассматривают ядерный белок и белок NS3.
Поскольку вакцина против вируса гепатита C не разработана, в настоящий момент остановить рост заболеваемости и переход хронических гепатитов в цирроз, а следовательно и в печёночно-клеточный рак, можно только с помощью антивирусной терапии. При изучении влияния интерферона на течение воспаления печени обнаружено, что при эффективности противовирусного лечения снижается и риск развития опухоли. Настоятельно рекомендовано воздержание от употребления алкоголя.
В странах Западной Европы рак печени, ассоциированный с гепатитом C, обнаруживают преимущественно у лиц 60 лет и старше в сочетании с повышенной активностью трансаминаз, ожирением и сахарным диабетом. Это, разумеется, накладывает значительные ограничения на выбор метода терапии.
Гепатит С — это опасное инфекционное заболевание, называемое «ласковый убийца», поэтому не удивительно, что популярный вопрос у больных гепатитом С — сколько с ним живут инфицированные люди?
После заражения этим вирусом в организме человека происходит острый процесс борьбы с ним. В 10-30 процентов случаев при сильной иммунной системе инфицированного, острый гепатит заканчивается безмедикаментозным самоизлечением и в крови обнаружить вирус не удается.
В таких случаях человек даже не знает, что был инфицирован. Однако, в дальнейшем при наступлении провокационных факторов, вирус может активизироваться и дать о себе знать. В остальных же 90-70 процентах случаев при заражении гепатит С переходит из острого в хронический. Какова же продолжительность жизни при гепатите С?
При гепатите С алкоголь действует как самый сильный фактор, оказывающий влияние на прогрессирование заболевания.
Печень, пораженная циррозом
По данным Всемирной организации здравоохранения носителями вируса гепатита С является свыше 500 миллионов человек во всем мире.
И по прогнозам специалистов через 10 лет количество больных циррозом печени будет увеличено на 55%, раком печени на 70%, также прогнозируется рост смертности от прочих заболеваний печени почти в 2 раза.
По статистическим данным известно, что только 6-7% инфицированных этим вирусом погибают по причине манифестирования инфекциии.
Смертность от гепатита С при прогрессировании заболевания наступает в 57% случаев от цирроза печени, в 43% от гепатоцеллюлярной карциномы.
Сколько лет живут с гепатитом С люди, ведущие здоровый образ жизни? Сам вирус не является 100% убийцей человека, он только способствует развитию патологических процессов, сокращающих жизнь инфицированного человека. Невозможно говорить о том, что существует конкретный период, в течение которого происходят разрушения в организме, приводящие к смерти. Все очень индивидуально и зависит от многих факторов, в первую очередь от:
- возраста пациента
- длительности инфекции
- состояния иммунитета
- здорового образа жизни
- алкоголь и курение
- адекватного своевременного лечения
- сопутствующих хронических заболеваний — сахарный диабет, ожирение
- пол — у мужчин развитие такого последствия гепатита С, как фиброз, развивается быстрее и чаще, чем у женщин
У 30% инфицированных на прогрессирование гепатита может понадобиться около 50 лет, поэтому с гепатитом есть шансы прожить долгую жизнь, а смерть пациента может быть и не от последствий разрушающего действия вируса, а совершенно по другим причинам.
Также у 30% случаев время до развития цирроза печени может составлять менее 20 лет. А если при этом заболевании полностью отказаться от употребления алкоголя, придерживаться диеты, принимать поддерживающее лечение, соблюдать все рекомендации врачей, то этот процесс можно значительно замедлить.
Если у инфицированного человека снижен иммунитет, то острая форма гепатита после заражения проявляется как обычное ОРВИ, при этом у больного появляются не типичные симптомы, такие как:
- появление аллергических реакции
- общей интоксикации
- незначительного повышения температуры до субфебрильных цифр
- хроническая усталость, повышенная утомляемость
- головная боль
- появляются различные желудочно-кишечные расстройства, отравления
Поэтому, особенно в нашей стране, такие случаи в большинстве своем остаются недиагностируемыми, а гепатит легко переходит в хроническую форму. При хроническом протекании вирусного гепатита долгие годы заболевание может никак себя не проявлять, носить бессимптомный характер. Это может длиться от 15 до 25 лет, при этом функции печени постепенно ослабевают и у человека развиваются заболевания и сердечно-сосудистой, и мочеполовой системы, и желудочно-кишечного тракта.
- стеатоз — процесс накопления жира в клетках печени
- фиброз — процесс образования рубцов в ткани печени
- цирроз — разрушение печеночной ткани с образованием аномальных печеночных долек и узлов, меняющих архитектонику и функциональное состояние органа.
Цирроз печени — это портальная гипертензия с рисками кровотечения из вен пищевода, желтуха, печеночно-клеточная недостаточность с энцефалопатией, кожным зудом, спонтанной кровоточивостью. Прогрессирование цирроза приводит:
- К усыханию печени, уменьшении ее в размерах
- Печеночной недостаточности, которая заканчивается печеночной комой, то есть отравлением организма фенолами и аммиаком.
- Кровотечениям- при травмах и ушибах из-за снижения свертываемости крови возможны серьезные кровотечения, даже при незначительных повреждениях.
- Энцефалопатии — поражение головного мозга токсинами, поскольку печень не справляется с обезвреживанием вредных веществ.
- Асцит- скопление жидкости в брюшной полости.
Симптомы прогрессирующего цирроза печени:
- боли в правом подреберье
- потемнение мочи
- обесцвеченный кал
- белки глаз и кожные покровы ладоней приобретают желтый оттенок
источник