Вздутие живота при панкреатите — один из клинических симптомов этого заболевания. По медицинской статистике количество пациентов с этой патологией неуклонно растет. Терапия недуга напрямую зависит от тяжести его проявления, и насколько обширно эта аномалия затронула железу.
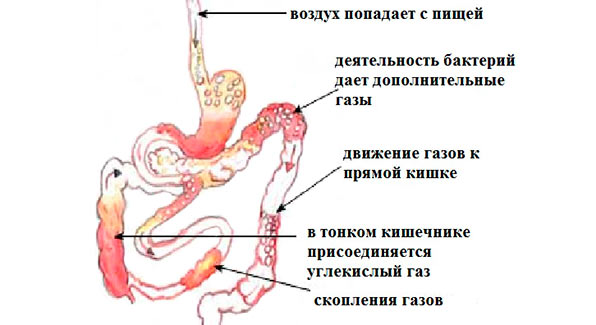
Метеоризм наблюдается у всех людей, и развивается вследствие повышенного газообразования в ЖКТ. Обычно появляется после плотного приема еды, либо после употребления продуктов, способных привести к чрезмерному скоплению газов.
В человеческом кишечнике присутствуют три центральных источника газа:
- Воздух, который заглатывается одновременно с приемом еды.
- Газы, которые попадают в систему пищеварения из крови.
- Газы, образующие в области слепой кишки.
При хорошем здоровье нормальное количество газов, присутствующих в ЖКТ, составляет 200 мл. На протяжении суток через прямой кишечник выходит 600 мл, но этот показатель не является устойчивой цифрой из-за персональных особенностей организма. Поэтому они колеблются в пределах 200-2600 мл.
Нехороший дух газов, выпускаемый прямым кишечником, объясняется наличием отдельных соединений аромата, среди них присутствуют:
Их формирование осуществляется в толстой кишке, как следствие процесса, при котором микрофлора воздействует на переработанные тонким кишечником органические субстанции.
Значительное сосредоточение газов выглядит как пузыристая пена, где каждый отдельный пузырь покрыть густоватым слизистым слоем. Скользящая пенистая масса тончайшим слоем распространяется по слизистой кишечника, что не лучшим образом сказывается на стенках пищеварительных органов. Помимо этого ухудшается всасывание полезных веществ, снижается активность ферментов.

Газы при панкреатите создают пациенту ряд неудобств, поэтому для лечения этого отклонения следует установить, какие именно механизмы привели к его развитию.
Если пучит живот при панкреатите, то это явный признак того, что нарушены рабочие функции ЖКТ. Метеоризм при хронической фазе указывает на то, что в организме образовался существенный дефицит ферментов ПЖ.
В сложившейся ситуации, плохо переваренные частички поступающей еды обрабатываются пищеварительным соком, что совершенно недостаточно. Далее полностью необработанные клетки попадают к бактериям, которые принимаются за их расщепление.
В итоге всего этого образуется большая концентрация газов. В течение суток их размер способен достигнуть 20 литров. Мнение о том, что газы за малый промежуток времени выходят наружу – ошибочно.
Огромное их присутствие растягивает стенки ПЖК, и нервируют рецепторы, отвечающие за чувствительность, поэтому вздутие живота при воспаленной железе сопровождается интенсивными приступами боли, которые исчезают после опорожнения кишечника или после выхода газов.
Кроме этого, урчание в животе при панкреатите может быть вызвано волнениями и нервным состоянием. Стрессовые ситуации способны задерживать нормальный процесс перистальтики кишечника, что способствует возникновению спазмов гладких мускулов.
В результате всех этих отклонений расстраивается проходимость ЖКТ, и развивается метеоризм.
Панкреатическое газообразование чаще всего проявляется у тех пациентов, которые:
- Не соблюдают предписания диеты и злоупотребляют бобовыми и целлюлозосодержащей пищей.
- В их тонкой кишке присутствует избыточное количество бактерий.
- В толстом кишечнике нарушены биозные функции.
- Нарушено кровообращение.
- Присутствуют спайки и опухоли в ЖКТ.
- Болеют острыми инфекциями и интоксикацией организма.
Также причиной метеоризма может стать операционное вмешательство в брюшной полости.
Симптоматика метеоризма отличается характерными отличиями. Повышенное газообразование при панкреатите проявляется следующими признаками:
- Сильные схваткообразные боли.
- Отрыжка.
- Сухость во рту.
- Рвота.
- Колики
- Головная боль.
- Нарушение работы сердца.
- Изжога в желудке.
- Тошнота.
- Потеря аппетита.
- Запор или понос.
Кроме этого, пациент может жаловаться и на следующие признаки:
- Плохой сон.
- Боль в мышцах.
- Общая слабость.
- Чрезмерная усталость.
- Трудности с дыханием.
- Урчание в животе.
- Частый выход газов.
Медицине известно 2 варианта проявления метеоризма:
- У больного увеличивается брюшная полость в момент сокращения толстой кишки. Из-за забитого кишечника газы просто не могут выйти наружу. В данном случае появляются такие симптомы, как ощущение распирания живота, болезненная резь и плохое самочувствие.
- Отмечается бурное выведение сероводорода, что не лучшим образом сказывается на жизни пациента. При этом варианте болезни боль практически отсутствует, однако человек систематически ощущает в брюшине переливы и урчание.
Избыточное присутствие газа в ЖКТ влияет на работу следующих систем:
Вспушивание брюшной полости при метеоризме и панкреатите провоцирует интенсивные головные боли, человек становится тревожным, возникает патологическая утомляемость.
Если у пациента с проблемной железой часто проявляется сильное газообразование, не стоит пускать все на самотек. Это аномальное явление нужно обязательно лечить. Сегодня медицина использует ряд методик, которые помогают устранить проявления метеоризма:
- Медикаменты.
- Сбалансированное питание.
- Народные средства.
Итак, как избавится от газов при панкреатите? В первую очередь терапевтические действия направлены:
- Установление тех патологических факторов, которые привели к вздутию живота.
- Диета.
- Употребление биопрепаратов, которые могут помочь нормализовать процесс биоценоза.
- Приведение в норму моторики ЖКТ.
- Освобождение организма от скопившегося сероводорода.
Помимо этого для повышения эффективности терапевтических шагов против метеоризма при воспаленной ПЖ нужно обязательно убрать недостаток ферментов.
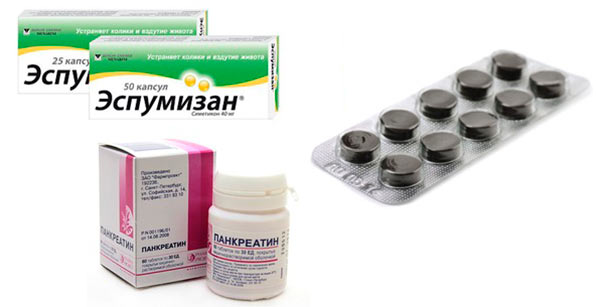
Для снижения количества присутствующих газов рекомендованы:
- Активированный уголь.
- Эспумизан.
- Полисорб.
- Полифепан.
- Белая глина.
- Диметикон.
В том случае, если метеоризм вызван недостатком ферментов, возможно, врач пропишет:
Болевой симптом снимается спазмолитиками:
Помимо этого, специалист может порекомендовать отдельные лекарства, замечающие желчь:
Пациент не должен забывать о том, что в отдельных эпизодах газообразование может быть спровоцировано длительным приемом некоторых медикаментов, способных уменьшать вырабатывание желудочного сока.

Для того чтобы всецело убрать вздутие живота при панкреатите, тем самым избавив пациента от патологического метеоризма, нужен тщательный терапевтический подход, в котором приоритетное место занимает диета 5п.
Из питания убирается еда с высоким присутствием жиров, которые при панкреатите нежелательны из-за дефицита липазы. Сокращается прием белковой пищи, способной привести к обострению аномалии. Из меню исключаются продукты богатые на грубую клетчатку. Не рекомендуется употреблять:
- Свежие овощи и фрукты.
- Грибы.
- Морскую и квашеную капусту.
- Хлеб.
- Бобовые.
- Крупы.
- Газированные напитки.
- Молоко.
- Соленья.
Не забывать о том, что процесс брожения провоцирует следующая еда:
- Вода с газом.
- Сдоба.
- Продукты, содержащие соду.
- Шампанское.
- Пиво, квас.
Лечебное питание при панкреатическом газообразовании подразумевает:
- Применение ферментов, которые недостаточно вырабатываются больной железой.
- Кушать нужно часто и маленькими порциями (не менее 6 раз в день).
- Пища должна быть жидковатой либо полувязкой, либо в виде пюре.
- Обязательно пить не менее 1,5-2 литра жидкости в день.
Когда газы являются следствием стресса, из меню убираются возбуждающие ЦНС и кишечник:
- Крепкий чай и кофе.
- Энергетики.
- Жирная и тяжелая еда.
- Острые продукты.
Как видим, правильное питание при панкреатическом метеоризме играет важнейшую роль в его терапии.

При лечении метеоризма хорошо себя зарекомендовали народные целебные настои из следующих компонентов:
Кроме этого, с разрешения врача можно использовать следующие рецепты:
- Тыквенный сок. Из свежего овоща выжимают сок и пьют в течение дня.
- Травяной настой. Взять календулу, ромашку, мяту. Все смешать, отмерить 1 ст.л. смеси и залить 0,5 л кипятка, дать настоятся 12 часов (в термосе). Однако этот лечебный вариант нельзя употреблять гипертоникам, особенно в пожилом возрасте.
- Зверобой. Отмерить 1 ст.л. травы и залить 250 мл кипятка. Дать настояться полчаса и пить по 0,5 стакана 3 раза в сутки. Нельзя пить при гастрите.
- Мать-и-мачеха. Потребуется 2 ст.л. средства, заварить 1 стаканом крутого кипятка, дать настояться 1 час. Затем процедить и употреблять по 2 ст.л. на голодный желудок за полчаса до приема еды.
Для устранения патологии может быть назначен лечебный массаж или ЛФК, способствующие нормализации работы ЖКТ.
Присутствие метеоризма при панкреатите создает пациенту значительный дискомфорт. Поэтому так важно соблюдать все назначения и рекомендации врача в отношении питания, употребления надлежащих медикаментов и целесообразного приема народных средств, помогающие убрать неприятное и болезненное явление.
Вы удивитесь, как быстро отступает болезнь. Позаботьтесь о поджелудочной железе! Более 10000 людей заметили значительное улучшение в своем здоровье, просто выпивая по утрам…
Эта болезнь опасна тем, что способна затрагивать другие внутренние органы и пагубно влиять на их функционирование. Она требует серьезного терапевтического, а при необходимости и хирургического лечения
По мере своего развития некроз способен распространяться и затрагивать рядом присутствующие органы. При этом те ткани, которые разрушились, то есть погибли, больше не восстанавливаются

Точные причины появления головной боли у больных панкреатитом выявить практически невозможно, поскольку этот симптом, в общем, является постоянным спутником воспаления поджелудочной железы.

Болевой синдром, локализирующийся в верхней части живота, – основной показатель, который присутствует всегда. Боль может быть острой, режущего характера или же постоянной, но тупой.
источник
Патологии печени и поджелудочной железы имеют схожие симптомы. Еще одна особенность, что признаки заболевания проявляются не сразу, а иногда пациенты считают, что это обычное несварение желудка. Заболевания желчных путей, поджелудочной железы и печени взаимосвязаны друг с другом и считаются сопутствующими болезнями.
Это значит, что при патологии одного из указанного органа происходит изменение работы двух других. Своевременная постановка правильного диагноза не позволяет заболеванию прогрессировать и снижает риск развития осложнений. Поэтому необходимо знать какие симптомы болезни печени и поджелудочной железы и как они устраняются.
Вместе с пищей в пищеварительный тракт могут проникать вещества, которые негативным образом сказываются на внутренних органах. Кроме того, и в самом организме вырабатываются токсины, например, в результате жизнедеятельности гнилостных бактерий. Печень является своего рода фильтром, который очищает всю кровь от токсинов, бактерий, лишних гормонов и медиаторов, витаминов.
Если печень перестает работать, то почти сразу наступает смерть в результате отравления. Печень не только выполняет защитную функцию, она также контролирует содержание сахара в крови, является депо для хранения витаминов, микроэлементов, синтезирует гормоны и ферменты, участвует в процессе кроветворения и пищеварения.
Поджелудочная железа продуцирует ферменты, необходимые для расщепления белков и углеводов (трипсин, химотрипсин, липазу, альфа-амилазу), а также синтезирует гормоны, нормализует белковый, жировой и углеводистый обмен.
Железа производит панкреатический сок, который содержит ферменты, необходимые для расщепления веществ и дальнейшего их всасывания в кровь. Состав сока поджелудочной железы изменяется в зависимости от поступающей пищи.
Возникают заболевания печени и поджелудочной железы под действием следующих неблагоприятных факторов:
- чрезмерное употребление алкогольных напитков;
- несбалансированное питание;
- прием препаратов, оказывающих негативное воздействие на выделительную и пищеварительную систему;
- камни в желчном пузыре;
- атеросклероз;
- физиологические и анатомические особенности, передающиеся по наследству;
- присутствие инфекции.
Вместе с кровью в печень поступают токсины и бактерии из желудочно-кишечного тракта. Задача органа удалить из кровотока потенциально вредные или бесполезные соединения. Для этого происходят химические реакции, которые делают токсичное вещество менее ядовитым или совсем безвредным.
Например, этиловый спирт превращается в уксусную кислоту, а ацетон в мочевину. При медикаментозном лечении, употреблении большого количества алкоголя или вредных продуктов печень испытывает серьезные перегрузки, что может привести к снижению барьерной функции железы и допущение в кровоток опасных соединений.
Наиболее частые заболевания, приводящие к дисфункции печени:
- вирусный гепатит;
- цирроз;
- гепатоз;
- стеноз;
- глистная инвазия;
- новообразования.
При нарушении работы поджелудочной железы могут возникнуть следующие заболевания:
- панкреатит;
- сахарный диабет;
- муковисцидоз;
- новообразования.
Конечно, заболеваний печени и поджелудочной намного больше, мы указали лишь те, что встречаются чаще других. При заболевании этих желез возникает схожая симптоматика.
Часто у пациентов наблюдаются следующие признаки патологии:
- повышение температуры тела;
- рвота, тошнота, отсутствие аппетита, резкое похудение;
- нарушение пищеварения, появляется изжога, метеоризм, понос, запор (возникает в результате недостатка ферментов);
- появляется боль в левом боку под ребром. Она может быть умеренной или интенсивной, возникает периодически или же присутствует постоянно. Иногда она отдает в область лопаток или сердца;
- при пальпации больного органа боль чаще всего усиливается, врач может заметить изменение размера печени или поджелудочной;
- нарушается гормональный фон (данный симптом чаще проявляется у мужчин при «пивном» циррозе);
- наблюдается изменение цвета каловых масс, в них появляется слизь.
Указанные симптомы свидетельствуют о нарушении работы печени и поджелудочной железы, но есть и симптомы, которые говорят об определенной патологии, например изменение цвета кожи и склеры (билирубин не выводится из организма, а проникает в кровь), горечь во рту и на губах, появление зуда и сыпи (нарушена желчевыводящая функция).
Возникает отечность, изменение сердечного ритма, слабость, чрезмерная утомляемость (признак интоксикации), изменение цвета мочи (свидетельствует о воспалении печени), изменение артериального давления, на животе появился венозный рисунок («звездочки» указывают на поражение печени, возникают при циррозе), возникновение на языке налета (белого или коричневого), трещин.
При болезни печени боль возникает ноющая, отмечается в области правого подреберья, пояснице, левой лопатки. При некоторых патологиях, например, печеночной недостаточности или циррозе, болевой синдром возникает когда печень уже сильно пострадала и значительно увеличена в размере.
Поражение печени может быть диффузным или очаговым. При диффузном поражении воспален весь орган, такое характерно для гепатита, стеатоза, холангита, цирроза, язвы. Об очаговых поражениях говорят, если на органе появились новообразования.
При болезни поджелудочной железы боль, как правило, колющая, иррадиирует в поясницу, левую лопатку. Дискомфорт особенно ощущается после переедания, употребления жирной пищи, газированных или алкогольных напитков. Симптомом патологии железы является изменение цвета каловых масс, они становятся серыми.
Гепатит развивается в результате воспаления печени из-за вирусной инфекции или воздействия токсинов (алкоголь, медикаменты, паразиты). Выделяют семь видов вирусных гепатитов, наиболее распространены А, В, С. Воспаление проявляется желтухой (не всегда), гипертермией, ознобом, слабостью, ломотой в теле.
На начальной стадии заболевания симптомы схожи с гриппом. При должном лечении острая форма гепатита чаще всего не оставляет каких-либо последствий. Хронический гепатит возникает самостоятельно, например, при постоянной интоксикации алкоголем, или в результате неправильного лечения острой формы.
Цирроз — это хроническое воспаление печени, при котором нормальная ткань замещается на фиброзную. Он может развиться на фоне гепатита, малярии, сифилиса, нарушения кровообращения. Симптомы заболевания: слабость, гипертермия, боль в суставах, метеоризм, астения, похудение.
Человек плохо переносит жирную пищу и алкоголь. Внешние признаки (белые ногти, скудный волосяной покров, толстые пальцы) проявляются не у всех больных. Развивается болезнь в течение 2-5 лет и при отсутствии терапии наступает летальный исход.
Гепатоз характеризуется нарушением обменных процессов в клетках печени. Жировой гепатоз называют стеатозом (клетки железы накапливают жир). Этот процесс обратим при своевременном лечении.
На ранних стадиях болезнь себя не проявляет, по мере деформации клеток возникает нарушение функции органа. Пациент жалуется на боль, тошноту, слабость, снижение иммунитета, зуд, высыпание, пожелтение кожи.
Нарушают работу печени паразиты. Самые распространённые лямблии. Они проникают в железу из кишечника. Симптомы схожи с расстройством кишечника (диарея, вздутие, урчание, отсутствие аппетита). Также появляется белый налет на языке, неприятный запах изо рта, частая отрыжка, слабость, учащенный сердечный ритм.
Если ферменты поджелудочной железы активизируется не в двенадцатиперстной кишке, а в ней самой, то говорят о развитии панкреатита. Эта болезнь появляется в результате воспаления ткани поджелудочной железы.
Возникает патология из-за несбалансированного питания, малоподвижного образа жизни и генетической предрасположенности. При остром течении пациент жалуется на интенсивную опоясывающую боль, рвоту, диарею, метеоризм, повышение температуры тела, усиленное потоотделение.
Если поджелудочная синтезирует недостаточное количество инсулина, то диагностируется сахарный диабет. Его симптомы разнообразны и связаны не только с пищеварением. Больной постоянно испытывает жажду и голод, ухудшается зрение, возникают проблемы с потенцией, нарушается регенерация ткани, что приводит к длительному заживлению ран.
Муковисцидоз — это наследственное заболевание, при котором поражаются железы внешней секреции. Изменения ткани может быть в легких, поджелудочной железе, печени. При болезни на железах образуются участки фиброзной ткани, а в выводящих протоках нормальная ткань замещается кистозной.
Это приводит к дистрофическим изменениям, застою желчи и циррозу печени. Признаки заболевания: худоба, хроническая диарея, дыхание хрипящее, со свистом, утолщение пальцев, выпадение прямой кишки.
Для подтверждения диагноза пациент должен пройти ряд исследований. Только после получения их результатов врач сможет определить патологию и назначить адекватное лечение. Диагностика зависит от патологии, включает в себя биохимическое исследование мочи, крови (выявляет АЛТ, АСТ, билирубин, сахар), проведение УЗИ, ренгеноскопии, при необходимости делают биопсию печени.
Чтобы устранить симптомы заболевания обязательно врачи назначают пациенту диету, которая обеспечит больному органу функциональный покой. Если болезнь достаточно сильно прогрессировала, то прописывается голодание в течение нескольких дней. В экстренных случаях больной госпитализируется.
В зависимости от проявления заболевания больной должен придерживаться строгой диеты до шести месяцев. Даже после наступления ремиссии пациентам рекомендуется исключить из меню алкоголь, жирную, острую, соленую пищу, воздерживаться от газированных напитков и кондитерских изделий. При пренебрежении данным советом может наступить обострение заболевания.
Рекомендуется есть 4–5 раз в день, но маленькими порциями. Еда должна быть приготовлена на пару или сварена, допускается печеное. Нужно ограничить употребление соли и исключить из меню продукты, которые вызывают вздутие живота (капусту, виноград, груши). Рекомендован диетический стол №5.
Помимо диеты, больному назначается прием медикаментов, способных устранить первопричину болезни и помочь органу восстановить нормальную функцию. При обострениях заболевания медикаментозная терапия приостанавливается, а лечение заключается в снижении нагрузки на больной орган. В экстренных случаях больной получает питание только внутривенно.
Во время ремиссии назначаются ферментные препараты, которые способствуют улучшению пищеварения и метаболизма. Терапия подразумевает и прием гепатопротекторов. Эти препараты восстанавливают отток желчи, снижают уровень холестерина, укрепляют иммунитет, выводят свободные радикалы. Часто врачами назначаются Карсил, Эссенциале Форте, Урсофальк, Фосфоглив.
Для устранения болевого синдрома используют препараты снимающие спазмы (Но-шпа или Папаверин), восстановить экскреторную функцию поджелудочной железы поможет Мезим или Креон. При сахарном диабете первого типа назначается прием инсулина, при втором типе глюкозопонижающие препараты.
Лечение печени и поджелудочной железы медикаментами разрешается только под контролем специалиста. При дальнейшей медикаментозной терапии любой патологии лечащему врачу необходимо сообщать, что есть проблемы с печенью, чтоб доктор назначал таблетки, которые действуют на орган менее токсично.
Как дополнение к основному лечению могут использоваться рецепты народной медицины, которые помогут поддержать функцию печени, уменьшат воспалительный процесс и ускорят пищеварение.
Чтобы оздоровить печень народные целители рекомендуют делать отвары и настои из листков шалфея, ягод шиповника, травы душицы. Функцию поджелудочной железы улучшит мята, цветки ромашки, трава бессмертника, укроп, боярышник.
Есть и специфические симптомы, указывающие на нарушение работы желез, но они проявляются не у всех больных и не при первых признаках заболевания. Например, если возникает боль в области печени, то часто больные начинают выяснять, есть ли у них пожелтение кожи и склеры, но данный симптом возникает далеко не всегда.
Поэтому для выяснения точной причины недомогания нужно обращаться к врачу. Только после проведения необходимых анализов и исследований врач поймет, что стало причиной боли и нарушения пищеварения.
Вылечить большинство заболеваний печени и поджелудочной железы возможно при точном соблюдении всех рекомендаций врача. Как минимум современная медицина способна замедлить течение болезни и улучшить качество жизни пациента.
Лечить патологию приходится долго, а затем требуется пожизненно придерживаться диеты. Профилактика заболеваний заключается в правильном питании, умеренном употреблении алкоголя, здоровом образе жизни. При вынужденном приеме сильнодействующих медикаментов рекомендовано проводить и поддерживающую терапию печени.
источник
Изображение с сайта lori.ru Одной из распространенных проблем, с которыми сталкивается практическая медицина, является вздутие живота (чрезмерное растяжение). Этот симптом может свидетельствовать о начале какого-либо системного заболевания или быть единственным проявлением патологии внутренних органов, расположенных в брюшной полости. Чувство увеличения живота в размерах бывает субъективным, пациенты в таких случаях жалуются на ощущение переполненности, вздутия изнутри; это состояние, как правило, со временем проходит, а причиной могут являться нарушения нормального функционирования органов желудочно-кишечного тракта – в том случае, если субъективные ощущения не подтверждаются реальными фактами, выявленными при врачебном осмотре. Если выпуклость живота обусловлена излишним весом или дефектом позвоночника, имеющего обращенный вперед изгиб (поясничный лордоз), опытный врач может отличить эти состояния от реального вздутия, внимательно изучив анамнез и проведя подробное внешнее обследование. Причины вздутия живота у здоровых людей У людей, не страдающих какими-либо заболеваниями, вздутие обычно происходит по причине скопления воздуха либо газов.
- Заглатывание больших порций воздуха в процессе еды, а также чрезмерное употребление различных газировок, может привести к вздутию, которое быстро проходит. «Лишний» воздух частично отрыгивается, частично попадает в кишечник и либо выходит через анальное отверстие, либо всасывается кишечными стенками.
- Образование газов может происходить при переваривании пищи, поступающей в желудок и кишечный тракт; также провоцирует газообразование прием соды, нейтрализующей желудочный секрет (обычное «народное» средство при изжоге).
- Причиной вздутия живота после еды может быть неумеренное поедание сдобных и сладких продуктов: они богаты легкоусвояемыми организмом углеводами, вызывающими реакцию брожения – а соответственно, усиленное газообразование.
- Еще одна причина вздутия – попадание в организм в больших количествах крахмала и клетчатки (эти вещества содержатся в ржаном черном хлебе, бобовых культурах, картофеле и капусте и некоторых других продуктах).
При каких заболеваниях наблюдается вздутие? Также могут вызывать вздутие живота газы, образующиеся в результате наличия у больного какой-либо разновидности ферментопатии. Например, для большинства взрослых людей характерен недостаток в организме фермента, ответственного за расщепление сложного молочного сахара (лактозы) на моносахара (глюкозу и фруктозу). Этот фермент – лактаза, он вырабатывается в тонких отделах кишечника; при недостаточности лактазы, молоко с нерасщепленным молочным сахаром проходит в толстый кишечник, и переваривается уже там с помощью местной микрофлоры. Этот процесс сопровождается активным газообразованием, вызывающим ощущение распирания и вздутие живота после еды. Дисбактериоз, часто диагностируемый у пациентов разного возраста, может являться причиной метеоризма. Заболевание характеризуется качественным изменением микрофлоры кишечника, выражающимся в нарушении баланса между количеством условно-патогенных и нормальных («полезных») бактерий. И те, и другие постоянно обитают в нашем организме; но пока человек здоров, необходимые для нормального пищеварения полезные микроорганизмы без труда подавляют патогенные. При дисбактериозе количество патогенной микрофлоры в кишечнике увеличивается, нарушается нормальная переработка пищи, и в результате доминирования гнилостных процессов резко повышается газообразование. Если наблюдается постоянное вздутие живота локального типа, а по расположению оно соответствует определенному участку кишечника, то стоит заподозрить механическую преграду на пути движущихся газов; это может быть опухоль или возникшая по другим причинам кишечная непроходимость. Вздутый живот может быть следствием нарушенной двигательной функции кишок (частое явление при инвазиях, вызывающих интоксикацию кишечной мускулатуры), проблем с кровообращением (например, наблюдается при варикозе, когда кровь застаивается в венозной сети кишечника). Способны вызвать вздутие психические патологии, в частности, истерические расстройства. В медицинской практике известны и другие заболевания, сопровождающиеся вздутием живота, после еды или постоянно. Анамнез заболевания Часто первые симптомы постоянного вздутия живота обнаруживает сам пациент, вынужденный то и дело ослаблять пояс, носить одежду больших, чем обычно размеров, обеспокоенный появлением грыжи брюшной стенки или грыжевой опухоли в паху, локального вздутия. В других случаях даже значительное по размерам растяжение может месяцами оставаться незамеченным: если человек страдает избыточным весом, или при бессимптомной брюшной водянке (асците). О постепенно растягивающейся брюшной стенке может свидетельствовать ощущение «натяжения» в боковых областях живота (фланках), в паховой области, а также неясные болезненные ощущения в пояснице. Локализованный болевой синдром чаще всего появляется, когда патологический процесс захватывает какой-либо из внутренних органов; это может быть застойная печень, селезенка, увеличенная в размерах, пораженный опухолью толстый кишечник. Боль локального характера нехарактерна при брюшной водянке, развивающейся на фоне цирроза; скорее нужно предположить воспаление поджелудочной железы (панкреатит) или брюшины (перитонит), либо наличие первичного рака печени (гепатома). Если причины вздутия живота кроются в прогрессирующем асците, сопровождающемся растяжением брюшной стенки, или развивающихся в брюшной полости опухолях, может повыситься внутрибрюшное давление. Как результат, происходит нарушение пищеварительных процессов, обратное движение по желудку и пищеводу (рефлюкс) приводит к изжоге, поднятие диафрагмы провоцирует одышку в лежачем положении (ортопноэ), учащенное неглубокое дыхание (тахипноэ). Дополнительной причиной дыхательных нарушений может также быть просачивающийся в плевральную полость экссудат (обычно с правой стороны); не исключено, что выпот обусловлен проникновением по лимфатическим каналам диафрагмы свободной жидкости, образующейся при асците. Если у пациента регистрируется вздутие живота диффузного типа, врач должен поинтересоваться следующими данными:
- склонность больного к злоупотреблению алкогольными напитками;
- наличие в анамнезе желтухи, гематурий;
- проявления нарушений режима кишечной деятельности;
- сердечные заболевания ревматического характера.
Полученная информация способна помочь опытному врачу выявить не распознанный ранее цирроз, диагностировать раковые заболевания толстого кишечника с метастазами в брюшинную область, патологические процессы в почках (нефроз) или ЗСН (сердечная недостаточность застойного характера). Обследование физикальными методами Ценнейшую информацию, часто позволяющую установить причины болезни и определить оптимальное лечение вздутия живота, могут дать физикальные способы обследования больного. Например, выявленное при визуальном осмотре покраснение ладоней (эритема) или паукообразная сосудистая гиперплазия заставляют подозревать наличие цирроза печени скрытого типа, а обнаруженные методом пальпации «железы Вирхова» (увеличенные лимфоузлы в подключичной области) наводят на мысль о раковой опухоли в желудке или кишечнике. Не следует недооценивать значение внешнего осмотра живота; так, контуры вздутия позволяют говорить об его локальном или общем характере. Если брюшная стенка натянута до твердости, боковые части живота выступают, пупок вывернут – такая картина характерна для брюшной водянки. О высоком давлении в системе воротной вены (портальной гипертензии) часто свидетельствует набухание поверхностных вен оттока крови от пупка. На закупорку одной из главных вен организма – нижней полой вены, могут указать боковые ветви венозных сосудов (коллатерали), служащие для кровяного оттока от нижней части живота к области пупка, а венозный ток, направленный к пупку сверху, служит основанием заподозрить непроходимость верхней полой вены. Когда живот имеет форму купола, на котором просматриваются складки от петель кишечника, велика вероятность закупорки или растяжения кишечника как причины вздутия живота. На скрытую закупорку сфинктера (привратника) желудка указывают уплотнения в эпигастрии и визуально наблюдаемые волнообразные сокращения (перистальтика), ориентированные слева направо. Пораженная метастазирующей опухолью печень определяется при пальпации правой верхней части брюшины, как уплотнение узловатого характера, меняющее положение в ритм дыханию. Лечение вздутия живота назначается в зависимости от причин, вызвавших патологию. Аускультация
Свистящие высокотональные шумы – характерный признак обструкции кишечника на ранних стадиях – или плещущийся звук, издаваемый скопившимися в полости растянутого кишечника жидкостью и газами, можно различить при аускультации (выслушивании внутренних органов). С правой стороны живота, над увеличенной в размерах печенью, скрупулезно проведенное выслушивание позволяет зафиксировать шумы, указывающие на наличие опухоли (чаще всего гепатомы); в пупочной зоне можно расслышать шум венозного кровотока, говорящий о возможной портальной гипертензии и активном движении крови по околопеченочным коллатералям. Перкуссия
Важные данные, касающиеся причины вздутия живота, получают при перкуссии: колеблющийся, притупленный звук во фланках живота, меняющийся при шевелении пациента – это прямое указание на то, что в брюшной полости скопилась жидкость. Выстукивание брюшной стенки пациента, принявшего коленно-локтевое положение, часто является наилучшим способом определить присутствие жидкости в брюшной полости (небольших количеств) у людей, которые страдают ожирением. Убедиться в правильности выводов о скоплении жидкости можно путем осторожного прокола брюшной стенки, выполненного с применением троакара. Также внимательное перкуссионное обследование позволяет дифференцировать генерализованное вздутие от локального, причиной которого могут являться растяжение мочевого пузыря, увеличение матки или наличие кисты яичника. Перкуссия в области печени помогает определить конфигурацию этого органа при увеличении или, наоборот, ненормально малых размерах. Если перкуторный звук при обследовании надпеченочной зоны не притупляется, есть основания заподозрить обширный некроз печени, либо предположить, что причина вздутия живота – газы, проникшие в брюшную полость вследствие прободения кишечника. Пальпация
Проводить пальпацию при осмотре пациентов с обширным асцитом часто затруднительно; случается, что обследование таким методом печени или селезенки возможно только путем колебания (баллотирования) скопившихся жидких масс. Выявленное увеличение селезенки у больных асцитом может быть единственным указанием на поражение печени – цирроз, протекающий скрытно. Мягкая на ощупь печень на фоне данных о наличии портальной гипертензии должна навести на мысль о внепеченочной непроходимости портального русла, а излишне плотная – о циррозе. Если при пальпации печень определяется как твердое, узловатое образование, это может указывать на опухолевое поражение; в этом случае постоянное вздутие живота может вызывать асцит, спровоцированный метастазированием в брюшину. Уплотненные периумбиликальные лимфоузлы (или узлы сестры Марии Йозеф) с большой вероятностью могут являться результатом метастаз, которые дает первичная раковая опухоль, развивающаяся в тазовой полости и органах желудочно-кишечного тракта. Пульсация печени при брюшной водянке (асците) типична для трикуспидальной недостаточности (патология правого предсердно-желудочного клапана). Если в брюшной полости пальпируется образование, для правильного лечения вздутия живота нужно попытаться получить максимально полные сведения об объекте: уплотненный он или кистообразный, какой формы края (ровные, неровные), неподвижный или смещается при дыхании. Такие органы, как желчный пузырь, селезенка и печень, в нормальном состоянии поднимаются/опускаются в ритме дыхательных движений; неподвижность указывает на фиксацию органа опухолью или синехиями (спайками). Также неподвижность пальпируемого образования может означать, что объект находится за брюшиной. Болезненные ощущения пациента, особенно локального характера, говорят о наличии воспаления (к примеру, гнойного по типу абсцесса), чрезмерном растяжении внутренностной брюшины либо некротическом характере опухоли. Необходимым мероприятием при установлении причины вздутия живота является ректальное исследование, с пальпацией прямой кишки, соседствующих тканей и органов в полости малого таза: это позволяет обнаружить образования, возникшие по причине инфекционного процесса или наличия опухоли, и не выявляемые никаким другим способом. Рентгенографические методы диагностики Данные, полученные в результате обследования больного физикальными методами, могут быть подтверждены и детализированы с помощью рентгенографии и современных лабораторных методик; это важный момент для диагностики и назначения правильного лечения вздутия живота.
- Если рентгеновская съемка внутренних органов, расположенных в брюшной полости (проведенная при двух положениях тела больного: горизонтальном и вертикальном) показывает расширение участков кишечника с находящейся внутри жидкостью – это признак кишечной обструкции. Не просматривающиеся края поясничной мышцы на фоне обширного затемнения брюшины – картина, характерная для асцита.
- Специфическое ультразвуковое обследование (ультрасонография) или компьютерная томография могут предоставить ценную информацию, на основе которой диагностируется асцит, определяется наличие в брюшной полости новообразований, уточняются реальные размеры селезенки и печени.
- Обнаружить растяжение толстой кишки, характерное для воспалительного процесса (колита), позволяет только рентгеновская съемка. О гнойном воспалении (абсцессе) печени или раковом поражении (гепатоме) говорит диафрагма, имеющая приподнятый правый отдел с неровным краем. Также рентгенография позволяет уточнить размеры селезенки и печени.
- Для выявления первичной опухоли, целесообразно проводить исследования, основанные на введении в организм рентгеноконтрастных веществ – например, бария.
Вздутие живота (синонимы: метеоризм, пучение, тимпания) — состояние, при котором в желудочно-кишечном тракте происходит избыточное скопление газов, что может быть следствием повышенного их образования или недостаточного выведения из организма. У здорового человека в желудочно-кишечном тракте содержится определенный объем газов, характер и количество которых зависит от возраста, образа жизни, питания. В норме у человека большее количество газа накапливается в желудке и ободочной кишке (преимущественно в правом и левом изгибах). Значительно меньше их содержится в тонком кишечнике, сигмовидной и ободочной кишке.
Существуют несколько путей образования газов в организме: — аэрофагия — заглатывание воздуха, в основном во время употребления пищи, напитков; — выделение газов во время пищеварения за счет нейтрализации бикарбонатами желудочного и панкреатического соков; — небольшое количество газов кишечника поступает из крови; — образование газов вследствие жизнедеятельности кишечной микрофлоры (при расщеплении различные питательные вещества (белки, сахара) выделяется метан, водород, углекислый газ, сероводород). Повышенное газообразование при отсутствии патологии может наблюдаться в следующих случаях: 1. Заглатывание больших порций воздуха в процессе еды, употребление сильногазированных напитков, быстрое употребление пищи («на бегу») – всё это приводит к избыточному поступлению газов с пищей в желудок, нарушается секреция желудочного и панкреатического соков, необходимых для пищеварения. Пища не расщепляется до белков, жиров, углеводов, образуются крупные шлаки, они подвергаются брожению и гниению в кишечнике вместо того, чтобы перевариваться, что приводит к вырабатыванию избыточного количества газов и утяжелению течения метеоризма. 2. Избыточное потребление пищи, вызывающей образование газов (бобовые, капуста, яблоки). 3. Употребление в пищу продуктов усиливающих процессы брожения (чёрный хлеб, квас, пиво, чайный гриб). 4. У людей с непереносимостью лактозы – употребление молочных продуктов. 5. Метеоризм у беременных вследствие сдавления кишечника беременной маткой: происходит замедление движения пищевых масс и процессов всасывания питательных веществ.
При заболеваниях желудочно-кишечного тракта метеоризм чаще всего сочетается с другими симптомами: тошнотой, неприятным вкусом во рту, поносами или запорами, нарушением аппетита, отрыжкой, болями в животе без четкой локализации. Выделяют несколько причин метеоризма, связанных с патологическими состояниями пищеварительной системы: 1. Нарушение процессов пищеварения при ферментативной недостаточности, нарушении всасывания, патологии образования и выделения желчных кислот. При этом большая доля пищи поступает в непереваренном виде в кишечник, где расщепляется кишечной микрофлорой с образованием большого количества газов. 2. Механический метеоризм – при наличии механического препятствия в желудочно-кишечном тракте (стеноз, спайки, опухоли). 3. Динамический метеоризм возникает при нарушении моторной функции желудочно-кишечного тракта (перитонит, тяжелые инфекции и интоксикации, ущемление брыжейки). 4. Воспалительные заболевания кишечника или органов пищеварительной системы (панкреатит, колиты, болезнь Крона и др.). 5. Невоспалительные заболевания кишечника или органов пищеварительного тракта (дисбактериоз, непереносимость питательных веществ (например, лактулозы и мальтозы и др.), которые часто встречаются в детском возрасте (метеоризм у новорожденных и у грудных детей)); 6. Циркуляторный метеоризм может быть связан с общим или местным нарушением кровообращения (застой крови в венах кишечника уменьшает всасывание газов из кишечника в кровь и увеличивает их поступление из крови в кишечник, что наблюдается, например, при циррозе печени). 7. Психогенные (истерия, частые стрессовые ситуации): перевозбуждение нервной системы может сопровождаться спазмом гладкой мускулатуры кишечника, следовательно, приводит к замедлению перистальтики. Скапливающиеся газы перерастягивают кишку и вызывают болевые ощущения. При различных заболеваниях желудочно-кишечного тракта метеоризм сочетается с разными симптомами этих заболеваний. При циррозах печени любой этиологии, кроме желтухи различной интенсивности, больные жалуются на ощущение тяжести или боли в правом подреберье, тошноту, горечь во рту, отрыжку, вздутие живота, общую слабость, снижение работоспособности. Хронический холецистит (калькулезный и бескаменный) сопровождается метеоризмом и отрыжкой. При нарушении диеты возникают жалобы на тупые ноющие боли или тяжесть, дискомфорт в правом подреберье, подложечной области, иногда под правой лопаткой, тошноту, вздутие живота. Метеоризм является практически постоянным симптомом для хронической патологии кишечника. Хронической энтерит сопровождается вздутием живота, ощущением его распирания, болями в околопупочной области, которые стихают с появлением громкого урчания. Стул – 6 раз в сутки, обильный, светло-желтого цвета, без примеси крови, слизи или гноя. Болезнь Крона (терминальный илеит) кроме выраженного метеоризма характеризуется постоянными болями в различных местах живота, поносами с отхождением полужидкого стула с небольшой примесью крови и слизи, вздутием и урчанием в животе, а также похуданием. Метеоризм часто бывает при дисбактериозе кишечника – больные предъявляют жалобы на снижение аппетита, неприятный привкус и запах изо рта, тошноту, вспучивание живота, поносы, вялость, общее недомогание. Часто явления метеоризма могут протекать при выраженной симптоматике со стороны других органов и систем, при этом имеет значение как высокое стояние диафрагмы, так и психогенные факторы.
При спазме толстого кишечника нарушается отхождение газов и на первый план выходит значительное увеличение живота, которое происходит из-за вздутия кишечника. Больные жалуются на дискомфорт, распирание живота, боль. Другим проявлением заболевания может стать постоянное бурное отхождение газов из кишечника, что значительно ухудшает качество жизни больного. При этом болевой синдром выражен слабо или отсутствует, преобладают жалобы на «урчание», распирание и «переливание» в животе. Могут появляться внекишечные симптомы. Например, со стороны сердечно–сосудистой системы — нарушение сердечного ритма, жжение в области сердца, снижение настроения, нарушение сна, общая слабость, боли в мышцах. При обследовании больного обращают внимание на: • жалобы, которые могут указывать не только на сам метеоризм, но и на заболевание, вызвавшее его: диарея при синдроме раздраженного кишечника; абдоминальные боли, лихорадка, боли в суставах, снижение аппетита при болезни Уиппла; снижение массы тела, примеси крови и слизи в кале при болезне Крона и др.; • осмотр – вздутие живота, пальпаторная абдоминальная болезненность в околопупочной области, тимпанический перкуторный звук, при аускультации (прослушивании) – усиление, ослабление или отсутствие кишечных шумов. Лабораторные исследования: • общий анализ крови – признаки железодефицитной анемии (снижение уровня гемоглобина, эритроцитов), умеренно выраженный лейкоцитоз характерны для воспалительных заболеваний пищеварительной системы; • общий анализ мочи – без патологических изменений; • общий белок и белковые фракции – гипоальбуминемия (болезнь Уиппла, неспецифический язвенный колит и др.); • сахар крови – в пределах нормальных значений; • копрограмма – полифекалия, примеси крови и слизи; • анализ кала на эластазу-1 – для исключения панкреатической диареи; • биохимические показатели функции поджелудочной железы: фермент альфа-амилаза, фермент липаза; • повторные посевы кала на патогенную микрофлору и исследования яйца глист (для исключения инфекционной или паразитарной природы); • электролиты крови – электролитный дисбаланс. Однако, основным методом обследования является обзорная рентгенография органов брюшной полости (пневматоз кишечника, чаши Клойбера при кишечной непроходимости и т.д.).
Лечение вздутия живота должно учитывать его причину. Метеоризм, вызванный проглатыванием большого количества воздуха, требует коррекции культуры приема пищи, отказа от жевательной резинки, газированных напитков. При частом употребление в пищу продуктов, вызывающих избыточное образование газов (бобовые, капуста, яблоки) или усиливающих процессы брожения (чёрный хлеб, квас, пиво, чайный гриб) следует откорректировать рацион питания, уменьшив количество этих продуктов в нём. Продукты, которые не рекомендуется употреблять при вздутии живота: кофе, шоколад, молоко, жир, чай, очень холодная еда, слишком горячая еда, мёд, семечки, орешки, дрожжи, овёс, капуста, омлет с сыром, бобовые, жевательная резинка, конфеты, мясо (жареное), газированные напитки, яблоки, изюм, коктейли, крупы, лук (и репчатый, и зеленый), редис. Если метеоризм развивается как следствие хронического панкреатита (диагноз устанавливается в результате обследования), а конкретно по причине недостатка ферментов поджелудочной железы, в лечение включают лекарства, содержащие такие ферменты (Мезим форте, Креон, Панкреатин, Смекта и пр.). Лечение вздутия живота, возникшего на фоне кишечного дисбактериоза, язвенной болезни, гастрита, энтероколита, заключается в лечении самого заболевания, вызвавшего метеоризм. При метеоризме, вызванном механическими причинами (опухоли, стенозы и др.) требуется оперативное лечение. Медикаментозная терапия направлена на: 1. лечение основного заболевания, вызвавшего метеоризм; 2. восстановление нормальной микрофлоры кишечника; 3. удаление скопившихся газов из просвета кишки: прокинетики, адсорбенты (уголь активированный, препараты висмута), пеногасители (эспумизан, семитикон). Для лечения метеоризма можно также попробовать народные средства. Если одновременно с повышенным газообразованием наблюдается усиленное сердцебиение, можно использовать чай из мяты перечной. Пить его рекомендуются в течение дня, до полного улучшения самочувствия. При коликах и спазмах при метеоризме: щепотку ромашки аптечной залить 3 стаканами кипятка, настаивать 30-40 минут, после чего процедить; принимать по полстакана настоя в течение дня до полного исчезновения симптомов. При отсутствии аппетита и большом скоплении газов в кишечнике хорошо помогает сушеный имбирь (истолочь в порошок и принимать на кончике чайной ложки 2-4 раза в день через 15 минут после еды, запивая 1/3 стакана воды). Для грудных детей при метеоризме полезна укропная вода. Для приготовления укропного чая необходимо одну столовую ложку мелко порезанной зелени залить полутора стаканами кипятка. Пить его нужно охлаждённым в течение дня после еды. Метеоризм, хронический запор и колит можно также лечить листьями шпината. Особенно это полезно детям и пожилым людям. Кроме того, можно использовать семена обыкновенного тмина. Для детей: 1 чайную ложку семян заливают 1 стаканом кипятка. Кипятят не более 1-2 минут, затем настаивают 30 минут, и перед употреблением процеживают. Принимают обязательно с небольшим количеством меда по 1/4 стакана 3 раза в день за 15-20 мин до приема пищи. Для взрослых: 1 столовую ложку семян тмина обыкновенного заливают 1 стаканом кипятка. Во всех случаях продолжительного или периодически повторяющегося метеоризма следует обратиться к лечащему врачу для прохождения необходимого обследования по выявлению болезни, вызвавшей метеоризм.
Гастроэнтеролог, терапевт. Может понадобиться помощь инфекциониста, онколога или невролога. Врач терапевт Клеткина Ю.В.
Вздутие живота или метеоризм — скопление газов в кишечнике, в результате чего живот становится больше в объёме, появляется ощущение распирания изнутри. Как правило, такой симптом проявляется при нарушении работы ЖКТ, нередко наблюдается вздутие живота при беременности. Клиницисты отмечают, что кратковременное проявление такого симптома не должно вызывать опасений, тогда как постоянное вздутие живота может говорить о том, что в организме происходят серьёзные патологические нарушения.
Метеоризм может быть спровоцирован как нарушениями в питании, так и сопутствующими недугами. Клиницисты выделяют следующие, наиболее вероятные причины вздутия живота:
- систематическое употребление в пищу бобовых продуктов;
- чрезмерное потребление газированных напитков;
- использование соды в качестве средства от изжоги;
- злоупотребление жирной и тяжёлой пищей;
- еда перед сном;
- резкое изменение рациона – такое можно наблюдать при переходе на вегетарианство.
Кроме этого, клиницисты выделяют следующие этиологические факторы, которые могут спровоцировать метеоризм:
- дисбактериоз;
- вирусные или инфекционные заболевания ЖКТ;
- патологии печени и желчного пузыря;
- хронический панкреатит и недуги со схожей этиологией;
- синдром раздражённого кишечника;
- непроходимость кишечника, которая обусловлена опухолями;
- непереносимость лактозы (часто наблюдается у грудничков);
- гастрит любой формы и степени развития;
- перевозбуждение нервной системы;
- ведение прикорма или кормление смесями – вздутие живота у новорождённых;
- поздние сроки гестации.
Следует отметить, что это далеко не весь перечень факторов, при которых наблюдается этот симптом. Нужно понимать, что как самостоятельный патологический процесс, метеоризм практически не проявляется.
Механизм метеоризма в кишечнике
Симптоматика этого патологического процесса будет, в большей степени, зависеть от этиологии. В целом можно выделить такие симптомы вздутия живота:
- боль в животе, которая часто носит схваткообразный характер;
- ощущение распирания изнутри;
- увеличение размера живота;
- отрыжка воздухом;
- нарушение стула – длительные запоры могут сменяться резкими приступами диареи;
- ухудшение аппетита;
- если метеоризм спровоцирован кишечной инфекцией, то возможна тошнота с приступами рвоты;
- неприятный запах изо рта;
- повышение температуры тела;
- раздражительность.
Вздутие живота у новорождённых может дополняться такими признаками:
- нарушение режима сна;
- отсутствие аппетита;
- кишечные колики;
- капризность, плачь;
- нарушение стула.
Однако следует понимать, что наличие такой клинической картины может указывать и на другие гастроэнтерологические патологии или недуги. Поэтому прежде чем использовать какие-либо средства для устранения этого симптома, следует обратиться к врачу за консультацией. Вздутие живота перед месячными может дополняться такими проявлениями клинической картины:
- боль внизу живота, которая нередко отдаёт в спину;
- слабость;
- головокружение;
- иногда нарушение стула.
Если каждый менструальный цикл начинается с проявления такого симптома, следует обратиться за консультацией к гинекологу и гастроэнтерологу. Возможно, нужно просто пересмотреть свой рацион.
При частом вздутии живота причины и лечение не следует сопоставлять самостоятельно, так как это может привести к развитию серьёзных осложнений и к смазанной клинической картине, что усложняет диагностику. Как убрать вздутие живота может сказать только врач, после проведения обследования и выяснения этиологии этого патологического процесса. В первую очередь проводится подробный физикальный осмотр с пальпацией живота и выяснением общего анамнеза. Кроме этого, выполняется ряд лабораторно-инструментальных обследований. Стандартная программа диагностики включает в себя следующее: Колоноскопия
- общее и биохимическое исследование крови;
- общий анализ мочи;
- копрограмма;
- посев каловых масс на дисбактериоз;
- липидограмма кала;
- УЗИ органов брюшной полости;
- колоноскопия;
- ирригоскопия;
- рентгенологическое исследование кишечника с контрастом.
Методы лечения и программу терапии врач назначает только после получения результатов диагностики и принимая во внимание общую клиническую картину. При необходимости может быть назначена консультация различных узких специалистов.
Лечение будет зависеть от этиологии этого патологического процесса. Кроме медикаментозной терапии, практически всегда назначается диета. Лечение вздутия живота при беременности практически полностью исключает приём медикаментозных препаратов, так как это может сказаться на здоровье ребёнка. Врач может назначить следующие лекарства от вздутия живота:
- для нормализации моторики кишечника;
- пребиотики;
- прокинетики;
- энтеросорбенты;
- препараты на растительной основе.
Практически всегда назначается активированный уголь при вздутии живота. Этот вид энтеросорбента позволяет мягко и быстро очистить кишечник от шлаков и токсических веществ. Любые таблетки от вздутия живота и газообразования, длительность их приёма, режим и дозировку, может назначать только врач. Самолечение может устранить сам симптом, но не первопричинный фактор. Диета при вздутии живота подразумевает следующее:
- отказ от жирного, острого и слишком солённого;
- исключение из рациона продуктов, которые провоцируют брожение и повышенное газообразование в кишечнике;
- питание должно быть лёгким, в жидком или пюреобразном виде;
- пища должна готовиться на пару или отвариваться.
В целом диетический рацион для пациента должен расписывать гастроэнтеролог, принимая во внимание особенности организма и клиническую картину пациента.
Продукты, вызывающие вздутие живота
Лечение вздутия живота возможно и посредством средств народной медицины, но только после предварительной консультации с врачом. Кроме этого, такие методы терапии можно включать в основной курс лечения или использовать в качестве профилактики. Народные средства от вздутия живота подразумевают следующее:
- отвары из фенхеля, семян укропа;
- сок алоэ, смешанный с натуральным мёдом;
- отвар из травяного сбора – цветки ромашки, мята, цветки календулы и корень валерианы;
- отвар из мать-и-мачехи;
- чай на основе зверобоя.
Следует отметить, что некоторые травяные сборы могут стать причиной повышенного давления, поэтому перед употреблением нужно проконсультироваться с врачом. Что делать при вздутии живота, какие лекарства принимать и как правильно питаться, скажет гастроэнтеролог после обследования. Использование каких-либо медикаментозных препаратов или игнорирование проблемы может привести к развитию серьёзных осложнений.
Так как метеоризм это несамостоятельное нарушение в работе ЖКТ, специфических методов профилактики нет. Следует на практике применять общие профилактические рекомендации:
- правильное питание — сбалансированный рацион и своевременный приём пищи;
- своевременное и полное лечение всех гастроэнтерологических патологий и недугов с иной этиологией;
- умеренные физические нагрузки и ежедневные прогулки на свежем воздухе;
- исключение стрессов, нервного перенапряжения, вредных привычек;
- регулярное прохождение медицинского осмотра у профильных медицинских специалистов.
Применение на практике таких несложных правил поможет если не исключить, то свести к минимуму риск развития патологий, в клинической картине которых есть такой симптом, как вздутие живота.
SimptoMer.ru
1Механизм пищеварительного процесса
Переваривание пищи начинается в ротовой полости и заканчивается в прямой кишке. Однако самый интенсивный процесс расщепления поступившей с пищей органики происходит в верхних отделах кишечника. 
Симптомы вздутия живота проявляются в следующем:
- в ощущении сильного и даже визуального увеличения живота, его распирания;
- сильное вздутие способствует появлению болевых ощущений, которые могут пройти сами собой;
- вздутый живот создает иллюзию постоянного переедания, в то время как человек ест очень мало;
- в урчании и бульканье в животе, обычно эти звуки являются предвестниками появления ощущения под названием «вздутый живот»;
- появление слабости, возможно, головной боли и чувства неуверенности в себе.

3Причины чрезмерного газообразования
Вздутие живота, несмотря на схожие причины, имеет единый механизм, но зависит от многих экзогенных и эндогенных факторов. Экзогенными факторами метеоризма могут быть некачественная пища, медикаменты, влияющие на процесс пищеварения, и т.п.

- Употребление в пищу плохо сочетаемых продуктов, что сказывается на деятельности кишечных бактерий, в результате чего появляются излишние газы и вздутие живота.
- Неумеренное употребление газированных напитков. Их прием — это искусственное увеличение количества пузырьков углекислого газа в кишечнике до концентрации, превышающей нормальную в несколько раз. Это порождает, прежде всего, вздутие желудка.
- Частое употребление бикарбоната натрия (соды) в качестве средства против изжоги. При взаимодействии соды с кислотой желудка происходит химическая реакция с образованием углекислого газа. Эти газы образуются сразу в больших количествах, что и формирует вздутый живот.
- Частое переедание, особенно на ночь. В этом случае процесс пищеварения замедляется. В кишечнике образуются большие куски пищи, в которых начинаются процессы гнилостного или дрожжевого брожения. В таких случаях усиливается метеоризм после еды и появляется «вздутый живот».
- Увлечение жирной пищей. Это чревато не только замедлением процессов переваривания пищи, но и повышенной нагрузкой на печень и поджелудочную железу. Вздутый живот в этом случае является следствием не столько образования газов, сколько затрудненного пищеварения.
- Резкое изменение рациона. Чаще всего постоянное вздутие живота и газы появляются при переходе на питание преимущественно растительной пищей. Особенно сильно сказывается смена рациона при переходе на питание сырой пищей.
Причины вздутия живота, происходящие из-за патологических процессов в организме, могут заключаться в следующем:
- В частых запорах. Они могут вызываться атонией или спазмами кишечника, радикулитом, воспалением седалищного нерва, колитом, энтероколитом, заболеваниями печени и поджелудочной железы, эмоциональными перегрузками, неправильным питанием. Запор — это отсутствие адекватной реакции организма на переполненный кишечник, в результате чего каловые массы задерживаются в кишечнике дольше обычного. Все это время они продолжают перевариваться организмом с выделением большого количества кишечных газов. Человек ощущает «вздутый живот». Эта переполненность вызывает боли в животе и усиливает эффект сдавливания органов.
- В пищевой аллергии. Попадание в кишечник аллергенов может вызвать боли в животе, изменение кожных покровов, появление сыпи и т.п. В том числе и вздутый живот.
- В дисбактериозе. Это нарушение оптимального баланса микроорганизмов, живущих в кишечнике. Заболевание всегда сопровождают постоянные газы и вздутие живота. Обычно уменьшается количество бактерий молочнокислого брожения и увеличивается количество грибов, бактерий гнилостного брожения и т.п. Однако к дисбактериозу относится и общее уменьшение численности микроорганизмов в кишечнике. Обычно это связано с заболеваниями кишечника, приемом антибиотиков и некачественным питанием. Человека, страдающего дисбактериозом, всегда распирает изнутри — он чувствует вздутый живот, и это большая проблема.
- В живущих в ЖКТ паразитах. Любой паразит в кишечнике влияет на процесс пищеварения. Например, острицы и аскариды питаются в кишечнике той же пищей, что и человек. Они не повреждают сам кишечник, но при этом организму приходится переваривать и продукты отходов этих паразитов. Это изменяет весь процесс пищеварения, что обязательно влечет за собой частое вздутие живота.
- В заболеваниях печени и желчного пузыря. Желчь способствует лучшему перевариванию жиров. При нарушениях, связанных с выработкой или выведением желчи, жиры не проходят первичную переработку в двенадцатиперстной кишке, что негативно сказывается на всем процессе пищеварения. В этом случае происходит вздутие живота после приема пищи. Через какое-то время эти ощущения могут минимизироваться, но при хроническом заболевании вздутие живота после еды будет постоянным спутником человека.
- В заболеваниях поджелудочной железы. Гипофункция поджелудочной железы снижает эффективность всей пищеварительной системы. В этом случае также возникает метеоризм после еды.
- В воспалении слизистой оболочки желудка и кишечника. Речь идет о заболеваниях гастритного характера. Особенно серьезные последствия возникают при гастродуодените. При этом заболевании нарушается выработка пищеварительных соков, что влечет за собой не только повышенное образование газов, но и боли в животе.
Перечислить все причины вздутия живота практически невозможно, хотя обобщить варианты причин можно — газы образуются при нарушенном пищеварении. Разнообразны лишь причины этих нарушений.
4Как сказывается вздутие на состоянии организма
Боли в животе и вздутие создают эмоциональный дискомфорт. Однако это не самое главное. Организм в этих условиях работает с повышенной нагрузкой и меньшей эффективностью. Поскольку пищеварение нарушается, организм не получает питательных веществ в должном объеме. При этом у человека может пропадать аппетит. Возможно и появление патологического аппетита, когда все время хочется есть. У человека с таким аппетитом возникают навязчивые желания съесть что-то особенное и необычное. В результате он ест очень много пищи с повышенной вкусовой насыщенностью, чем создает дополнительные проблемы для пищеварения. Появляется вздутый живот и увеличение веса. 
5Как избавиться от проблемы
Вздутие живота, что делать? Этот вопрос возникает у каждого, кто сталкивался с таким неприятным явлением. Даже при отсутствии хронических серьезных заболеваний регулярное вздутие живота после еды уже является сигналом неблагополучия. Если у человека существуют серьезные диагнозы заболеваний органов пищеварения, то, прежде всего, необходимо лечить эти болезни. Однако в любом случае следует помочь организму в его тяжелой пищеварительной работе. Необходимо сочетать воздействие на симптомы и лечение хронических заболеваний. 
источник