Очаговыми образованиями (или очагами) печени называют единичные или множественные участки изменения ее структуры, которые бывают самого разного происхождения – как доброкачественного, так и злокачественного.
Чаще всего очаги выявляются при УЗИ, но иногда являются случайной находкой при компьютерной томографии или МРТ, когда исследование выполнялось по какой-то иной причине. При этом КТ используется для уточнения размеров, количества, расположения и структуры очагов. При этом по результатам КТ врач, как правило, должен ответить на вопросы о характере изменений: имеем ли мы дело с доброкачественным процессом (например, кистой или гемангиомой), либо злокачественным процессом (рак, метастазы, и т.п.). В ряде случаев после выполнения КТ диагноз остается сомнительным. В таких случаях рекомендуется получить второе медицинское мнение по результатам исследования.
Иногда патологическое образование печени выявляется при сцинтиграфии или ПЭТ (очаг гиперфиксации РФП).
Все объемные образования печени, выявленные при компьютерной томографии, можно разделить в зависимости от следующих параметров:
1) Плотность – характеристика любой ткани организма, которая измеряется на компьютерных томограммах в т.н. единицах Хаунсфилда. В зависимости от рентгеновской плотности очаги бывают гипо-, гипер- и изоденсными по отношению к окружающей нормальной паренхиме. По плотности можно предположить, что находится в структуре очага: кровь, другая жидкость, мягкотканный компонент. Более достоверно выявляются участки обызвествления – кальцинаты.
2) Структура. Кистозные образования подразделяются на одно- и многокамерные; они могут иметь хорошо видимую стенку или не иметь таковой; содержать включения кальция, геморрагическую – гиперденсную – жидкость, гиподенсную жидкость, например, желчь. Внутри можно обнаружить инородное тело или паразита, кистозный или мягкотканный компонент. Также структура может быть однородная или неоднородная, последняя часто объясняется участками некроза. Выявление извести и кальцинатов свидетельствует о длительности процесса.
3) Форма может быть приближенной к шару, вытянутая, неправильная (иррегулярная) и т. д.
4) Контуры. Ровные или неровные, четкие или нечеткие, видимые на всем протяжении или на ограниченном участке.
5) Размеры. Измеряются линейные размеры очага (длинник и поперечник) на аксиальном срезе либо все три размера (когда это возможно, указывается также объем). Если планируется контрольное исследование через определенное время, выбирается т. н. «маркерный» очаг, изменение размеров которого будет оцениваться во времени.
6) Расположение необходимо указывать в описании КТ-исследования: локализуется ли патологический участок непосредственно в глубине органа, под капсулой, рядом с крупными сосудами, с желчными протоками, с желчным пузырем и т. д. Это может быть навести на мысли о его природе: например, билиарные кисты локализованы чаще всего вблизи желчных протоков, вблизи желчного пузыря.
7) Количество. Солитарный очаг в печени означает одиночный. Число патологических участков (например, метастазов при раке желудка или других органов системы пищеварения) может варьировать. Выявление одного метастаза уже позволяет выставить стадию M1 по системе TNM. Однако следует учитывать, что множественные очаговые образования в печени – это не всегда метастазы, и врач-рентгенолог обязан провести их дифференциальную диагностику, сопоставив многочисленные КТ-признаки.
8) Особенности накопления контраста. Чем меньше накопление контраста в очаге, тем меньше он кровоснабжается. Наоборот, чем быстрее накапливается контраст, тем более развита сосудистая сеть. Чем быстрее снижается плотность после окончания введения контраста, тем интенсивнее кровоток в очаге.
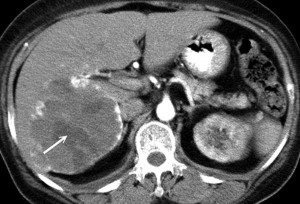
Так, гемангиома печени на КТ без контраста выглядит как гиподенсный участок, природу которого установить затруднительно. В артериальную фазу контрастирования наблюдается значительное увеличение плотностных характеристик гемангиомы (из-за накопления контрастированной крови в сосудистых лакунах), но затем ее плотность снижается и постепенно приходит к прежним значениям, что позволяет отличить гемангиому печени от рака, так как злокачественные новообразования, например, рак кишечника с метастазами в печень при КТ с контрастированием проявляется иначе: для метастазов наиболее характерно усиление плотности в виде «кольца» («ободка»), которое отображает активную (васкуляризованную) часть опухоли.
Гемангиома печени или рак? КТ брюшной полости с контрастным усилением: типичное накопление контраста в виде лакун помогает дифференцировать гемангиому от рака и установить правильный диагноз: кавернозная гемангиома.
Гиподенсные образования имеют плотность ниже нормальной паренхимы (в норме ее плотность составляет +50…+70 единиц Хаунсфилда – без контрастирования) и представляют собой следующие морфологические варианты:
1) Жировые образования имеют плотность от -100 до -10 единиц Хаунсфилда. Это может быть липома, фибролипома, ангиолипома, ангиофибролипома, аденома, липосаркома и некоторые другие опухоли из жировой ткани (а также участок с отрицательной плотностью может быть обусловлен локальным участком жировой инфильтрации, или жирового гепатоза).
2) Гиподенсный очаг плотностью 0…+20 единиц Хаунсфилда чаще всего содержит жидкость. Это может быть простая или паразитарная киста, билома – скопление желчи после операций на желчном пузыре и протоках, а также кистозные метастазы.
3) Гиподенсный очаг плотностью +20…+40 единиц Хаунсфилда бывает обусловлен как жидкостным содержимым, так и мягкотканным. Здесь гораздо больше вариантов, при составлении дифференциального ряда нужно учитывать размеры, форму, характер накопления контрастного вещества.
Капиллярная гемангиома правой доли печени: КТ с контрастным усилением в артериальную фазу выявляет гиперденсный участок.
Гиперденсные очаги имеют рентгеновскую плотнтость выше нормальной паренхимы (>70 единиц Хаунсфилда) и могут быть обусловлены кистами, содержащими плотную жидкость (с примесями белка или крови), либо их субстратом является опухоль или кальцинат.
1) Очаг плотностью +200…+400 единиц Хаунсфилда обусловлен наличием кальция в структуре. Это может быть обызвествленная киста, фиброма, фиброаденома (либо другая опухоль), обызвествленная гематома.
2) Локальный участок повышения плотности паренхимы зачастую бывает обусловлен отложениями металлов – солей алюминия, железа и т.д.
3) Опухоли бывают как гиперденсными, так и гиподенсными.
Кистозный характер при КТ имеют следующие образования:
1) Простая киста печени — что это? Простая киста возникает в результате эмбриогенеза и представляет собой ограниченное капуслой скопление жидкости. На КТ она имеют ровные края, четкие контуры, обычно правильную форму; плотностные характеристики жидкости +5…+20 единиц Хаунсфилда, не содержит каких-либо включений (кровь, кальций и т. д.), в их структуре нет перегородок, стенка ровная, без локальных утолщений. Контраст такие кисты не накапливают. Часто возникает вопрос, может ли киста печени перерасти в рак. Если киста имеет типичные КТ-характеристики, тревоги она вызывать не должна, озлокачествления кисты не бывает. Но важно отличить простую кисту от эхинококковой, от кистозной формы метастаза или кистозного рака.
2) Кистозные метастазы в печень при раке молочной железы, желудка, других органов обычно множественные, имеют неправильную форму, неоднородную структуру, размеры от 0,5 см до нескольких десятков см. Характеризуются накоплением контраста в виде «кольца». Обладают инфильтративным ростом. Подозрение на mts в печени возникает при КТ нередко, в таких случаях может помочь второе мнение по снимкам. В наше время множественные метастазы нередко успешно лечатся в крупных онкологических клиниках, где применяются различные методики (хирургическое удаление, химиоэмболизация, радиочастотная абляция и т.п.).
3) Кистозная форма гепатоцеллюлярного рака: форма неправильная, может выявляться солидный компонент (при кистозной форме он выражен минимально), опухоль единичная, оказывает объемное воздействие на рядом расположенные сосуды и желчные протоки.
4) Паразитарные кисты. Чаще всего эти кисты представлены эхинококком, реже – альвеококком. Бывают множественными или единичными, имеют хорошо видимую стенку, усиливающуюся при контрастировании. Бывают однокамерные и многокамерные паразитарные кисты. Внутри таких кист можно обнаружить паразита.
5) Гемангиома правой доли печени, либо левой доли. Гемангиома печени на КТ выглядит как типичный гиподенсный очаг, при контрастировании в артериальную фазу резко усиливается, в результате чего становятся видимыми сосудистые лакуны, а затем медленно теряет контраст. Атипичные гемангиомы на КТ имеют несколько другие характеристики, и отличить их от злокачественного поражения помогает взгляд опытного рентгенолога, имеющего опыт в диагностике заболеваний брюшной полости.
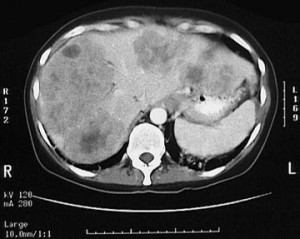
Вторичные (секундарные) изменения в печени на КТ. Рак кишечника с метастазами. Прогноз неблагоприятный, учитывая размеры и количество метастазов.
«Солидный» означает мягкотканный, состоящий из живой ткани. Какие бывают солидные образрования?
1) Объемное образование с включениями жира: липома, липофиброма, ангиолипома, липосаркома и др. Имеют характерную структуру и плотностные характеристики, соответствующие жировой ткани.
2) Фокальная нодулярная гиперплазия (ФНГ) имеет неправильную форму (в виде узла), при нативном исследовании – гиперденсный (незначительно выше нормальной плотности), при контрастировании неравномерно усиливается.
3) Регенераторный узел, локальный участок фиброза либо жировой инфильтрации – признак перерождения печеночной ткани под влиянием различного характера интоксикацией или травм, признак цирроза. Выглядит как локальный гипо- (жировая инфильтрация) или гиперденсный (фиброз) участок.
4) Гепатоцеллюлярный рак (ГЦР). Выглядит как объемное образование неправильной формы, различных размеров (иногда несколько десятков сантиметров в поперечнике), структура его неоднородна – при КТ могут быть выявлены участки некроза, полости (не усиливающиеся при контрастировании). Ткань опухоли за счет хорошего кровоснабжения повышает плотность при контрастировании.
Не все специалисты способны достоверно определить изменения в печени, выявленные при компьютерной томографии. Это во многом зависит от опыта рентгенолога, от качества выполнения исследования. К сожалению, при выполнении компьютерной томографии и других лучевых исследований (особенно в отдаленных периферийных клиниках) изменения иногда бывают пропущены, либо неверно истолкованы. Можно ли перепутать метастазы в печени? Увы, нередко обычные доброкачественные гемангиомы трактуются как метастазы, либо наоборот. В ряде случаев кистозные метастазы в печень трактуются как простые кисты, если к тому же не использовать контрастирование. В целом нужно отметить, что диагноз «mts печени» достаточно сложный в плане дифференцировки с другими множественными очаговыми изменениями.
Второе консультативное мнение врача, обладающего опытом в анализе КТ-исследований брюшной полости, всегда полезно – заключение по исследованию даст специалист, имеющий высшую врачебную категорию или научное звание, после подробного ознакомления с историей заболевания, с результатами лабораторных тестов и т. д. В результате точность диагностики становится выше, что позволяет определиться с дальнейшим направлением лечения (либо назначить дополнительные инструментальные и иные диагностические исследования).
Чтобы получить Второе мнение по результатам КТ или МРТ, можно обратиться в Национальную телерадиологическую сеть. Сделать это можно удаленно, не выходя из дома. Достаточно иметь результаты исследования на диске. В течение 24 часов с момента отправки снимков вы получите квалифицированный пересмотр КТ или МРТ с подробным описанием в виде заключения с подписью высококвалифицированного диагноста.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Под очаговыми образованиями в печени подразумевают ряд определенных заболеваний с разным характером течения и развития, но с одним общим признаком — заменой паренхимы органа полостями с жидкостью. Подобную патологию органа сегодня диагностируют гораздо чаще, и это связано не только с неправильным образом жизни или проживанием в неблагоприятном экологическом регионе, но и с появлением новых методов исследования, которые позволяют увидеть истинную картину происходящего в печени.
Определить новообразования можно посредством ультразвукового исследования, КТ или МРТ. И если пациенту был поставлен диагноз «очаговое образование печени», что это может означать?
Если диагноз врачей звучит, как очаговые поражения или изменения в печени, то отчаиваться не стоит — чаще всего специалисты подразумевают под этими понятиями воспалительные патологии с небольшой локализацией. При надлежащей комплексной терапии очаговые поражения органа можно устранить полностью.
Гораздо серьезней обстоит дело, если обнаружены очаговые образования в печени. В таком случае медики предполагают наличие опухолевых заболеваний. Новообразования могут иметь вид одиночных или множественных полостей с жидким содержимым — секретом, гноем, кровью или другой жидкостью. Также может определяться неестественное разрастание тканей из нераковых или раковых клеток.
Причинами замены паренхимы печени патогенными клетками могут стать:
травмы органа;
- болезни желчного пузыря, вследствие чего происходит скопление желчи;
- ожирение;
- неправильное питание;
- алкоголизм, курение;
- глистные инвазии;
- абсцесс (гнойное воспаление тканей с образованием гнойной полости);
- наличие первичных или метастазирующих опухолей;
- профессиональные заболевания тканей, которые вызваны спецификой производства;
- заболевания лимфатической системы;
- наличие доброкачественных опухолей;
- рак.
Очаговая патология сопровождается:
резким снижением массы тела;
- отсутствием аппетита;
- частой тошнотой, рвотой;
- симптомами желтухи (пожелтением кожи, обесцвечиванием кала и склер, потемнением мочи);
- увеличением печени;
- скоплением жидкости в брюшной полости (асцит).
Симптомы очаговой патологии могут изменяться в зависимости от типа заболевания и степени его развития. К тому же каждый организм по-разному реагирует на болезни.
К какому классу новообразований относятся печеночные кисты, может сказать только гематолог, проведя соответствующее обследование больного.
В целом очаговые образования классифицируют так:
| Классификация кист в печени | Характеристика | |
| По морфологическим признакам | Непаразитарные | С виду напоминают капсулы с жидкостью внутри, образующиеся из желчных каналов. Могут быть множественными, единичными, однако поражают максимум 30% печени. Симптоматика образований — боли в правом подреберье или чувство сдавленности органа в этой области. |
| Паразитарные | Причиной появления паразитарных кист являются личинки ленточных червей (эхинококк или цистицерк). Для личинок киста – место для промежуточного развития. При эхинококкозе жидкостное образование может достигать 5 л в объеме. Как правило, патология протекает бессимптомно, из-за чего ее диагностика на ранних стадиях развития невозможна. | |
| По строению стенок | Ложные | Приобретенная киста печени может возникнуть вследствие травм органа или операций. Кисты имеют вид ткани с фиброзными изменениями, внутренняя часть образований не имеет эпителия. |
| Истинные | Формируются еще во время внутриутробного развития (врожденные кисты), вследствие чего происходит нарушение формирования желчных путей. Внутри истинные кисты выстланы эпителием. | |
| По количеству образований | Одиночные | Не проявляются клинически. Симптомы могут беспокоить больного, если киста достигла размеров в 7-8 см. |
| Множественные | Кисты поражают большой участок печени. Симптоматика появляется, если очаг поражения достигает 20% печеночной паренхимы. | |
| Поликистоз | На органе образуются многочисленные полости и пустоты, кисты. Достигая внушительных размеров, кисты могут самопроизвольно разрываться, вследствие чего происходит инфицирование организма содержимым этих образований. | |
| По расположению | Субкапсулярное | Кисты располагаются на поверхности печени. |
| Паренхиматозное | Кисты располагаются внутри органа. | |
| По плотности образований | Гиперваскулярное | Плотность образований выше эхоплотности тканей печени. На УЗИ и МРТ эти участки отличаются светлым тоном. |
| Гиповаскулярное | Плотность кист ниже эхоплотности паренхимы печени. На УЗИ и МРТ гиповаскулярные узелки темнее здоровых тканей органа. | |
Терапия очаговых патологий печени зависит от этиологии поражений. В целом определяют доброкачественные, злокачественные и инфекционные образования в органе. Инфекционные поражения легче поддаются лечению, поскольку чаще являются следствием других болезней.
Новообразование доброкачественного или злокачественного генеза требует тщательного подбора терапевтических методов, так как явление опасно своими последствиями.
Замещение паренхимы органа доброкачественными клетками происходит при:
печеночных кистах;
- липомах (опухоль из жировых тканей);
- аденоме (опухоль из клеток и эпителия печени, локализуется в сосудах органа);
- гемангиоме (плотные скопления кровеносных сосудов);
- гиперплазии правой доли органа (опухоль похожа на злокачественную, характеризуется изменением дольчатости органа);
- гамартоме (характерна для детей, выглядит как объемное образование с анэхогенными участками, которые разделены перегородками);
- цистаденомы (многокамерная опухоль, каждый внутренний участок которой выстлан эпителием, новообразование вырабатывает муцин).
При определенных условиях доброкачественные опухоли могут преобразовываться в злокачественные, хотя происходит это крайне редко.
Нераковые опухоли клинически себя не проявляют. Обнаруживаются случайно при плановом обследовании ультразвуком, КТ или другим методом. Если образование крупное, оно может доставлять неудобства больному в виде тяжести или боли в правом подреберье.
Лечение доброкачественной небольшой опухоли заключается в регулярном наблюдении у специалиста — онколога. Опухоль крупных размеров удаляют хирургическим путем посредством сегментарной резекции (иссечения) пораженного участка.
Раковые виды новообразований в тканях делят на первичные и вторичные. Первые возникают из паренхимы самого органа. Для вторых характерно заражение печени патогенными клетками из других органов.
В тканях чаще встречаются опухолевидные новообразования вторичного типа:
- Гепатоцеллюлярная карцинома — быстрорастущая опухоль, является наиболее опасным видом рака. Зона риска — зрелые мужчины от 50 лет.
- Ангиосаркома — патология характеризуется агрессивным развитием. Зона риска — зрелые мужчины от 60 лет.
- Гепатобластома — безкапсульные узлы бело-желтого цвета, чаще диагностируются у детей до года.
- Холангиокарцинома — образуется в клетках желчных протоков.
- Аденокарцинома — очаговое поражение железистого эпителия печени.
При злокачественном образовании больной ощущает слабость в теле, отмечает хроническую усталость, он бледен, больного беспокоит постоянная тошнота, боли в животе. Раковые опухоли в печени вызывают рвоту, потерю аппетита и веса. В правом подреберье ощущается тупая боль или постоянная тяжесть. Если раковые поражения объемные, печень выпирает из-под правого ребра, она становится плотной, бугристой.
Благоприятность исхода зависит от того, когда больной обратился за помощью: на первых стадиях развития заболевания излечение возможно, но только с применением хирургического вмешательства.
На поздних стадиях шансы на абсолютное выздоровление резко уменьшаются. Пациенты, что находятся в зоне риска, должны стать на учет к гепатологу или онкологу и каждые полгода проходить обследование. На УЗИ будут видны все изменения злокачественного образования: меняет ли оно размеры, изменяется ли его структура, локализация и количество.
При обнаружении раковой опухоли в печени прогноз неутешителен: если не лечить патологию, в течение года больной умирает. После хирургического вмешательства продлить жизнь больного можно до 3, а иногда и до 6 лет.
Вследствие кандидоза, туберкулеза, гнойного воспаления, токсокароза или гепатита в паренхиме могут образовываться очаговые поражения. При правильной терапии эти образования можно устранить без последствий для организма.
Диффузные инфекционные образования могут быть следующими:
- гепатозы жирового происхождения: возникают при нарушениях липидного обмена на фоне инфекционной патологии, характеризуется отложением жировых участков в цитоплазме клеток печени;
- гепатиты разного течения и происхождения;
- цирроз: заболевание печени, которое характеризуется замещением здоровых гепатоцитов соединительной тканью с последующим образованием регенеративных узелков.
Вследствие инфекционного поражения печени клетки органа начинают гибнуть. Процесс сопровождается нарушением аппетита, резким снижением веса, тошнотой или рвотой, ознобом, острой болью.
Любые очаговые поражения, возникшие вследствие инфекционной патологии, нужно подвергать тщательному исследованию и своевременному лечению.
Очень важно обнаружить проблему на начальной стадии развития. Для этого рекомендуется проходить обследование минимум раз в год. Диагностировать изменения помогут:
ультразвуковое обследование;
- КТ;
- биопсия;
- МРТ или ядерно-магнитный резонанс.
Для обнаружения патологии достаточно сделать УЗИ. Метод позволяет определить, есть ли в печени болезненные изменения, какого рода эти изменения, какие размеры имеют, где располагаются и т.д. Для постановки диагноза используют дополнительные методы обследования: биопсию, КТ, МРТ, лабораторные анализы (гепатосцинтиграфия, коагулограмма, печеночные пробы, гепатоангиография).
При подозрении на метастазирование больному могут назначить рентгенографию внутренних органов, маммографию, ирригоскопию и т.д.
По результатам обследования назначают терапию. Она может быть как медикаментозной, так и оперативной — все зависит от:
- вида патологии;
- стадии заболевания;
- функциональности органа на момент обследования;
- состояния больного;
- отсутствия/наличия сопутствующих заболеваний.
В любом случае подбором схемы лечения должен заниматься врач, а не сам пациент. От больного же требуется лишь соблюдать все предписания специалиста, строго следовать его рекомендациям. И тогда есть шанс побороть болезнь без печальных последствий.
- Печеночная (желчная) колика — симптомы у женщин и мужчин, лечение
- Порфирия — что это за болезнь? Симптомы и причины возникновения
- Синдром Жильбера — что это такое простыми словами? Симптомы и лечение болезни Жильбера
- Бывают ли камни в печени у человека? Признаки и лечение
В современном мире хирургическое удаление желчного пузыря уже давно признано единственным эффективным методом лечения болезней желчевыводящих путей. И хотя данная операция, которая в медицинских кругах известна как холецистэктомия, считается одной из самых простых и безопасных. Многих женщин, мечтающих о материнстве, нередко волнует вопрос о том, возможна ли беременность после удаления желчного пузыря?
Прежде всего речь идет о том, что заболевания желчевыводящих путей в период вынашивания плода могут существенно обостриться и превратиться в серьезную угрозу для беременной женщины, для которой очередной приступ колик может закончиться на операционном столе.
Именно поэтому в случае диагностирования заболеваний желчевыводящих путей гинекологи рекомендуют проводить их лечение еще до наступления зачатия.
Желчный пузырь не считается жизненно важным органом, поэтому его отсутствие не сказывается на репродуктивной функции женского организма.
Сроки планирования беременности после холецистэктомии напрямую зависят от сложности операции. Если лечение заболеваний желчевыводящих путей осуществлялось путем проведения лапароскопии, то планировать будущее материнство можно уже через 1-2 месяца. В случае если была проведена лапаротомия (полостная операция), беременность стоит отложить на год. Этого времени будет достаточно для того, чтобы сформировался рубец и была восстановлена нормальная работа желудочно-кишечного тракта.
Если же случилось так, что беременность наступила сразу же после операции, то реабилитационный процесс проходит намного сложнее. Возникают многочисленные проблемы с пищеварением, которые приводят к ухудшению общего состояния больной, потере организмом витаминов и необходимых макро- и микроэлементов.
Кроме того, подобная ситуация может привести к многочисленным осложнениям, в частности, стать причиной:
- преждевременных родов;
- выкидыша на ранних сроках;
- желтухи у новорожденного;
- расстройства пищеварения.
В современной медицине холецистэктомия признана абсолютно безопасной процедурой, а техника ее проведения в последние годы достигла совершенства. Согласно статистике, у 80-90% беременных женщин данная операция не вызывает глобальных нарушений в организме, а реабилитационный период после ее проведения не длится больше года.
И все же некоторые осложнения возможны. Так, у будущих мам, которые перенесли операцию по удалению желчного пузыря, в период вынашивания плода увеличивается риск появления таких неприятных ощущений:
Также существует вероятность развития так называемого постхолецистэктомического синдрома. Данный синдром возникает в результате застоя желчи, который образуется из-за чрезмерного давления плода на органы брюшной полости. Обычно он проявляется такими симптомами:
- болезненные ощущения в правом подреберье;
- чувство тяжести;
- изжога и горьковатый привкус во рту;
- стреляющие боли в боку;
- зуд кожи на ступнях и ладонях, который усиливается в ночное время.
Обычно перечисленные симптомы характерны для холецистита, однако они могут появляться даже при беременности без желчного пузыря. И все же стоит отметить, что у пациенток, которые перенесли холецистэктомию, перечисленные симптомы будут иметь слабовыраженный и кратковременный характер.
Едва ли не единственное отличие состоит в том, что наблюдение беременных женщин после удаления больного органа осуществляется не только врачом-гинекологом, но и гастроэнтерологом. Также в случае проведения лапаротомии рекомендуется регулярный УЗИ-контроль рубца. Особенно важно это делать в третьем триместре, когда матка и плод достигают значительных размеров.
Если случилось так, что заболевания желчного пузыря были диагностированы уже после зачатия, в большинстве случаев проводится консервативное лечение с помощью специального зонда и анальгетиков. Когда предложенная терапия не дает желаемого результата и возникает угроза разрыва желчного пузыря, врачи поднимают вопрос о необходимости удаления больного органа хирургическим путем.
Несмотря на то что с медицинской точки зрения холецистэктомия считается простой операцией, любое хирургическое вмешательство при беременности связано с некоторыми рисками. В частности, подобная операция, проведенная на ранних сроках беременности, грозит самопроизвольным выкидышем. А осуществление ее в третьем триместре является технически очень сложным и чревато появлением многочисленных осложнений. Поэтому оптимальным сроком проведения холецистэктомии считается период с 13 по 23 неделю беременности, когда заканчивается процесс формирования плаценты, а плод и матка еще не достигли больших размеров.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Еще один риск лечения желчного пузыря хирургическим путем во время беременности связан с анестетиками, которые назначаются женщине в послеоперационный период. Такие медицинские препараты не только ослабляют организм будущей роженицы, но и негативно отражаются на здоровье ребенка в утробе матери.
Чтобы беременность стала самым счастливым периодом в жизни женщины, а не превратилась в изнурительное и тяжелое испытание, после операции по удалению больного органа целесообразно проводить дополнительную профилактику, которая позволит избежать образования камней в оставшихся желчевыводящих протоках.
Дополнительными мерами профилактики в данном случае могут стать:
- отказ от алкоголя и вредных привычек;
- дробное питание (не меньше 5-6 приемов пищи в сутки);
- диета №5;
- легкая гимнастика;
- слепое зондирование с помощью лимонного сока с медом или сорбита, разведенного в теплой воде.
С разрешения врача также возможна профилактика с помощью желчегонных средств. Однако особенное внимание будущим мамам, которые перенесли холецистэктомию, следует уделять своему питанию. Питание при беременности должно быть сбалансированным и здоровым. Во избежание проблем с пищеварением рекомендуется исключить из рациона жирную и острую пищу, пряности, маринады, копчености и сделать выбор в пользу продуктов, богатых белками и углеводами (рыба, овощи и фрукты, кисломолочные продукты). При этом порции еды должны быть небольшими, а продукты питания лучше всего готовить на пару или запекать.
После проведения лапароскопии и лапаротомии женщина допускается к естественным родам в случае отсутствия каких-либо патологий и акушерских противопоказаний. Показаниями к кесареву сечению в данном случае может стать только несостоятельность рубца, его незрелость и истончение.
Таким образом, хирургическое лечение желчного пузыря не оказывает негативного влияния на формирование и развитие плода в утробе матери. И хотя после операции возможны некоторые осложнения, при грамотном подходе и адекватной терапии каждая беременная женщина может выносить и родить здорового ребенка.
источник
Новообразования могут иметь вид полости с жидкостным содержимым, отличаться высокой плотностью или располагаться в капсуле. Все эти характеристики можно выявить с помощью инструментальной диагностики, в том числе путем ультразвукового исследования. Особое значение для лечения и жизни человека имеет происхождение патологии – доброкачественное или злокачественное.
С помощью ультразвукового исследования можно выявить следующие очаговые изменения печени:
- непаразитарные кистозные образования;
- бактериальные, паразитарные очаги;
- доброкачественные новообразования (аденому, сосудистые аномалии, гиперплазию);
- злокачественные;
- послеоперационные, посттравматические изменения.
С каждым годом число пациентов с печеночной патологией неуклонно растет. Это обусловлено некачественными продуктами, бесконтрольным приемом медикаментов, злоупотреблением алкоголем, а также поздней диагностикой заболеваний.
Очаговые поражения печени удается визуализировать на УЗИ, при компьютерной, а также магнитно-резонансной томографии. При этом можно заподозрить доброкачественное или злокачественное течение болезни на основании структуры образования.
Благодаря высокой информативности и безвредности ультразвуковую диагностику можно использовать в качестве профилактического метода для первичного выявления патологии, а также для оценки динамики (скорости прогрессии болезни).
Конечно, такое исследование не позволит верифицировать диагноз, однако с помощью УЗИ обнаружить патологический очаг вполне возможно.
Для подтверждения диагноза назначается томография и биопсия железы.
При ультразвуковом исследовании можно выявить изменения структуры печеночной ткани, визуализировать дополнительное образование, оценить его содержимое, размеры, плотность, а также проанализировать очертания самой печени, ее объем, сосудистый кровоток и состояние окружающих органов.
Кратко опишем в таблице особенности визуализации часто встречающихся новообразований в печени.
| Образование | УЗИ-картина | Течение патологии |
|---|---|---|
| Аденома |
| Доброкачественное |
| Гемангиома |
| Доброкачественное |
| Липома |
| Доброкачественное |
| Гиперплазия |
| Доброкачественное |
| Цистаденома |
| Доброкачественное |
| Кисты (паразитарные, непаразитарные, посттравматические, послеоперационные) |
| Доброкачественное |
| Печеночно-клеточная карцинома, ангиосаркома, гепатобластома |
| Злокачественное |
Заметим, что даже доброкачественное течение заболевания при определенных условиях может принять злокачественную форму.
В большинстве случаев подобные очаги не проявляются яркой симптоматикой. Их структура может быть представлена эпителиальными тканями, как при аденоме, стромальными — при узелковой гиперплазии, или сосудистыми элементами, что характерно для гемангиомы.
Симптоматически доброкачественные опухоли практически не проявляются, поэтому их выявление при УЗИ обычно бывает случайным.
Только при значительном увеличении образования может беспокоить тяжесть в правом подреберье. Лечебная тактика зависит от размера опухоли и течения болезни. Прогноз зачастую благоприятный.
Теперь более подробно о каждом доброкачественном новообразовании.
Аденома не так часто встречается в паренхиме железы. Она может состоять из клеток, напоминающих гепатоциты (печеночные клетки) — печеночно-клеточная аденома. Такой вид патологии в большинстве случаев диагностируется у женской части населения детородного возраста.
Очаги располагаются по одному или группами узелков, ограниченных от нормальной паренхимы капсулой. Учитывая риск стремительного увеличения аденомы (вплоть до 20 см в диаметре), с лечебной целью показано хирургическое вмешательство. Оно необходимо для предупреждения разрыва опухоли, повреждения сосудов и развития массивного кровотечения.
Кроме того, аденома может состоять из мелких желчных протоков с кистами и слизистыми скоплениями. Такой вид патологии больше характерный для мужской половины населения.
Изменения в печени в форме гемангиомы – наиболее распространенный вид поражения железы доброкачественного генеза. Структура образования представлена венозными элементами. Для него характерный медленный рост, отсутствие метастазирования и поражения здоровых печеночных тканей.
Несмотря на такое течение, все же рекомендуется регулярно проводить профилактическое УЗИ из-за риска развития осложнений:
- компрессии желчных протоков с затруднением оттока желчи;
- сдавления сосудов, что нарушает кровоснабжение органа;
- разрыва сосудов с возникновением кровотечения;
- злокачественного перерождения тканей.
Что касается липомы, то она образуется из жировой ткани. Ее диаметр зачастую не превышает 5 см.
Диагностика липомы начинает с УЗИ, однако зачастую требует дополнительного обследования, например, МРТ. В большинстве случаев жировик локализуется в правой доле, может быть единичным или располагаться группами. С течением времени подобные образования сливаются в конгломераты и окружаются соединительнотканной капсулой.
Из осложнений стоит выделить риск развития липосаркомы – злокачественного поражения печени.
При гиперплазии изменение клеток не наблюдается, однако нарушается дольчатость железы. В большинстве случаев патология имеет генетическое происхождение, диагностируется преимущественно в правой доле органа у женской части населения.
Учитывая схожесть со злокачественными очагами, требуется дополнительная диагностика. На УЗИ отмечается неоднородная структура, а также различная эхогенность (повышенная или пониженная).
При нодулярной гиперплазии в ходе обследования обнаруживается множество узелков до 4 см, причем размеры железы остаются в пределах нормы, а изменения паренхимы минимальны.
Отличием доброкачественного процесса является:
- медленный рост;
- отсутствие прорастания в окружающие органы;
- хороший ответ на терапию;
- отсутствие метастазирования.
Цистаденомы имеют доброкачественное происхождение, однако в 10% случаев наблюдается озлокачествление тканей. На УЗИ они выглядят как кистозные однокамерные структуры с фиброзной капсулой. Внутри кисты могут располагаться перегородки, папиллярные выросты и слизь. Подобные образования могут располагаться как внутрипеченочно, так и в желчевыводящих путях или пузыре.

Кисты могут располагаться поверхностно или внутри железы, а также достигать 25 см. Если в ходе диагностики в каждом сегменте обнаруживается киста, принято говорить о поликистозе.
Они представляют собой жидкостные образования с капсулой, которые образуются из желчных протоков. Регистрируются у 5% населения, преимущественно у женщин. Могут быть единичными или множественными, поражая при этом не более 30% печеночной ткани.
В большинстве случаев кисты располагаются в одной доле. При поликистозе поражается более 50% железистой ткани, причем кисты локализуются в обеих долях без сохранения нормальной железистой ткани между ними.
Если рассматривать ложные кисты, они образуются в посттравматическом периоде. Стенка новообразования представлена фиброзно-измененной тканью. Кроме того, подобные кисты могут формироваться после лечения гнойников или иссечения эхинококковой кисты. Их содержимое – светлая жидкость, которая иногда может иметь примесь желчи.
Клинически непаразитарные образования не проявляются, лишь изредка при значительном увеличении размера наблюдается тяжесть или болезненность в правом подреберье. Дискомфорт может быть связан как с растяжением капсулы железы, так и сдавлением окружающих органов.
Благодаря современным УЗИ-аппаратам диагност может точно установить локализацию новообразования и характер его содержимого. В диагностике также используются иммунологические методы, например, РИФА.
Альвеококкоз развивается вследствие заражения цестодами эхинококка, который отличается от возбудителя эхинококкоза морфологическими и биологическими особенностями.
Вначале более подробно рассмотрим эхинококкоз. Он считается довольно тяжелым заболеванием, развивается вследствие заражения организма эхинококком. Основная проблема диагностики заключается в длительном бессимптомном течении, из-за чего человек обращается к врачу на поздней стадии патологии. Объем содержимого кисты может достигать 5 литров.
Рассматривая абсцесс печени, следует сказать об инфекционном происхождении патологии. Патогенные микроорганизмы проникают в ткань железы с желчью, лимфо- или кровотоком. Зачастую очаги локализуются в правой доле, имеют округлую форму и сопровождаются дискомфортными и болевыми ощущениями в правом подреберье.
Инфицированная полость в железе может формироваться при наличии внутрибрюшной инфекции, после ранений, травматического повреждения органа или хирургических вмешательств.
Помимо болевого синдрома заболевание проявляется лихорадкой, выраженной сластью и обильным потовыделением. По частоте встречаемости среди причин возникновения абсцесса лидирует инфекция желчных протоков (холецистит, холангит). Также воспаление может возникать после эндоскопических манипуляций или паразитарного заражения желчевыводящих путей.
На втором месте среди причин абсцессов стоит внутрибрюшная инфекция, которая по воротной вене проникает в печень. Такое наблюдается при дивертикулите (воспалении отростков кишечника), нарушении целостности кишки или язвенном ее поражении.
Гематомы формируются после травмы или хирургического вмешательства, когда в полости накапливается кровь, которая попала в паренхиму из поврежденного кровеносного сосуда.
В процессе ультразвукового исследования может обнаруживаться:
- образование, заполненное жидкостью со сгустками, что указывает на начальную стадию формирования кисты;
- очаг с густыми массами, перегородками разной толщины и плотными стенками (стадия прогрессирования);
- на последней стадии может обнаруживаться ложная киста с жидкостным содержимым или фиброзные участки, которые свидетельствуют о рассасывании кисты.
В процессе лапароскопического исследования брюшной полости проводится забор материала, который в последующем отправляется на гистологию. Кроме того, лапароскопия дает возможность осмотреть окружающие органы, что необходимо для определения распространенности злокачественного процесса.

Не всегда удается использовать пункционную методику под контролем УЗИ, так как материал может быть собран из непораженной части органа. В большинстве случаев патология диагностируется на поздней стадии, когда опухоль считается неоперабельной и наблюдается метастазирование.
Далеко не всегда с помощью ультразвукового обследования удается заподозрить злокачественный очаг, так как он может иметь одинаковую эхогенность с нормальными тканями железы. Только компьютерная и магнитно-резонансная томографии позволяют более точно установить локализацию очага, оценить его размеры, плотность, а также соотношение с окружающими тканями.
При использовании эластографии, а также эластометрии информативность УЗИ существенно возрастает. Важной частью диагностики является оценка кровотока в новообразовании.
Злокачественное поражение может иметь первичное или вторичное происхождение. В первом случае злокачественная трансформация клеток происходит непосредственно в печени. Что касается вторичного процесса, железа поражается метастазами из основной опухоли, которая может располагаться в другом органе. Зачастую печень поражается вторично.
Среди видов рака стоит выделить:
- гепатоцеллюлярную карциному, которая отличается быстрой прогрессией и высокой летальностью. В группе риска находится мужская часть населения после 50 лет;
- ангиосаркому, для которой также характерна высокая агрессивность;
- гепатобластому – проявляется узлами без капсулы, желтоватого оттенка. Патология диагностируется у грудничков.
Симптоматически злокачественный процесс проявляется:
- выраженным недомоганием;
- желтушным синдромом (пожелтением кожных покровов, слизистых оболочек, потемнением мочи и обесцвечиванием каловых масс);
- быстрым снижением массы тела;
- болевым синдромом в зоне правого подреберья;
- диспепсическими расстройствами (тошнотой, рвотой и метеоризмом);
- отсутствием аппетита.
При пальпации железа прощупывается плотным, бугристым, болезненным образованием. Лечебная тактика зависит от стадии онкопроцесса и морфологии опухоли. Если образование считается операбельным, его удаляют.

- вида заболевания;
- стадии патологического процесса;
- функционального состояния железы;
- общего состояния пациента (наличия аллергических реакций и сопутствующей патологии);
- риска развития осложнений (это касается тех случаев, когда образование затрагивает крупные сосуды, кишечник и диафрагму).
Особенностью злокачественного процесса является стремительный рост образования, метастазирование, прорастание в окружающие органы, угнетение функций органа и зачастую неблагоприятный исход, обусловленный поздней диагностикой и агрессивностью опухоли.
Если при ультразвуковом обследовании обнаружена диффузно измененная ткань, стоит заподозрить гепатоз или цирроз. В зависимости от вида провоцирующего фактора гепатоз может быть:
- липидным, когда в гепатоцитах происходит отложение жира. При УЗИ выявляется усиление сигнала на всем протяжении железы, а также ее уплотнение. Выделяют три степени прогрессии жирового гепатоза. На первой – отмечается превышение содержания жировых включений в органе на уровне верхней границы нормы. На второй – диагностируется стеатогепатит, когда ткань диффузно поражена. Что касается третьей степени, для нее характерны фиброзные изменения, локализованные вокруг сосудов. При этом железа становится плотной;
- алкогольного вида;
- гепатоз беременных;
- неалкогольной формы;
- гепатоз при диабете.
Цирротические изменения подразумевают замещение нормальной ткани железы на соединительную. При ультразвуковой диагностике выявляется уплотнение ткани. При отсутствии терапии повышается риск озлокачествления печени.
Ультразвуковое исследование – безопасная диагностическая методика, которая широко используется для профилактического осмотра, оценки скорости развития болезни, а также анализа динамики при проведении лечения. УЗИ назначается детям и беременным, что подтверждает его безвредность.
Если в ходе ультразвукового обследования был обнаружен подозрительный очаг в печени, рекомендуется продолжить диагностику для уточнения его происхождения и характера патологии. Это поможет диагностировать заболевание на начальной стадии, вовремя начать терапию и избежать тяжелых осложнений.
источник

 травмы органа;
травмы органа; резким снижением массы тела;
резким снижением массы тела; печеночных кистах;
печеночных кистах;

 ультразвуковое обследование;
ультразвуковое обследование;