Оставьте комментарий 32,177
Когда болят почки и низ живота, игнорировать это не стоит. Расстройство в функционировании мочеточников, почек, мочеиспускательного канала либо же мочевого пузыря создают довольно существенный дискомфорт в жизнь человека. Каждому в своей жизни доводилось испытывать эти ощущения. Разная степень боли живота внизу и в поясничном отделе может быть причиной различных заболеваний.
Все органы мочевыводящей системы человека напрямую связаны с органами репродуктивной функции. Аномалия почек, мочевого пузыря, мочеточников и мочеиспускательной системы — все это можно отнести к проблемам мочевыделительной системы. Такие факторы, как неправильное питание, стрессы, ослабленный иммунитет, переохлаждение, расстройство метаболизма, можно отнести к самым известным причинам, которые способствуют развитию заболеваний мочевыводящей системы. Развитие таких заболеваний у женщин и мужчин всегда проявляется по-разному.
Почечная колика способна появиться как у мужчин, так и у женщин любого возраста. Именно мочекаменная болезнь выступает основной причиной почечной колики. Резкие нарушения оттока мочи, сильный приступ боли, почечная ишемия и повышение внутрилоханочного давления — все это почечная колика. Распознать ее можно болезненным и частым мочеиспусканием, тошнотой, жидким стулом, а также когда болят почки и тянет живот, боль расходится вниз по мочеточнику. Болезненные вспышки обычно возникают неожиданно. Симптомы почечной колики наблюдаются при беге, езде на транспорте. Впоследствии болевые ощущения становится невозможно выдержать, они приобретают нескончаемый темп и боль распространяется на половые органы, пах. При ослаблении болевой вспышки и мочеиспускании можно увидеть кровь, маленькие частицы камней и соли.
Воспалительные процессы в почке, которые вызывают микроорганизмы, называются пиелонефрит. Это заболевание несет угрозу тем, кто практически не имеет никаких симптомов болезни. Человек чувствует себя неплохо и совершенно не обращает внимания на свои проблемы. Различают два типа пиелонефрита: хронический и острый. Первый можно распознать по таким симптомам, как слабость, рвота и тошнота, резкое повышение температуры до 40 °C, повышенное потоотделение, резкая боль в почке с правой или левой стороны, однако при этом мочеиспускание не меняется.
Очень часто человек, не долечив острый пиелонефрит, лишь устраняет боль, не уничтожает возбудителей. Вследствие таких действий и проявляется хронический пиелонефрит. При этом можно наблюдать такие симптомы: пониженный аппетит, слабость, повышенное артериальное давление, ноющая боль в почке и животе. Хронический пиелонефрит способен обостряться и возможны симптомы острого процесса, а также обнаружение у пациента гипертонии.
Гломерулонефрит можно отнести к аллергически-инфекционным болезням. Это иммуновоспалительная болезнь, которая поражает почечный клубочек с привлечением каналов и межуточной ткани. Гломерулонефрит можно наблюдать и при других заболеваниях, таких, как инфекционный эндокардит, красная волчанка и другие. Данное заболевание, вызывающее хроническую почечную недостаточность, часто можно встретить у детей. Возможно и развитие острого гломерулонефрита, по статистике, этим заболеванием болеют люди до 45 лет.
Также можно встретить и онкопроцессы в почках. Рак мочевого пузыря, почек, мочеточников относят к злокачественным новообразованиям. Эта опухоль способна развиваться из почечной паренхимы и довольно быстро метастазировать. Чаще опухоль можно встретить у мужского пола от 65−75 лет. Изменение гормонального фона, избыточный вес, наследственность, курение — все это может быть причинами опухолей. На первых стадиях рака симптомов никаких нет, однако по мере развития опухоли может проявиться такой симптом, как гематурия. Человек обнаруживает кровь в моче, сгустки крови, которые имеют непостоянный характер, также увеличение почки в брюшной полости. При обнаружении гематурии стоит незамедлительно обратиться к специалисту.
Не всегда боли в области почек или когда тянет живот — свидетельство заболевания. Есть заболевания, связанные одинаковыми симптомами. Такие признаки, как боль в пояснице и внизу живота, можно отнести и к заболеваниям половых органов, ЖКТ, мочевого пузыря и многим другим. Поэтому на вопрос, почему болит низ живота, однозначного ответа нет, для этого лучше обратиться к врачу. Специалист поможет определить, есть ли другие жалобы, и поставит правильный диагноз.
От женского пола довольно часто можно услышать, что у них болит низ живота. Такая жалоба может возникнуть в любой период жизни. Такие ощущения можно объяснить периодом менструации или беременностью. Есть и патологическое объяснение — это опухоли женских органов либо аднексит. Рассмотрим каждую из причин отдельно. И первая из них — менструальные боли. Боль в почках бывает в первые 2−3 дня. Как правило, они в меру интенсивны и сильных неприятностей не вызывают.
Еще одной причиной является аднексит. Это воспаление яичников и маточных труб, которое довольно часто встречается среди женщин. Периодические довольно сильные схваткообразные ощущения, эта боль отдает в живот, а также возникает напряжение внизу живота, повышение температуры, нередко бывает болезненное мочеиспускание. Следующий недуг, который возможен при таких болях — опухоли женских органов. На последних стадиях заболевания тянет живот и поясницу. При беременности у женщин основная нагрузка идет на позвоночник, бывают и ошибочные схватки на последнем месяце беременности. Все это и является причинами ноющей боли внизу живота, в почках. Такие жалобы неопасны и их не нужно бояться.
У мужского пола с такими признаками и болью связано такое заболевание, как простатит. При этом воспаляется исключительно мужской орган — предстательная железа. Болезненные ощущения при заболевании довольно выражены и значительно усиливаются при мочеиспускании и дефекации, отдает в задний проход и крестец. Данное заболевание распространено среди мужчин. Простатит разделяют на две группы: инфекционный и неинфекционный. Первый возникает, когда в ткани простаты попадает инфекция, такая как грибы, бактерии, вирусы. Вторая группа — результат переохлаждения, неподвижного образа жизни, резкого снижения иммунитета.
Из-за нарушения фильтрации в крови появляются токсины. Общие симптомы — общая слабость, головная боль, тошнота, боль в желудке, вместе со значительным повышением температуры. Высокое артериальное давление, от 145 на 95 мм. рт. ст., заметная отечность лица, мешки под глазами. Болезненное, частое мочеиспускание, после которого наступает небольшое облегчение. Усиливающаяся боль тянет почку и живот.
Диагностику рекомендуется проводить при первых появлениях симптомов. Обратившись к специалисту, врач проведет опрос. Проанализировав все ответы пациента, врач назначит анализы, которые нужны для подтверждения подозреваемых болезней. Самый важный и первый анализ, который нужно сдать — анализ мочи. Все процессы, которые проходят в мочевыводящих путях и почках, будут отображаться на свойствах мочи. Если необходимо, врач также назначит УЗИ, лапароскопию, рентген, МРТ. После подтверждения врачом диагноза, он назначит лечение. Оно возможно как с помощью лекарственных препаратов, медикаментов, так и с помощью хирургического вмешательства. Профилактикой заболеваний может быть активный образ жизни, правильное питание и закаливание.
источник
Среди распространенных причин образования боли в спине и внизу живота являются почки. В редких случаях подобные болевые ощущения могут быть вызваны поражением селезенки. Симптомы и признаки почечных патологий делят на местные и общие. К общим признакам относят высокую температуру, учащенное дыхание, сердечные сокращения и повышенное артериальное давление. Местные признаки патологии возможно определить исключительно после клинического исследования анализов пациента. Лабораторное исследования является основой для постановки диагноза и назначения правильного лечения. В этой статье мы расскажем, почему болят почки и живот, разберем симптомы и методы лечения.
Независимо от локации (вверху, внизу, слева или справа) боль может происходить из любого органа, расположенного в животе. Болевые ощущения и спазмы могут исходить от:
- селезенки;
- желчного пузыря;
- толстой и тонкой кишки;
- поджелудочной железы.
Каждый из этих органов способен давать различные болевые ощущения, интенсивность и периодичность приступов, которые в свою очередь, локализуются в определенном месте. К основным заболеваниям провокаторам, вызывающих боль внизу живота относят:
- Наличие вирусов в желудке — боль внизу живота возникает вследствие наличия вирусной инфекции в желудочно-кишечном тракте, который сопровождается поносом и рвотой. Вирус проникает в ЖКТ через продукты питания;
- Конкременты в почках — в период движения конкрементов человек может ощущать спазмы, дискомфорт, это связано с тем, что камень двигается по мочевому каналу царапает и повреждает его. Для устранения болевого синдрома необходимо принимать лекарственные препараты и соблюдать диетотерапию;
Для информации! Часто пациенты путают почечную боль с обычной болью живота, вследствие чего заболевание прогрессирует и наносит больший вред здоровью.
- Нарушение функциональности пищеварительного тракта — сопровождается сильным расстройством, жгучей болью, иногда кажется, что живот горит. Возникает вследствие чрезмерного употребления алкогольных, газированных напитков, жирной и острой пищи.
Существуют определенные симптомы, по которым специалисты способны выявить диагноз заболевания. Клинические симптомы патологий почек включают в себя:
- Урина изменяет свой цвет и становится мутной. Если цвет выглядит, как мясные помои, это означает, что вместе с жидкостью выходит свободный гемоглобин;
- Наличие кровяных примесей в урине , образуются они вследствие кровотечений либо травм. Этиология симптомов развивается на фоне образования онкологии мочеточника и лоханки;
- Диурез или уменьшение количества урины. Данная симптоматика характерна при мочекаменных патологиях, вследствие движения камня происходит затруднение выхода урины через мочеточник. Суточная норма диуреза дает возможность выявить инфекции, которые способны поразить клубочки, канальцы органа, при этом клинических проявлений не наблюдается;
Важно! Если урина имеет зеленый цвет, свидетельствует о гнойном воспалительном процессе.
- Болевые приступы и спазмы в области поясницы , чаще всего они проявляются при пиелонефрите и гломерулонефрите. Боль носит ноющий характер.
Для предотвращения образования почечной недостаточности лучше всего выявить патологию на ранней стадии. Стоит отметить, ранняя стадия не всегда отображает этиологию заболевания почек.
Вследствие нарушения скорости фильтрации почечных канальцев в кровь попадают токсические вещества, оказывающие негативное воздействие на организм. Общий симптомокомплекс заболевания почек включает в себя:
- Образование отечности и мешков под глазами — данный симптом возникает на начальной стадии гломерулонефрита;
- Интоксикация и бактериальная инфекция — проявляется в виде резкого повышения температуры тела до 40С градусов, слабости, ломоты суставов, головной боли. Данные симптомы проявляются при пиелонефритах и гломерулонефритах независимо от формы патологии;
- Резкое увеличение артериального давления , вследствие чего сужаются капилляры почечных фильтров. В крови появляется вещество ангиотензин, который и провоцирует скачок давления и выделение токсинов через почки.
Для информации! Ультразвуковое исследование органа играет важную роль в диагностике, т.к. оно позволяет обнаружить либо исключить наличие опухоли, а также выявить конкременты.
При подозрении заболевания почек назначается лабораторное обследование, которое состоит из:
- выявление удельной плотности, уровня белка, эритроцитов, лейкоцитов и цвета мочи;
- иммунологическое обследование, вследствие чего увеличивается число антител по отношению к почечным клубкам;
- общий анализ крови на выявление либо исключение инфекционного происхождения патологии.
- Если у пациента выявляют подозрение на онкологию и наличие раковых клеток, его отправляют на компьютерную томографию. Данная диагностика выполняется исключительно в том случае, если стадия заболевания выше, чем уровень получения радиации.
Для информации! Наличие болей внизу живота у беременной женщины свидетельствует об угрозе выкидыша плода.
При почечной недостаточности и наличия камней в почках может болеть низ живота и подреберная область. Когда в мочевыводящем канале длительное время присутствует песок, он способен поразить клубки и канальцы почек, вследствие чего может начать развиваться гломерулонефрит. Затруднительное мочеиспускание увеличивает в размерах мочевой пузырь, повышает давление, в результате внизу живота, под ребрами и в области таза возникают приступы боли и спазмы. Устранить проблему возможно исключительно оперативным методом. Операция заключается в ликвидации преграды, мешающей нормальному выведению урины из организма. Когда патология сопровождается онкологией, выполняется сложная операция по забору онкологических клеток и опухолевых образований. Удаление раковых клеток производят в брюшной области и тазу.
Образование спазмов, дискомфорта и болевого синдрома у мужчин свидетельствует о наличии воспалительного процесса простаты либо о развитии патологии кишечника. Аппендицит также может стать причиной образования болевых ощущений внизу живота. Как правило, болевые ощущения при аппендиците имеют широкую область распространения, например, справа или слева живота, либо охватить всю область живота и поясницы. Паховая грыжа также может послужить образованием спазмов, а колит и бактериальные инфекции способны спровоцировать болевые ощущения внизу живота, спины, и как правило, носят ноющий характер.
Если вы почувствовали дискомфорт и спазмы в брюшной и поясничной области, обращайтесь за консультацией к лечащему врачу. Не занимайтесь самолечением, только диагностирование, лабораторное исследование и правильно назначенное лечение вернет вам спокойную и здоровую жизнь.
источник
Болезненность в нижней части живота может возникать при заболевании одного из органов малого таза. Многие женщины обращаются за консультацией к гинекологу, считая, что причиной является именно инфицирование либо воспаление половых органов. Вызвать данный симптом могут различные патологии, не принадлежащие к гинекологии. Существует несколько видов боли. Рассмотрим подробнее, почему болит низ живота справа у женщины.
Боль в нижней части живота различной локализации появляется из-за естественных физиологических процессов в организме.
Спровоцировать ее могут такие нарушения:
- заболевания матки и яичников: эндометриоз, миома, аднекситы, кисты и апоплексия яичника и другие;
- ношение тесно облегающей одежды и нижнего белья, сдавливающего живот;
- патологии мочевыделительной системы, кишечника, желудка, почек: при цистите, пиелонефрите, холецистите, воспалении мочеточника;
- состояния, требующие срочного хирургического вмешательства, при воспалении аппендикса;
- инородные тела в матке: в частности врастание спирали, а также воспаления вследствие неправильного ее использования;
- патологии беременности: отслойка плаценты, замерший эмбрион и выкидыш в ходу, внематочная беременность, последствия аборта или хирургического вмешательства.
Чаще всего неприятные ощущения появляются при повышенном газообразовании, дисфункции кишечника, тонусе мышц и связок в период беременности. Боль может охватывать весь низ либо точечно сосредотачиваться в одном боку. Многие не представляют, что это может быть.
Определить причину можно по характеру болевых ощущений и дополнительным симптомам, а также по клинике в динамике. Постановку диагноза выполняют после осмотра специалистом, сдачи анализов и аппаратной диагностики, чтобы определить, почему болит низ живота справа у женщины.
Боли возникают при таких состояниях:
- кровотечение, не являющееся менструацией, в сочетании с тупой болью является признаком воспалительных процессов половой системы;
- об инфекционной природе свидетельствует появление температуры и патологических выделений из влагалища;
- при болезнях желудка и кишечника дополнительно появляется тошнота, рвота, может подняться температура, отсутствует аппетит;
- сильная боль в правом боку различной интенсивности, она то нарастает, то стихает, является признаком аппендицита.
Заболевание может иметь хроническое течение либо острый характер. На это указывает длительность боли, периодичность.
Об обострении хронических болезней свидетельствует острый болевой синдром, который не прекращается в течение нескольких часов.
При аппендиците болевой синдром может локализоваться в подвздошной области, а также отдавать в бок. На первых этапах болезни он появляется в эпигастральной области, смещается вправо, может отдавать в спину и другие части брюшной полости.
Ощущения бывают разные: рези, тупая или ноющая боль. Они сопровождаются ухудшением самочувствия, ознобом, тошнотой. Ощущения можно спутать с состоянием при аднексите и воспалении мочевого пузыря.
Заподозрить аппендицит можно, сделав тест. При постукивании по подвздошной кости возникает болезненность справа, которая никогда не переходит на левый бок. Она усиливается при пальпации в точке возникновения и при покашливании. Если лечь на правый бок, согнув ноги в коленях, становится легче. При перемещении на левую сторону боль усиливается.
При болезнях почек возникают острые боли, которые отдают в спину. Они напоминают прострел, ноющие ощущения. Может появляться задержка мочи вплоть до анурии, возникают отеки, одышка, рези при мочеиспускании, повышаться давление. При опущении правой почки болит в боку со стороны патологической почки при ходьбе и движениях.
Воспалительный процесс сопровождается температурой и болезненностью. При аднексите она ощущается внизу живота, смещаясь к боку. При сальпингоофорите она постоянная, имеет ноющий характер. Лечение проводится только после обследования. Назначаются антибиотики.
При эндометриозе может поражаться не только тело матки, но и придатки, а также пространство позади шейки. Чаще всего болезненность проявляется перед менструацией и во время нее.
В зависимости от стадии заболевания интенсивность и характер ощущений может меняться. Боль может отдавать в пах или лобок.
При спаечном процессе интенсивность боли усиливается.
Тянущие боли при беременности на раннем сроке встречаются часто. Причиной является постепенное увеличение матки и тонус мускулатуры. Провоцировать их могут также повышенные нагрузки, когда будущая мамочка много времени проводит на ногах.
Боли не опасны, но игнорировать их нельзя. Если болезненность не сопровождается дополнительными симптомами, она не требует лечения. Достаточно просто снизить физическую нагрузку и расслабиться. Если же они усилились, стали похожими на схватки, за медицинской помощью необходимо обратиться незамедлительно.
При отслоении плаценты болезненность сопровождается мажущими выделениями. При угрозе выкидыша она интенсивная, кровяных выделений может не быть. Кровотечение появляется, когда выкидыш в ходу.
При патологиях беременности боль часто отдает в задний проход.
Периодические тренировочные схватки на поздних сроках представляют собой безболезненные напряжения стенок матки. Это обычный физиологический процесс, не требующий медикаментозного лечения. Если он сопровождается любым болевым синдромом, следует обратиться к врачу.
Миома вызывает боль, когда достигает большого размера. Неприятные ощущения возникают из-за давления опухоли на другие органы. Если происходит отторжение узла, появляются резкие боли, напоминающие схватки. Появляется кровотечение. Лечение заключается в удалении опухоли.
При кисте острая боль свидетельствует о разрыве ее оболочки, либо перекручивании плавающей ножки. Данное состояние нуждается в экстренном лечении. Перекручивание происходит при активном занятии спортом, падении, резких движениях. Данное состояние сопровождается тянущей болью в боку со стороны пораженного яичника.
При полном перекручивании ножки происходит отмирание тканей из-за оттока крови. Появляются острые боли в виде схваток. Повышается температура, наступает интоксикация организма.
Необходимо срочное хирургическое вмешательство.
Апоплексия появляется в период овуляции, когда в яичнике разрывается фолликул. При этом повреждаются стенки сосудов, происходит кровоизлияние в брюшную полость. Возникает заболевание вследствие травматического полового акта, патологии сосудов, длительных воспалительных процессов, поднятия тяжестей, травм живота. Острая боль в боку сопровождается снижением давления, бледностью кожи. Возможен обморок.
Апоплексия опасна для жизни и требует обращения к врачу.
Данное заболевание свойственно молодому организму в период полового созревания. Оно проявляется как боли перед началом менструации. Болезненность требует тщательной диагностики. Она свидетельствует также о загибе матки, эндометрите, воспалительных процессах репродуктивной системы, предменструальном синдроме.
Дискомфорт в середине цикла встречается у 10% женщин. Он проявляется как колючие боли со стороны яичника, участвующего в овуляции. Болевой синдром возникает в момент выхода яйцеклетки из яичника. Он ощущается не более 2 суток.
Выделения становятся гуще, похожи на стекло. Допускаются незначительные вкрапления крови. Снять дискомфорт можно спазмолитиками при условии, что беременность не планируется.
Болевые ощущения появляются вследствие отека тканей, возникшего из-за быстрого прилива крови после полового акта. Сокращение матки и стенок влагалища в этот момент не происходит. Интенсивные движения партнера становятся причиной травм слизистых оболочек.
Воспалительные заболевания, наличие спаек, эндометрита, опухолей и прочих патологий усугубляют дискомфорт.
Резкие боли в нижней части живота свидетельствуют об острых и хронических заболеваниях половой системы.
Тянущие и ноющие – физиологические процессы в организме, возникающие периодически по определенным дням.
Болезненность внизу живота, которая отдает в ногу, является симптомом остеохондроза. При защемлении нервного отростка нарушается осанка, что приводит к сбоям в работе органов и систем. Боль может возникать в спине, в паху с импульсами в ногу.
При паховой и бедренной грыже острая боль возникает при движениях и сильном кашле. При пальпации в паху прощупывается образование округлой формы. Защемление грыжи дополнительно сопровождается слабостью, тошнотой, головокружением, может подыматься либо падать давление. К врачу обращаются незамедлительно.
Боли в правом боку в нижней части живота могут быть причиной серьезной болезни, требующей экстренного лечения. Не стоит медлить с визитом в поликлинику. Нелеченые патологии приводят к осложнениям с тяжелыми последствиями. При постановке диагноза врач назначает:
- общие анализы крови и мочи;
- мазки из цервикального канала и влагалища;
- УЗИ органов малого таза, почек и печени;
- КТГ и ЭКГ, а также другие виды исследований.
Врач выяснит, почему болит низ живота справа у женщины, подскажет, как лечить. В процессе лечения следует придерживаться рекомендаций и соблюдать режимные моменты. Самолечение маскирует симптомы, что через некоторое время приводит к осложнениям. Следует помнить, что несвоевременное обращение к гинекологу при заболеваниях репродуктивной системы часто приводит к бесплодию.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль внизу живота справа может свидетельствовать о поражении органов, расположенных непосредственно в правой подвздошной области. Это конечный отдел тонкого кишечника (подвздошная кишка) и начальные отделы толстой кишки (слепая кишка, червеобразный отросток, восходящий отдел ободочной кишки).
У женщин боль справа внизу живота может возникнуть при гинекологической патологии (правостороннее поражение придатков матки – яичника и/или маточной трубы).
Кроме того, в данную область происходит иррадиация боли при заболеваниях мочевыделительной системы (почечная колика).
Для правильной диагностики следует учитывать интенсивность боли – резкая боль справа внизу живота, как правило, свидетельствует об остром процессе. В таких случаях важно исключить патологии, требующие экстренного хирургического вмешательства (острый аппендицит, прерывание трубной беременности, перекрут ножки кисты яичника и т.п.).
Детализация болевого синдрома включает определение характера боли. Схваткообразная боль свидетельствует о сокращениях гладкомышечной мускулатуры, и особенно характерна для прерывания трубной беременности и почечной колики.
Важное диагностическое значение имеет направление иррадиации боли. Боли внизу живота справа, вызванные поражением соответствующих отделов кишечника, как правило, не иррадиируют. В случае почечной колики боль отдает в поясницу, в пах, на внутреннюю поверхность бедра. При гинекологических проблемах боль, кроме того, часто иррадиирует в крестец и прямую кишку.
Следует обратить внимание на факторы, снижающие и усиливающие болевой синдром. Так, при остром аппендиците и гинекологической патологии болевой синдром снижается при щадящем положении больного в постели, а в случае почечной колики боль заставляет пациента постоянно находиться в движении.
Важно определить начальную локализацию боли, поскольку при многих заболеваниях болевой синдром имеет характерную миграцию. Так, в случае острого аппендицита, она возникает в центральных отделах живота, а затем смещается вправо и вниз. При воспалительных заболеваниях придатков боль сначала является двусторонней.
Кроме того, обращают внимание на сопутствующие симптомы, такие как тошнота, рвота, нарушение мочеиспускания.
Также необходимо выяснить предысторию появления болей — наблюдались ли ранее неприятные ощущения в данной области, и нет ли у больного диагностированных заболеваний пищеварительного тракта, мочевыделительной системы, хронической гинекологической патологии?
Особенно важно выявление обстоятельств, предшествующих появлению болевого синдрома, у женщин:
1. Задержка менструации характерна для прерывания эктопической беременности.
2. Воспалению придатков часто предшествуют манипуляции на матке или переохлаждение.
3. Перекрут ножки кисты яичника нередко возникает после физического перенапряжения.
4. Апоплексия яичника, как правило, связана с овуляцией.
Тщательный анализ симптомов и сведений о начале заболевания позволяет поставить предварительный диагноз, и определиться с тактикой лечения.
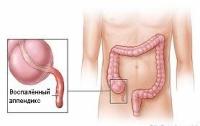
Дело в том, что острый аппендицит, представляющий собой воспаление червеобразного отростка слепой кишки – наиболее часто встречающееся заболевание, при котором типична резкая боль в данной области.
При классическом остром аппендиците боль возникает в центральной части живота, а через 12-24 часа смещается вниз и вправо.
Резкая боль внизу живота справа при аппендиците может усиливаться и ослабевать, но раз возникнув, уже не исчезает. Как правило, болевые ощущения усиливаются при кашле и ходьбе, ослабевают в положении лежа на больном (правом) боку.
Возможна тошнота и рвота (как правило, однократная), редко понос. Характерна слабо выраженная лихорадка.
При подозрении на острый аппендицит необходима экстренная медицинская помощь (операция по удалению червеобразного отростка), поскольку промедление угрожает такими серьезными осложнениями, как разрыв или гангрена воспаленного отростка с последующим развитием перитонита.
Эктопическая беременность – патология, при которой плодное яйцо по тем или иным причинам начинает развиваться вне полости матки. Она занимает первое место по распространенности среди гинекологических заболеваний, требующих экстренного хирургического вмешательства. Поэтому при всех состояниях, протекающих с клиникой острого живота у женщин детородного возраста, следует учитывать возможность эктопической беременности, и проводить тщательную дифференциальную диагностику.
Наиболее частая локализация эктопической беременности – маточные трубы. Нарушение трубной беременности наступает, как правило, на ранних сроках (5-6 недель). При этом происходит либо разрыв маточной трубы, либо трубный аборт – изгнание плодного яйца из трубы в брюшную полость.
При поражении правой маточной трубы одним из клинических проявлений прерванной трубной беременности будет сильная боль внизу живота справа. При трубном аборте боль носит схваткообразный характер, а в случае разрыва трубы болевой синдром порой сложно отличить от резкой боли, характерной для острого аппендицита.
Однако, в отличие от острого аппендицита, болевой синдром при прерванной эктопической беременности имеет характерную иррадиацию. Боль почти всегда отдает в паховую область, во внешние половые органы и прямую кишку.
Кроме того, помощь в постановке диагноза должен оказать анамнез (задержка менструации), а также наличие кровянистых выделений из половых путей и характерная для прерванной эктопической беременности клиническая картина острой кровопотери:
- бледность кожных покровов;
- учащенный пульс;
- пониженное артериальное давление;
- головокружение (особенно выраженное при перемене положения тела).
При подозрении на прерванную эктопическую беременность показано срочное помещение в стационар (необходима экстренная операция, иначе женщина может погибнуть от потери крови).
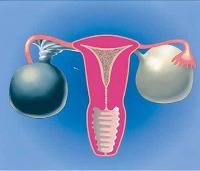
При перекруте ножки кисты правого яичника боль внизу живота справа настолько резкая, что в некоторых случаях приводит к обморочному состоянию. Боль усиливается при движениях, так что пациентка старается занять щадящее положение в постели.
На высоте боли возможны тошнота и рвота, температура поднимается до субфебрильных цифр (37-38 градусов Цельсия). Характерно учащение пульса, снижение давления, холодный пот. Часто встречается расстройство стула, нарушения мочеиспускания. Нередко пациентки жалуются на кровянистые выделения из внешних половых путей.
Перекрут кисты яичника – патология, требующая экстренного хирургического вмешательства, поэтому при подозрении на данное заболевание следует немедленно обратиться за помощью в стационар.
Апоплексия яичника (разрыв яичника, инфаркт яичника, гематома яичника) – острое нарушение целостности органа с кровотечением в брюшную полость.
Данная патология чаще всего бывает правосторонней, а по клинике сильно напоминает прерванную внематочную беременность. Встречается апоплексия яичника относительно редко, и данное обстоятельство увеличивает количество неправильно поставленных диагнозов.
Разрыв яичника с кровотечением обнаруживают в 2% от всех случаев чревосечений, произведенных в связи с поставленным диагнозом острого аппендицита или внематочной беременности.
Резкая боль внизу живота справа при апоплексии правого яичника напоминает болевой синдром при остром аппендиците. Однако отличительным признаком апоплексии яичника будет характерная иррадиация (в крестец, прямую кишку, бедро).
При выраженном кровотечении развиваются симптомы острой анемии (частый пульс, сниженное артериальное давление, головокружение, полуобморочное состояние), которых при остром аппендиците никогда не бывает.
Наибольшую трудность представляет дифференциальный диагноз между апоплексией яичника и прерыванием трубной беременности, поскольку для обеих патологий характерна выраженная кровопотеря и схожие направления иррадиации.
В таких случаях следует учитывать то обстоятельство, что апоплексия яичника чаще всего происходит в середине менструального цикла (в момент овуляции, или сразу же после нее), а для прерывания трубной беременности характерна задержка менструации. В сложных случаях показана экспресс-диагностика беременности.
Подозрение на апоплексию яичника является показанием для экстренной госпитализации. Врачебная тактика при данной патологии во многом определяется выраженностью кровотечения: при незначительной кровопотере проводится консервативное лечение, а при наличии признаков нарастающей анемии необходима экстренная операция.
В таких случаях, прежде всего, следует обратить внимание на анамнез, потому что нередко воспаление придатков развивается как осложнение самопроизвольного аборта, или после разного рода манипуляций (выскабливание матки, гистероскопия).
Боль в животе при типичном течении аппендицита возникает в эпигастрии («под ложечкой») или в центральной его части, а лишь затем спускается вниз и вправо, в то время как боль при остром воспалении придатков сначала бывает двусторонней, а потом смещается в сторону большего поражения.
Определенную помощь в диагностике окажет характерная иррадиация боли, которая при остром воспалении придатков отдает в поясницу, в крестец, на внутреннюю поверхность бедер и, гораздо реже, в прямую кишку.
Характер и иррадиация боли при остром воспалении придатков схожи с болевым синдромом при прерывании трубной беременности, перекруте ножки кисты и апоплексии яичника.
Здесь также помогут данные анамнеза. Острое воспаление придатков чаще всего развивается сразу после окончания менструального кровотечения, в то время как апоплексия яичника возникает, как правило, в середине цикла, а прерывание трубной беременности — на фоне задержки менструации. Острому воспалению придатков нередко предшествует переохлаждение, а перекруту кисты – повышенная физическая нагрузка.
Боль при остром воспалении придатков достаточно выражена, однако никогда не достигает такой силы, как при гинекологических катастрофах (разрыв яичника при апоплексии, перекрут кисты с развитием перитонита, разрыв трубы при эктопической беременности).
Кроме того, выделения при остром воспалении придатков с самого начала имеют гнойный или слизисто-гнойный характер.
Диагностика значительно облегчается в случае обострения хронического воспаления придатков. Активация процесса часто связана с переохлаждением, физическим или нервным перенапряжением, и сопровождается неспецифическими симптомами, такими как:
- нарушения аппетита и сна;
- быстрая утомляемость;
- сонливость;
- повышенная раздражительность;
- неадекватные психологические реакции.
Острое воспаление придатков является показанием к лечению в стационаре, поскольку несвоевременное и/или неадекватное лечение может привести к развитию таких осложнений, как гнойное расплавление придатков с развитием перитонита и сепсиса.
Первым признаком начавшегося гнойного процесса является появление ознобов с поднятием температуры до высоких цифр, а затем снижением до субфебрильных (37-38 o ). Затем развиваются симптомы интоксикации (землистый цвет лица, слабость, частый пульс, пониженное давление, холодный пот).
В таких случаях показано экстренное оперативное вмешательство, чтобы избежать сепсиса (заражения крови) и гибели пациентки.
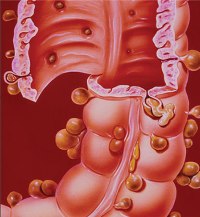
Повторная колющая боль внизу живота справа возникает при воспалении дивертикулов конечного отдела тонкой кишки (дивертикул Меккеля), а также при дивертикулитах слепой и восходящей ободочной кишки. Дивертикулы в этих отделах, как правило, единичные, и клиническая картина их воспаления во многом совпадает с клиникой острого аппендицита.
Характерной особенностью дивертикулитов является хронически-рецидивирующее течение. Обострения часто начинаются с запоров, которые сменяются поносами.
При подозрении на острый или хронический дивертикулит показано тщательное обследование и консервативное лечение.
При отсутствии терапии дивертикулит может приводить к серьезным осложнениям, таким как: нагноение и прободение с развитием перитонита, образование свищей.
Поэтому, если приступ сильной боли внизу живота справа сопровождается симптомами местного перитонита, такими как напряженность мышц передней стенки живота, болезненность при перкуссии (постукивании), позитивный симптом Щеткина-Блюмберга (усиление боли при отнятии руки после легкого надавливания) – рекомендуется экстренное помещение в стационар для решения вопроса об оперативном лечении.
Хроническое воспалительное заболевание кишечника – болезнь Крона — в 20% случаев выявляется при операции по поводу острого аппендицита. Причина частых ошибок в диагнозе — сходство клинической картины данных заболеваний.
Дело в том, что воспалительный процесс при болезни Крона чаще всего локализуется в терминальном отделе подвздошной кишки, и проявляется резкой болью внизу живота справа, по характеру схожей с болевым синдромом при аппендиците.
Помощь в диагностике может оказать сбор анамнеза. Как правило, первым признаком болезни Крона является диарея со склонностью к хроническому течению. Так что приступу сильной боли внизу живота справа в этом случае предшествует достаточно длительный (от нескольких недель до нескольких месяцев, и даже лет) период неустойчивого стула со склонностью к поносам.
Кроме того, для болезни Крона нехарактерны такие признаки аппендицита, как рвота и миграция боли с центральных областей живота в правую подвздошную область.
При подозрении на болезнь Крона рекомендовано дополнительное обследование и назначение соответствующего лечения.
Без адекватного лечения болезнь Крона приводит к серьезным осложнениям, вплоть до прободения кишки, поэтому симптомы перитонита являются показанием к экстренному хирургическому лечению данной патологии.
Механизм возникновения боли чаще всего связан с давлением растущей опухоли на окружающие ткани. Особенно чувствительна к такому давлению богатая нервными окончаниями брыжейка кишечника.
При преимущественно эндофитном росте (разрастании в просвет кишечника) боль возникает при развитии воспаления, разрушении опухоли или её прорастании сквозь стенку кишечника в окружающие ткани (наблюдается на поздних стадиях злокачественного роста).
Кроме болевого синдрома, опухоли правой стороны кишечника склонны к кровотечениям, и со временем приводят к развитию хронической анемии.
Злокачественный рост нередко сопровождается симптомами раковой интоксикации (истощение, нарастающая слабость, нарушение настроения, сна и аппетита).
При подозрении на опухоль кишечника необходимо тщательное обследование в стационаре. Как злокачественные, так и доброкачественные опухоли подлежат хирургическому удалению.
Мезаденит – воспаление лимфатических узлов брыжейки кишечника. Болевой синдром при этом заболевании может быть различной интенсивности. Боль при этом чаще всего локализуется внизу живота справа.
Клиническая картина острого мезаденита складывается из местных проявлений воспаления лимфатических узлов (периодические приступы боли внизу живота справа) и общих симптомов вызвавшего мезаденит заболевания.
Чаще всего мезаденит имеет туберкулезное происхождение, и развивается уже при развернутой картине болезни.
Диагностировать туберкулезный мезаденит помогут такие характерные симптомы, как:
- истощение;
- слабость;
- эмоциональная лабильность;
- частое повышение температуры до субфебрильных цифр;
- высокая СОЭ.
Лечение острого мезаденита состоит в лечении основного заболевания, вызвавшего патологию.
Даже опытные хирурги нередко испытывают затруднения при дифференциальной диагностике почечной колики и аппендицита.
Дело в том, что в некоторых случаях боль при аппендиците носит приступообразный характер, а при почечной колике нередко иррадиирует по ходу мочеточников в правую подвздошную область.
Помощь в диагностике заболеваний мочевыводящей системы может оказать иррадиация боли в пах. Другой характерной особенностью болевого синдрома при почечной колике является постоянное беспокойство больного, который не может найти щадящую позу, в которой боль ощущалась бы меньше всего. Складывается впечатление, что изменение положения тела приносит пациенту с почечной коликой некоторое облегчение, в то время как в случае острого аппендицита больной старается лежать неподвижно на больном боку, поскольку излишние движения приносят дополнительные страдания.
Кроме того, болевой синдром при почечной колике сопровождается различными нарушениями мочеиспускания (повышение частоты или/и болезненность мочеиспускания, иногда видимая кровь в моче).
И наконец, приступ почечной колики купируется спазмолитиками и анальгетиками, которые практически бесполезны в случае острого аппендицита.
Подозрение на почечную колику является показанием к госпитализации в урологический стационар для дополнительного обследования, от результатов которого будет зависеть врачебная тактика. В большинстве случаев показано консервативное лечение.
Тупые периодические боли внизу живота справа при беременности могут быть вызваны физиологическими причинами.
В первом триместре тянущая или ноющая боль справа внизу живота связана с функционированием желтого тела беременности в правом яичнике.
В последствии периодически появляющиеся боли внизу живота справа и слева вызваны увеличением матки и растяжением ее связочного аппарата.
Такого рода боли всегда имеют тянущий или ноющий характер, они более выражены во время первой беременности, и никогда не достигают высокой степени интенсивности.
Кроме того, боль, вызванная физиологическими причинами, не имеет характерной иррадиации, и не сопровождается какими-либо симптомами, свидетельствующими о нарушении функций пищеварительной или/и мочевыделительной систем. При этом общее состояние женщины не страдает.
Схваткообразные боли во время беременности всегда свидетельствуют о патологии, поэтому в таких случаях необходимо обратиться за врачебной помощью. В начальном периоде сильные схваткообразные боли могут указывать на внематочную беременность.
Резкая боль внизу живота справа может свидетельствовать о хирургической патологии пищеварительного тракта (острый аппендицит, дивертикулит, воспалительные или объемные процессы в терминальном отделе тонкого кишечника или начальных отделах толстой кишки), о гинекологических проблемах (правостороннее воспаление придатков или перекрут ножки кисты правого яичника) или о поражении мочевыделительной системы (почечная колика).
Диагностика острых патологических процессов во время беременности особенно затруднена во второй её половине, вследствие смещения органов. Поэтому при появлении резкой боли внизу живота справа необходимо срочное обращение в стационар.
Боли внизу живота с правой стороны могут быть обусловлены различными причинами, поэтому при их возникновении необходимо обращаться к врачам разных специальностей. Причем обращаться нужно к врачу, в компетенцию которого входит диагностика и лечение заболевания, спровоцировавшего появление болевого синдрома в правой нижней части живота. Выбор специалиста, к которому следует идти при болях внизу живота справа, осуществляется в зависимости от характера болевого синдрома и сопутствующих симптомов, так как именно эти характеристики позволяют предположить заболевание, спровоцировавшее боли.
Во-первых, следует знать, что при острой сильной боли внизу живота справа, которая не утихает со временем, а остается или усиливается, сочетается с повышенной температурой тела, резким ухудшением общего самочувствия, сильной слабостью, рвотой, не приносящей облегчения, головной болью, снижением артериального давления или обмороком, нужно немедленно вызывать «Скорую помощь» и госпитализироваться в стационар. Это необходимо делать потому, что подобный симптомокомплекс свидетельствует об остром неотложном состоянии, при котором нужна специализированная медицинская помощь в кратчайшие сроки, поскольку без лечения человек может умереть.
А обращаться к врачу в плановом порядке при боли внизу живота справа нужно в тех случаях, когда болевой синдром спровоцирован заболеваниями, не угрожающими жизни человека.
При интенсивной, схваткообразной боли внизу живота справа, которая не отдает в другие части тела, но может одновременно ощущаться и внизу живота слева или в области пупка, сочетается с запорами, поносами, частой дефекацией мягким калом, вздутием живота, метеоризмом, тошнотой, урчанием в животе – необходимо обращаться к врачу-гастроэнтерологу (записаться) или терапевту (записаться), так как подобная симптоматика свидетельствует о заболеваниях кишечника (колиты, энтероколиты, болезнь Крона, язвенный колит, дивертикулит, целиакия, синдром раздраженного кишечника).
Если внизу живота справа у мужчины или женщины появились тянуще-ноющие боли, при резких движениях, стрессе или физической нагрузке усиливающиеся, становящиеся острыми, колющими, но не сочетающиеся с нарушениями пищеварения, общей слабостью, повышенной температурой, фактически являющиеся изолированными болями, то обращаться следует к врачу-хирургу (записаться), так как подобная симптоматика свидетельствует об образовании спаек в брюшной полости, которые могут формироваться после перенесенных операций или воспалительных заболеваний желудка, кишечника, поджелудочной железы, желчного пузыря и т.д.
При появлении постоянной, тупой, умеренной боли в нижней части живота справа, в середине живота или вверху живота (во всех участках болит одновременно, боль не отдает в них), которая не утихает со временем, сочетается со рвотой, сухостью во рту, потерей аппетита, скачками артериального давления, учащенным сердцебиением (до 100 ударов в минуту) и дыханием (40 вдохов в минуту) и повышенной температурой тела – следует обращаться к врачу-хирургу, так как симптомокомплекс соответствует мезадениту (воспалению лимфатических узлов брыжейки кишки).
При появлении приступообразных болей внизу живота справа, отдающих в пах и нижнюю часть поясницы, сочетающихся с нарушениями мочеиспускания (кровь в моче, болезненное, частое мочеиспускание и т.д.), заставляющих человека постоянно двигаться, ходить, ища позу, в которой боли будут не такими сильными – следует в срочном порядке обращаться к врачу-хирургу или урологу (записаться), так как речь идет о почечной колике вследствие мочекаменной болезни. Также к урологу или нефрологу (записаться) нужно обращаться, если сильная боль локализуется в центре нижней части живота, отдает вправо внизу живота, сочетается с частыми и болезненным мочеиспусканием, примесью крови в моче, так как в этом случае речь может идти о цистите.
Если у человека появляются боли в нижних отдела живота, преимущественно слева или справа, сочетающиеся с частым, жидким и скудным стулом, урчанием, вздутием живота, болезненными актами дефекации, отсутствием облегчения после дефекации и возможно рвотой, то ему нужно обращаться к врачу-инфекционисту (записаться), так как, вероятнее всего, речь идет о кишечной инфекции.
Периодические тянущие, тупые, ноющие боли внизу живота справа, отдающие в пах, сочетающиеся с выпячиванием в области правой паховой складки, усиливающиеся при физической нагрузке, не сочетающиеся с какими-либо другими симптомами, требуют обращения к врачу-хирургу, так как симптомокомплекс свидетельствует о паховой грыже.
Если у женщины появляется внезапная сильная, приступообразная боль внизу живота справа и слева, через некоторое время смещающаяся вправо, или же развивается тупая, ноющая боль в правой половине нижней части живота после стресса, переохлаждения, физической нагрузки, то необходимо обращаться к врачу-гинекологу (записаться), так как вероятнее всего речь идет о воспалении придатков матки (яичника и маточных труб) – аднексите или сальпингоофорите. Сопутствующими симптомами воспаления придатков матки является распространение боли в область крестца, поясницы, паха или прямой кишки, а также боли при мочеиспускании, нерегулярность менструального цикла, вспыльчивость, раздражительность, повышенная утомляемость, воспалительные выделения (зеленоватые, желтоватые, сероватые, с пузырьками, хлопьями, гноем, слизью и т.д.) или повышение температуры тела.
Если у женщины периодически появляются тянуще-ноющие боли внизу живота справа, часто провоцирующиеся половыми сношениями, сочетающиеся с межменструальными кровотечениями или удлинением менструального цикла, то следует обращаться к врачу-гинекологу, так как подобная симптоматика наводит врача на мысль о наличии кисты или кистомы яичника.
У женщин тянущие, ноющие, тупые боли внизу живота справа, усиливающиеся при менструациях, распространяющиеся на поясницу, копчик, крестец или прямую кишку, сочетающиеся с периодическими кровотечениями, частыми походами в туалет помочиться, наличием сгустков в менструальной крови, требуют обращения к гинекологу, так как подобная симптоматика указывает на наличие новообразования половых органов (миома, полип и т.д.).
Когда боли появляются у мужчины внизу живота справа, если она отдает в правый бок, промежность, низ поясницы, сочетается с затруднениями мочеиспускания (медленное мочеиспускание, частые походы в туалет и т.д.) и нарушениями эрекции, возможно с кровью в моче, следует обращаться к врачу-урологу, так как подобная симптоматика свидетельствует о наличии простатита или аденомы предстательной железы.
Если боли внизу живота справа упорно не проходят, присутствуют практически постоянно, сочетаются с резким ухудшением самочувствия, беспричинной потерей веса, извращением вкуса, упорными запорами, неприятными дискомфортными ощущениями в животе, вздутием и метеоризмом, не поддающимися терапии, то следует обращаться к врачу-онкологу (записаться).
Поскольку боли внизу живота справа провоцируются различными заболеваниями, то врач при данном синдроме может назначать разные анализы и обследования, необходимые для выявления патологии, провоцирующей болевой синдром. Перечень анализов и обследований определяется характером болей и сопутствующими симптомами, которые позволяют предположить заболевание, провоцирующее болевой синдром.
Когда у мужчины или женщины периодически появляются боли внизу живота справа, которые не отдают в другие части тела, но могут одновременно чувствоваться в левой нижней части живота, в области пупка, сочетающиеся с запорами, поносами, частой дефекацией мягким калом, вздутием живота, метеоризмом, тошнотой, урчанием в животе, врач может назначить следующие анализы и обследования:
- Общий анализ крови;
- Анализ кала на яйца глист;
- Копрологический анализ кала;
- Анализ кала на дисбактериоз;
- Посев кала или анализ крови на клостридии;
- УЗИ органов брюшной полости (записаться);
- Колоноскопия (записаться)/ректороманоскопия (записаться);
- Ирригоскопия (рентгеновский снимок кишечника с контрастом) (записаться);
- Компьютерная или магнитно-резонансная томография (записаться);
- Анализ кала на кальпротектин;
- Анализ крови на наличие антинейтрофильных цитоплазматических антител;
- Анализ крови на наличие антител к сахаромицетам.
Врач не назначает сразу весь перечень обследований и анализов, а в первую очередь выбирает те, которые позволяют поставить диагноз в большинстве случаев, а именно: общий анализ крови, анализы кала на яйца глист и копрологию, УЗИ органов брюшной полости и колоноскопию/ректороманоскопию. Ирригоскопия и томография могут назначаться дополнительно, если имеются сомнения в диагнозе. Анализы крови и кала на клостридий назначаются только в тех случаях, когда имеется подозрение, что колит обусловлен приемом антибиотиков. Анализы кала на кальпротектин, крови на антитела к сахаромицетам и на антинейтрофильные цитоплазматические антитела назначаются только при подозрении на болезнь Крона или язвенный колит.
Если у человека появляется тупая умеренная боль, локализованная одновременно в нижней правой, нижней левой части живота или в области пупка (или в какой-либо одной из этих областей), не стихающая со временем, сочетающаяся со рвотой, сухостью во рту, потерей аппетита, скачками артериального давления, учащенным сердцебиением (до 100 ударов в минуту) и дыханием (40 вдохов в минуту) и повышенной температурой тела, то врач назначает следующие анализы и обследования для выявления и отличения мезаденита от других заболеваний органов брюшной полости:
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови (билирубин, мочевина, креатинин, общий белок, амилаза, АсАТ, АлАТ, щелочная фосфатаза, ЛДГ);
- Анализ кала на скрытую кровь;
- Копрологический анализ кала;
- Проба Манту, диаскинтест или анализ крови на наличие микобактерий туберкулеза;
- Анализ крови на антитела к вирусам гепатитов А, В, С (методом ИФА);
- Посев крови на стерильность;
- Анализ крови на наличие вируса Эпштейна-Барр, энтеровирусов, иерсиний, стрептококков, стафилококков, кампилобактера, сальмонеллы (записаться), кишечной палочки методом ПЦР;
- Анализы на аскаридоз, энтеробиоз, описторхоз, лямблиоз;
- УЗИ органов брюшной полости;
- Рентген брюшной полости (записаться);
- Колоноскопия;
- Компьютерная или магнитно-резонансная томография;
- Диагностическая лапароскопия (записаться) с забором кусочков тканей из воспаленных лимфоузлов для гистологического исследования.
На практике обычно врач сразу назначает практически все исследования, кроме рентгена брюшной полости, колоноскопии, томографии и диагностической лапароскопии, так как эти методы применяются только при необходимости, когда по результатам уже сделанных исследований картина заболевания не полностью ясна.
Если у человека имеются приступообразные боли внизу живота справа, отдающие в пах и нижнюю часть поясницы, сочетающиеся с нарушениями мочеиспускания (кровь в моче, боли при мочеиспускании, частые походы в туалет и т.д.), заставляющие человека упорно двигаться, так как он не может найти позу, в которой боли немного утихнут, то врач назначает следующие анализы и обследования:
- Общий анализ мочи;
- Общий анализ крови;
- УЗИ почек (записаться) и мочевого пузыря;
- Цистоскопия (записаться);
- Урография (рентген органов мочевыделительной системы с введением контрастного вещества) (записаться);
- Сцинтиграфия почек (записаться) и мочевыводящих путей;
- Компьютерная томография.
Обычно врач сначала назначает общий анализ крови и мочи, УЗИ почек и мочевого пузыря и урографию, так как именно эти исследования позволяют выявить нефролитиаз. Однако если клиническая картина остается неясной, то назначается или сцинтиграфия, или компьютерная томография, или цистоскопия. Вместо урографии может сразу выполняться компьютерная томография (при наличии технической возможности).
Когда боль локализуется в области лобка и уретры или в центре нижней части живота, распространяется на нижнюю правую часть живота, сочетается частым и болезненным мочеиспусканием, примесью крови или мутной мочой, врач подозревает цистит и назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ мочи по Нечипоренко (записаться);
- Биохимический анализ мочи (креатинин, соли и т.д.);
- Бактериологический посев мочи для выявления возбудителя воспалительного процесса;
- Кровь и соскоб с уретры для выявления возбудителей половых инфекций (гонорея (записаться), хламидиоз (записаться), гарднереллез, уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз);
- Урофлоуметрия (исследование потока мочи) (записаться);
- УЗИ мочевого пузыря и почек;
- Цистоскопия.
В первую очередь обычно назначаются различные анализы мочи, бактериологический посев или анализы соскоба или крови на наличие возбудителей половых инфекций (записаться), а также УЗИ мочевого пузыря (записаться) и почек. Все остальные исследования назначаются обычно в качестве дополнительных, когда клиническая картина не совсем ясна.
При появлении болей внизу живота справа и, возможно, одновременно и слева, в сочетании с частым, жидким и скудным стулом, урчанием, вздутием живота, болезненными актами дефекации, отсутствием облегчения после дефекации и иногда рвотой, врач назначает следующие анализы и обследования:
- Бактериологический посев кала, рвотных масс или промывных вод с целью выявления возбудителя кишечной инфекции;
- Анализ крови на наличие антител к возбудителям кишечных инфекций (сальмонеллы, шигеллы, холерный вибрион, ротавирус и т.д.) методами ИФА и РНГА;
- Анализ на выявление ДНК возбудителей кишечных инфекций методом ПЦР в кале, рвотных массах, промывных водах, крови;
- Колоноскопия или ректороманоскопия;
- Ирригоскопия.
Наиболее часто врач назначает бактериологический посев или анализ крови на возбудителей кишечных инфекций. Колоноскопия и ирригоскопия назначаются только в случае подозрений на повреждение стенки кишки.
При периодически возникающих тупых, тянущих, ноющих болях внизу живота справа, отдающих в пах, сочетающихся с выпячиванием в области правой паховой складки, врач назначает только УЗИ (записаться), так как этого вполне достаточно для диагностики грыжи.
Когда в нижней правой части живота имеются периодически возникающие тянуще-ноющие боли, усиливающиеся или появляющиеся при резких движениях, стрессе или физической нагрузке, в моменты усиления становящиеся острыми и колющими, но не сочетающиеся с расстройствами пищеварения, повышенной температурой и как бы изолированные от другой симптоматики, врач назначает общий анализ крови, общий анализ мочи, УЗИ органов брюшной полости, рентген с контрастом или томографию. Другие исследования, как правило, не назначаются, так как указанных вполне достаточно для выявления спаек, образовавшихся в брюшной полости после операций или воспалительных процессов.
Когда у женщины имеется сильная приступообразная боль внизу живота справа, возникшая внезапно, причем сначала она локализовалась и справа, и слева, а затем сместилась вправо, либо если после стресса, переохлаждения, физической нагрузки появилась тупая, ноющая боль в правой половине нижней части живота (причем оба варианта боли могут сочетаться с распространением боли в крестец, поясницу, пах или прямую кишку, а с также болями при мочеиспускании, нерегулярным менструальным циклом, вспыльчивостью, повышенной утомляемостью или повышенной температурой тела), врач может назначить следующие анализы и обследования для выявления причин воспаления придатков матки:
- Общий анализ крови;
- Общий анализ мочи;
- Мазок на флору из влагалища (записаться);
- Анализ крови, влагалищного отделяемого и соскоба из уретры на половые инфекции (на хламидии, микоплазмы, гарднереллы, уреаплазмы, трихомонады, гонококки, грибки Кандида);
- Анализы на наличие вирусов – вируса герпеса 1 и 2 типов, вируса папилломы человека (записаться), цитомегаловируса (записаться), вируса Эпштейна-Барра;
- Анализ крови на сифилис (записаться);
- Бактериологический посев влагалищного отделяемого;
- УЗИ органов малого таза (записаться);
- Гистеросальпингография (записаться).
В первую очередь назначают УЗИ органов малого таза, мазок на флору из влагалища, а также общий анализ крови и мочи. Этих обследований может оказаться достаточно для диагностики аднексита или сальпингоофорита и выявления причины воспаления. Если же не удается понять, что спровоцировало воспаление придатков матки, то врач назначает дополнительные анализы и обследования, указанные в перечне выше.
Когда у женщины присутствует тянуще-ноющая боль внизу живота справа, возникающая эпизодически, особенно часто провоцирующаяся половым актом, сочетающаяся с межменструальными кровотечениями или удлинением цикла, врач обычно назначает УЗИ органов малого таза и мазок из влагалища на флору, так как подозревает кисту яичника. Помимо этого, при кистах яичников врач может назначить анализ крови на концентрацию лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), тестостерона и пролактина (записаться).
Если у женщины появляются тянущие, ноющие, тупые боли внизу живота справа, которые усиливаются при менструации или физической нагрузке, отдают в поясницу, копчик, крестец или прямую кишку, сочетаются с эпизодическими кровотечениями, частыми мочеиспусканиями, сгустками в менструальной крови – врач назначает УЗИ органов малого таза, гистероскопию (записаться), а при наличии возможности – компьютерную или магнитно-резонансную томографию. Дополнительно для оценки общего состояния организма может быть назначен общий и биохимический анализ крови, общий анализ мочи, коагулограмма, анализ крови на половые гормоны (ЛГ, ФСГ, тестостерон и т.д.).
Если у мужчины появляется боль внизу живота справа, сочетающаяся с болью в промежности, отдающая в правый бок и низ поясницы, которой сопутствуют затруднения мочеиспускания, нарушения эрекции, то врач назначает следующие анализы и обследования:
- Общий анализ мочи;
- Общий анализ крови;
- Пальпация простаты через задний проход пальцем;
- УЗИ предстательной железы (записаться);
- Микроскопия секрета простаты;
- Бактериологический посев мочи, секрета простаты и мазка из уретры для выявления микроба-возбудителя и его чувствительности к антибиотикам;
- Анализ секрета простаты (записаться), мазка из уретры или крови на половые инфекции (хламидиоз, кандидоз, уреаплазмоз, микоплазмоз, трихомониаз, гонорея, бактероиды);
- Анализ крови на сифилис;
- Анализ крови на содержание половых гормонов и онкомаркеров (глобулин, связывающий половые гормоны, тестостерон, простат-специфический антиген).
Как правило, сначала врач назначает УЗИ предстательной железы, пальпацию простаты пальцем, микроскопию секрета простаты, мазок из уретры, общий анализ мочи и крови. Данные обследования позволяют в большинстве случаев поставить диагноз и назначить лечение. Но если обследований оказалось недостаточно для точной диагностики, врач дополнительно назначает и другие анализы из указанного перечня.
Если у человека присутствуют упорные непроходящие боли вниз живота справа, которые сочетаются с резким ухудшением самочувствия, беспричинной потерей веса, извращением вкуса, упорными запорами, вздутием и метеоризмом, то врач назначает широкий спектр обследований – рентген (записаться) и УЗИ органов брюшной полости, компьютерную или магнитно-резонансную томографию, общий и биохимический анализы крови и мочи, колоноскопию, ректороманоскопию и т.д. Если при помощи данных методов будет обнаружена опухоль, то врач-онколог может назначить анализ крови на онкомаркеры (записаться), перечень которых будет подобран специалистом в зависимости от типа новообразования и пораженного органа.
источник




